Болезнь Лайма или инфекционный клещевой боррелиоз
Вызывается чаще тремя видами бактерий рода Borrelia burgdorferi sensu lato, типа спирохет. Borrelia burgdorferi sensu stricto доминирует как возбудитель болезни Лайма в США, в то время как Borrelia afzelii и Borrelia garinii – в Европе и России.
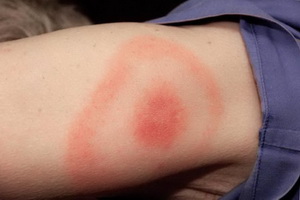
Часто патологию называют невидимой, а диагностируется она по ключевым признакам. Наиболее характерный симптом болезни Лайма посмотрите на фото:
Это мигрирующая сыпь на кожных покровах. Ранее разные ее проявления были описаны как синдромы неизвестной этиологии либо отдельные заболевания.
Вакцины от данного заболевания на сегодняшний день не существует. Очаг инфекции сосредоточен в Азии, Европе и Северной Америке. Существенное распространение болезнь получила в России, что объясняется наличием невероятного количества возбудителей в природном ареале.
Возбудитель болезни Лайма: клещ, укус которого вызывает боррелиоз
Еще 1 ноября 1975 г. у некоторых жителей городка Лайм (США, штат Коннектикут) были замечены симптомы артрита, которые были атипичными и включали мигрирующую кольцевидную эритрему. Первыми пациентами, пострадавшими от патологии, стали маленькие дети из двух разных семей, у которых лечащие врачи диагностировали наличие так называемого ювенильного ревматоидного артрита. Затем заразились несколько взрослых, а всего через пару лет было диагностировано более чем полсотни случаев такого заболевания.
Это подтолкнуло сотрудников ревматологического отделения в Центре контроля болезней исследовать атипичную патологию. А. Стир с командой медиков очаг недуга рассматривали как трансмиссивный инфекционный, выявили, что он был связан с укусами иксодового клеща. Это членистоногое и является возбудителем болезни, названной по наименованию города Лайма.
Ученые развитие данного заболевания в рассматриваемой местности отнесли к фактору изменений окружающей среды, а именно как к результату человеческих действий. Ведь ранее сельскохозяйственные территории стали пригородными владениями, где теперь проживало много людей. Именно это увеличило риск влияния дикой природы на большее количество жителей и приумножило возможность поражения их клещами.
Иксодовый клещ, от укуса которого развивается болезнь Лайма, начали исследовать в 1977 г. Уже в 1982 г. непосредственный возбудитель заболевания был идентифицирован профессором В. Бургдорфером. Им была боррелия – микроорганизм, выделенный из указанных членистоногих, являющийся представителем спирохет. Медикам удалось обнаружить наличие боррелии в составе крови, а также спинномозговой жидкости тех жителей города, которые подверглись заражению. Некоторые из пациентов имели и антитела к этому спирохетоподобному микроорганизму.
Стало известно, что после укуса клеща возбудитель оказывается в кровеносном русле. Форма же его штопорообразная, что дает возможность закрепляться и попадать в любые места организма. Это и стало причиной системного поражения при патологии, с тех пор получившей официальное название клещевой боррелиоз или болезнь Лайма.
Кроме того, учеными было установлено, что имеется 5 основных видов возбудителя инфекции, которые насчитывают более 100 разнообразных штаммов только в США. По всему же миру их около 300. Также у многих из этих штаммов отмечалось отсутствие какой-либо реакции на множество антибактериальных лекарств.
На территории России заболевание было выявлено путем серологической диагностики в 1985 г. С 1991 г. оно вошло в официальный государственный список болезней, которые регистрируются в стране. Около 20 лет назад появилась единственная вакцина, противостоящая патологи, но вскоре она была снята с рынка.
Переносчик инфекции – иксодовый клещ, вызывающий болезнь Лайма и передающий вирус энцефалита, распространенный в лесах умеренного климатического пояса Северного полушария. Природные очаги Лаймской болезни и клещевого энцефалита могут совпадать, в связи с чем возможно одновременное заражение и развитие инфекции смешанного типа.
Длительность жизненного цикла членистоногого составляет 2 года. Взрослые особи часто сосредотачиваются в кустарниках, на высоте около 1 м от земли. Перезимовывают исключительно самки, тогда как для самцов свойственно гибнуть сразу после того, как произошло спаривание.
Иксодовые клещи, вызывающие болезнь Лайма, паразитируют и на животных – грызунах, крупном рогатом скоте, птицах, собаках и т. д. В их тканях спирохета боррелия практически не определяется, поскольку присутствует в маленьком количестве, имеет крайне миниатюрные размеры, обладает свойством образовывать споровые формы. Чаще всего микроорганизм обнаруживают исследователи в мозге, печени, почках, селезенке, глазах и семенниках животных и некоторых птиц. В тех регионах, которые попадают в категорию высокоэндемичных в отношении данного заболевания, наличие боррелий наблюдается в ЖКТ и слюнных железах млекопитающих.
Болезнь Лайма возникает после укуса клеща во время его присасывания к телу человека. Длительность инкубационного периода может варьировать от 2 до 32 дней. Заболевают лица обоего пола, любого возраста, обычно весной и летом (если точнее, то с мая по сентябрь, когда активность клещей достигает максимального показателя). В группу риска попадают те люди, у которых имеются домашние питомцы – естественные хозяева членистоногого, а также жители лесных районов. Жители города заражаются после отдыха в лесу, охоты, туристических поездок в лес.
Передается ли болезнь Лайма от больного человека здоровому?
Но вот наличие такой патологии у беременной может отразиться негативно на развитии плода. Из-за несовременно диагностированного боррелиоза у женщин, готовящихся стать матерями, были зафиксированы случаи выкидышей. У нескольких младенцев, чьим мамам пришлось перенести заболевание в период беременности, были выявлены врожденные сердечные пороки. Но если беременная женщина соблюдает все предписания врача и проходит своевременную антибактериальную терапию, прогноз полностью положительный. Таким образом, медицинской науке и практике не известны случаи врожденного боррелиоза. То же самое касается и вопроса о том, передается ли через грудное молоко болезнь Лайма. Инфицирования во время грудного вскармливания не зафиксировано.
Установлено, что спирохета боррелия хорошо сохраняет свою способность к жизнедеятельности в донорской крови. Поэтому категорически запрещено тем лицам, которым пришлось перенести заболевание, выступать в роли доноров крови во избежание передачи инфекции.
Как и в случае с заболевшими людьми, нет данных о том, что болезнь Лайма при контакте передается здоровому человеку от инфицированного животного, к примеру, домашней кошки или собаки.
Что это такое – болезнь Лайма: фото, стадии и признаки заболевания у человека
Болезнь Лайма, возникающая после укуса клеща, в своем развитии проходит три стадии, каждой из которых свойственна специфическая симптоматика. В частности, это:
- Локальная инфекция (2-32-й день после укуса).
- Диссеминация (10-12-й день после первых признаков).
- Персистенция (1-8-й год после инфицирования).
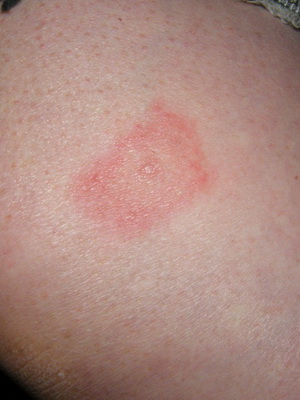
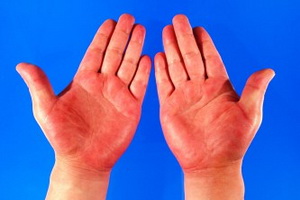
Для первой из них характерно протекание как в безэритремной, так и в эритремной форме. Сначала на теле в месте, в котором произошел укус клеща, наблюдается образование гиперемированной папулы небольшого размера. Чтобы понять, что это такое, взгляните на фото:
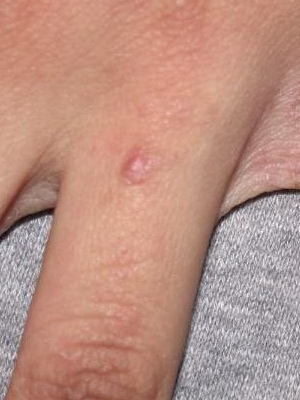
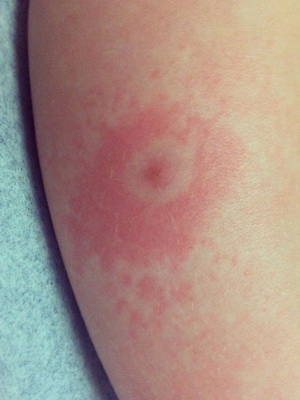
Для болезни Лайма папулы не считаются специфическим симптомом – они являют собой обычную реакцию человеческого организма на укус данного членистоногого.
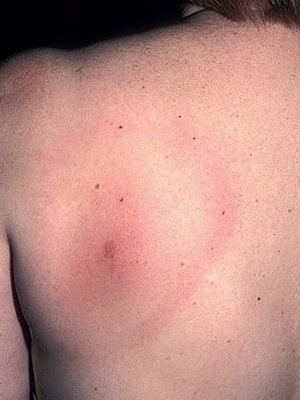
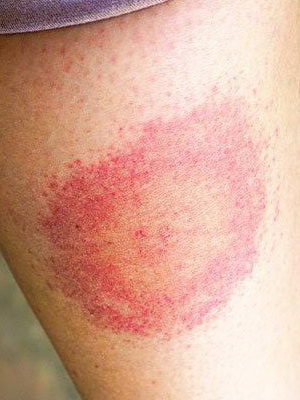
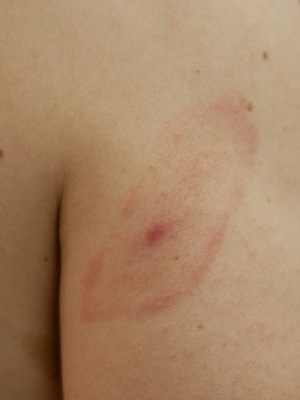
А вот спустя несколько дней на месте укуса может появиться (у 80% пациентов) типичный для заболевания признак, называющейся мигрирующей эритремой. Это высыпание на коже, имеющее кольцевидную форму и по внешнему виду похожее на мишень: наружное кольцо – яркого красного цвета, а участок кожного покрова внутри него – типичного оттенка без каких либо отчетливых изменений. Оно держится долго, увеличиваясь в размерах, может достигать от 3 до 70 см, но этот параметр никак не связан с тяжестью болезни. В месте укуса клеща может даже образоваться некроз, а сами высыпания распространяются и на другие участки кожных покровов. Так, эритема располагается чаще на бедрах, в паховой и подмышечной областях.
Рассмотрите внимательно, что такое мигрирующая эритрема, сопровождающая болезнь Лайма у человека, на фото, представленных ниже:
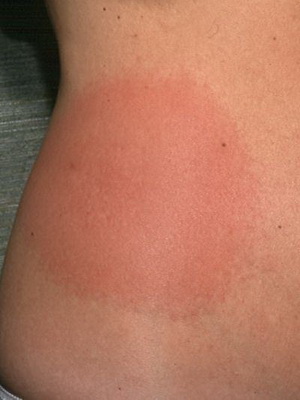
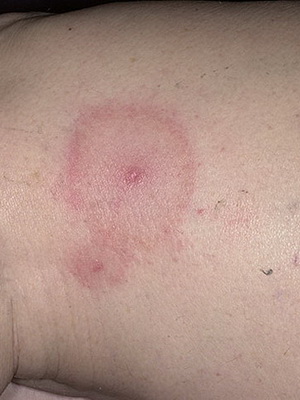
Кожная симптоматика может сопровождаться головными болями, лихорадкой, ознобом, повышением температуры тела (вплоть до 39-40 ̊), полиартралгией, лимфаденопатией, полимиалгией, возможно увеличение печени, селезенки. Иногда возникает тошнота и рвота, крайне редко – кашель сухого типа, першение в горле, заложенность носа и насморк.
Через 2-3 недели пятна проходят. Если выявить инфекцию на начальной стадии, то полное развитие возможно предотвратить и ограничить его только локальными проявлениями.
На II и III стадиях инфекционной болезни Лайма (через несколько недель от начала болезни) развиваются поражения опорно-двигательного аппарата, нервной и сердечно-сосудистой систем, вторичные поражения кожи и т. д.
Так, протекание II стадии (случается у 10-20 % пациентов) возможно в нескольких формах, среди которых:
- Лихорадочная.
- Невротическая.
- Менингеальная.
- Кардиальная.
- Смешанная.
Боррелии к этому времени распространяются в организме. У больного их можно обнаружить в спинномозговой жидкости. На этой стадии клещевой боррелиоз или болезнь Лайма имеет такие симптомы:
- Поражения нервной системы.
- Боли разной локализации.
- Амиотрофический синдром.
- Поражение суставов, почек.
- Хронический энцефаломиелит.
Системный клещевой боррелиоз может сочетаться с менингитом, сопутствовать которому будет неврит черепных нервов. Самым распространенным симптомом считают атриовентрикулярную блокаду. Параллельно может иметь место развитие перикардита или миокардита. У больного есть одышка, сердцебиение преимущественно учащенное, в груди постоянные боли.
III стадия встречается довольно редко, потому что на ее развитие нужно много времени (от 1 до 8 лет). В этом периоде для болезни Лайма характерны признаки: поражение суставов, кожи, деструкция и атрофия тканей. Кроме того, развивается систематический неврологический синдром, нарушения сна, депрессивное состояние.
В зависимости от степени проявления есть две формы заболевания:
- Латентная (скрытая).
- Манифестная (открытая).
По протеканию боррелиоз бывает:
- Острым.
- Подострым.
- Хроническим (непрерывным или периодически рецидивирующим).
В зависимости от степени проявления симптомов болезнь Лайма или боррелиоз может протекать в следующих формах:
- Легкой.
- Средней тяжести.
- Тяжелой.
По признакам инфицированности заболевание классифицируют на серопозитивное и серонегативное.
Дифференциальная диагностика болезни Лайма

- Нескольких видов артрита.
- Менингита.
- Энцефалита клещевого.
- Дерматологических и множества других заболеваний.
Исходя из наблюдений, можно говорить о том, что ложные положительные реакции могут быть даже у больных с людей с сифилисом, тифом, различными видами ревматизма.
Чтобы выяснить, что же это такое у человека – болезнь Лайма или иная патология, для диагностики применяют серологические методы, основанные на выявлении антител к боррелиям в сыворотке крови, цереброспинальной и синовиальной жидкостях:
- РНИФ (реакция непрямой иммунофлюоресценции).
- Твердофазный ИФА (иммуноферментный анализ).
- ПЦР (полимеразная цепная реакция, позволяющая выявить белок боррелий).
Назначают в обязательном порядке анализы крови. По результатам общего анализа выявляют повышенный показатель СОЭ, а также признаки лейкоцитоза. С помощью биохимического анализа определяется повышенная активность АсАТ.
Лечение болезни Лайма антибиотиками и другими препаратами
Если результаты лабораторной диагностики и имеющиеся у пациента симптомы укажут на болезнь Лайма, то и лечение ее будет проводиться в условиях стационара инфекционной больницы. Терапевтический курс составляется лечащим врачом в зависимости от возраста пациента, стадии заболевания и сложности его протекания. Препараты, используемые на начальной стадии – тетрациклины, пенициллины и цефалоспорины. На более поздних стадиях эффективность антибиотиков снижается, и их назначают в больших дозировках (обычно прописывают «Цефтриаксон»).
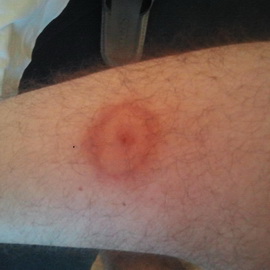
На І стадии при наличии кожных поражений – симптома, который вы видите на фото – лечение болезни Лайма длится от 2 до 3 недель:
Эффективным является применение антибактериальных лекарств-антибиотиков:
- «Амоксициллина».
- «Доксициклина» (противопоказан беременным женщинам).
- «Цефтриаксона» (используется в качестве резервного препарата).
Если под воздействием антибиотиков развивается побочный эффект – реакция Яриша – Херксхаймера, сопровождающаяся лихорадкой, интоксикацией, связанной с массовой гибелью боррелий – врач отменяет эти препараты, а через небольшой срок курс антибиотикотерапии возобновляется, но уже с меньшей суточной дозировкой.
Лечение болезни Лайма ІІ стадии проводится антибиотиками на протяжении от 3 до 4 недель:
- «Доксициклином» или «Амоксициллином», если в спинномозговой жидкости не произошло изменений.
- «Цефтриаксоном», «Цефотаксимом» или «Бензилпенициллином», если изменения в спинномозговой жидкости обнаружены.
Антибиотиками, показанными при болезни Лайма ІІІ стадии, являются:
- «Доксициклин» или «Амоксициллин» (4 недели).
- «Цефтриаксон», «Цефотаксим» или «Бензилпенициллин» (от 2 до 3 недель).
Как лечить болезнь Лайма, чтобы она не перешла в хроническую форму
Если патология сочетается с клещевым энцефалитом, то больному прописывают гамма-глобулин, что поражает клещей.
Для снижения ярких аллергических проявлений используют десенсибилизирующую терапию.
Если у пациента при диагностике на ІІ-ІІІ стадиях обнаруживают ухудшение работы сердца, нервной системы или суставов, то препараты тетрациклиновой группы для него противопоказаны. При решении, как же лечить болезнь Лайма в этом случае, преимущественно используют антибактериальные препараты. К примеру, назначение «Аспаркама» и «Панангина» будет целесообразным при нарушении работы сердца.
Если при болезни Лайма одним из симптомов или последствий-осложнений является менингит, обычно назначают дегидратационные препараты. Физиотерапевтическое лечение имеет место при поражении нервов (периферических либо черепных), артритах, невритах. Нестероидные средства с действием, ослабляющим воспаление, в сочетании с «Делагилом» эффективны, если имеются нарушения иммунной системы.
При Лайм-артрите эффективными являются противовоспалительные нестероидные лекарства, анальгетики. Полезным будет внедрение физиотерапевтических процедур в курс лечения.
Во время реконвалесценции болезни Лайма или боррелиоза, чтобы избежать негативных последствий, пациенту выписывают витамины разных групп и общеукрепляющие средства.
Относительно прогноза заболевания, то он является преимущественно благоприятным, но при условии своевременного и грамотного лечения. В противном случае последствия клещевого боррелиоза или болезни Лайма могут быть самыми сложными: при неэффективном и позднем лечении прогрессия заболевания способствует к снижению трудоспособности пациента, а часто может привести к ограниченным возможностям (инвалидности).
Человеку, который перенес болезнь Лайма, необходимо на протяжении года пребывать под наблюдением таких докторов, как:
- Терапевт.
- Невропатолог.
- Инфекционист.
Если терапия начата не на первой стадии заболевания, тогда происходит развитие глубоких патологических отклонений. А сама болезнь Лайма переходит в хроническую с рецидивирующим течением.
После курса терапии и длительного динамического учета врачи-эксперты делают окончательный вывод о том, в каком состоянии находится здоровье пациента, а именно: хроническое течение либо полное отсутствие заболевания.
Категории последствий болезни Лайма
- Кардиологические.
- Опорно-двигательные.
- Мозговые.
Нередко страдает от заболевания и сердечная мышца. Ухудшается ее функционирование, также может появиться перикардит или эндокардит.
Часто в качестве осложнении боррелиоза выступает воспаление в суставах.
Наиболее серьезные осложнения – это мозговые последствия. При болезни Лайма они возникают в том случае, если процесс патологического влияния распространяется на центральную нервную систему. В результате может развиться воспалительный процесс в оболочках мозга, поражаются периферические и черепные нервы.
Лишь у 15 % из тех пациентов, которые начали своевременное лечение патологии, наблюдаются какие-либо осложнения. Летальный исход – это крайне редкое завершение болезни.
Профилактика болезни Лайма и клещевого энцефалита после укуса
Специфической профилактики боррелиоза или болезни Лайма в настоящее время нет. Наиболее эффективными мерами неспецифической профилактики для предотвращения укусов прикрепившихся к телу клещей являются использование защитной одежды (рубашки с длинными рукавами, с высоким воротом, длинные брюки, шапки и перчатки) и репеллентов.

Становится очевидным, что меры предосторожности в отношении болезни Лайма схожи с профилактикой и клещевого энцефалита. Нанесение указанных препаратов осуществляется в виде кольцевых полос. Наиболее тщательной обработки требуют зоны одежды у талии, бедер, коленей, щиколоток, а также возле манжет на рукавах и у ворота. Важно не забывать наносить средство после того, как истекло время защитного эффекта, указанного в инструкции. Кроме того, из-за дождя, выделения пота, ветра срок активного действия препаратов существенно сокращается.
Если обнаружен клещ, севший на любой участок кожи, его надо не спеша аккуратно удалить, лучше руками в перчатках с помощью пинцета. Если удастся, надо зажать клеща за голову и вытащить выкручивающим движением. Если тянуть вертикально, высок риск того, что хоботок и головка останутся в ранке. Нельзя раздавливать клеща, так как возможно заражение через неповрежденную кожу. Промыв ранку, необходимо вымыть руки с мылом. Так выглядит профилактика болезни Лайма сразу после укуса. Так как клещи очень маленькие, важно искать их внимательно, лучше с использованием фонаря. Клещи часто прикрепляются к домашним животным, поэтому во время клещевого сезона надо их осматривать после того, как они вернутся с прогулки.
Если на теле был обнаружен клещ, а извлечь его описанным выше способом нет возможности, нужно незамедлительно обратиться в медицинское учреждение, как и при неумении провести извлечение паразита самостоятельно.
Извлеченного из тела клеща следует доставить в лабораторию для анализа и установления, является ли он иксодовым. Ведь болезнь Лайма именно от него и передается. Процедура необходима для того, чтобы узнать является ли данное членистоногое переносчиком опасной инфекции. Лучше, чтобы паразит был живым. Для того чтобы транспортировать клеща, следует поместить его в стеклянную емкость, разместив на вате, смоченной предварительно в воде.
Даже если результат исследования показал, что клещ является разносчиком, нет 100 % гарантии, что укушенный человек заболеет болезнью Лайма. Когда после укуса проходит 10 дней, проводят анализ спинномозговой жидкости на наличие боррелий в ее составе. Процедура эта не является дорогостоящей, поэтому доступна для всех. Данный метод предварительной диагностики является весьма эффективным для выявления патологии. Постановка окончательного вердикта врача возможна лишь по истечении 30 дней после укуса клеща. На этом сроке при использовании серологического метода можно обнаружить возбудителей инфекции.








 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

