Специфика травматических повреждений мягких тканей
 Открытые раны и закрытые повреждения мягких тканей – травмы, от которых не застрахованы ни взрослые, ни дети, но в детском возрасте риск получить ушиб, вывих, растяжение значительно возрастает. Очень часто травмируются люди, занимающиеся спортом, те, кто занимается опасной работой, специфика которой связана с рисками для здоровья. Даже в быту человек при разных стечениях обстоятельств получает повреждения и в результате этого в некоторых случаях госпитализируется. Большинство травм лечится консервативным путем, но есть и такие, что требуют хирургического вмешательства.
Открытые раны и закрытые повреждения мягких тканей – травмы, от которых не застрахованы ни взрослые, ни дети, но в детском возрасте риск получить ушиб, вывих, растяжение значительно возрастает. Очень часто травмируются люди, занимающиеся спортом, те, кто занимается опасной работой, специфика которой связана с рисками для здоровья. Даже в быту человек при разных стечениях обстоятельств получает повреждения и в результате этого в некоторых случаях госпитализируется. Большинство травм лечится консервативным путем, но есть и такие, что требуют хирургического вмешательства.
Как бы то ни было, но уметь оказать первую помощь при каких-либо повреждениях должен каждый, ведь опасности могут подстерегать где угодно.
В данной статье описаны различные виды закрытых повреждений мягких тканей, приведен алгоритм оказания первой помощи и средства травм.
Итак, закрытые повреждения мягких тканей — это повреждения без нарушения целостности кожных покровов.
Повреждения мягких тканей встречают весьма часто: они составляют 50-70% всех травм. По механизму и возникшим вследствие этого функциональным и анатомическим нарушениям выделяют закрытые и открытые повреждения. К первым относят ушибы, сдавления, растяжения и разрывы, ко вторым — раны.
Характерной особенностью закрытых повреждений мягких тканей является то, что кожа в зоне нахождения патологического очага сохраняет свою целостность. Это препятствует проникновению микроорганизмов в патологический очаг и развитию в нем острой гнойной инфекции.
Первая помощь при ранах и повреждениях мягких тканей
Первую помощь необходимо оказывать незамедлительно, если у человека при повреждении мягких тканей возникает следующие симптомы: боль, появляется припухлость (в течение нескольких часов нарастает из-за отека, воспаления), гематома (и кровоизлияние), нарушение функции органа (нарастает постепенно с болью и отеком, пассивные движения обычно сохранены). Отмечаются резкая локальная боль и различной степени нарушение функции. На месте разрыва определяется впадина и гематома. Разрывы сухожилий происходят при внезапном сильном сокращении мышцы при ударе по натянутому сухожилию мышечной тягой. Разрывы сухожилий происходят на границе перехода их в мышцу или в местах прикрепления к кости. Чаще наблюдаются разрывы сухожилия трехглавой мышцы плеча, отрыв сухожилий разгибателей пальцев у ногтевых фаланг, ахиллова сухожилия. Разрыв фасций представляет собой обычно поперечную или косую щель, которую можно определить при расслаблении мышцы прощупыванием.
Первая помощь при такой травме мягких тканей должна оказываться как можно быстрее, еще до приезда медиков и включать в себя следующие действия.
- создание покоя пострадавшему;
- прием обезболивающих: анальгин, баралгин;
- в первые 12 ч после травмы назначают холод местно; на повреждённое место можно положить пузырь со льдом или целлофановый пакет с холодной водой;
- наложить достаточно тугую повязку на сустав и обеспечить повреждённой руке или ноге покой;
- для уменьшения отёка мягких тканей конечности необходимо придать приподнятое положение;
- при неполном разрыве мышц рекомендуются тепловые процедуры, компрессы, активные и пассивные движения, массаж, УВЧ;
- к зашиванию дефекта фасции при ее разрыве прибегают в случаях нарушения функции мышцы.
Приведенные выше советы подходят для оказания экстренной помощи пострадавшему при всех видах повреждений мягких тканей.
Повреждение мягких тканей конечностей – растяжение
Растяжение — вид повреждения мягких тканей, вызванный силой, действующей в виде тяги и не нарушающей анатомической непрерывности эластических образований (связок, сухожилий, мышц).
Типичной причиной растяжения бывает движение или тяга, несколько превышающие физиологические возможности эластичности тканей. Наиболее часто растяжения происходят в области суставов — лучезапястного, коленного, голеностопного.
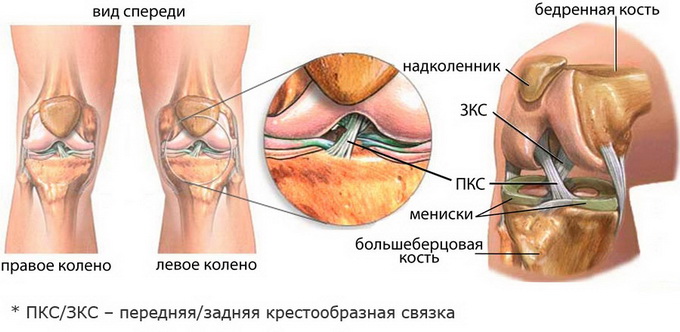
Патологоанатомическая картина близка к ушибу, дополнена разволокнением и разрывом отдельных волокон травмированных тканей. Пострадавшего беспокоят боль в месте повреждения и ограничение функций.
При обследовании данного вида травмы мягких тканей обнаруживают припухлость, отёк, возможно, небольшое локальное кровоизлияние в виде синяка в зоне повреждения. Здесь же выявляют болезненность при пальпации и движении, повторяющем механизм травмы. Функции конечности ограничены из-за боли. Особенно болезненны ротационные движения. Лабораторные и инструментальные исследования на рентгенограммах костной патологии не определяют. Рентгенодиагностика обязательна для исключения отрывного перелома.
Лечение растяжений мягких тканей ничем не отличается от лечения ушибов. Приблизительный срок нетрудоспособности Сроки лечения и восстановления трудоспособности в основном составляют от 1 до 4 нед.
Классификация повреждений мягких тканей при разрывах
Разрыв — повреждение анатомической целостности мягких тканей, вызванное силой, превышающей их эластические возможности.
Причина и механизм травмы аналогичны таковым при растяжении: тяга, превышающая физиологические возможности эластичности тканей. Пострадавший жалуется на боль в месте травмы, ограничение функций, старается беречь повреждённое место.
Кроме признаков, характерных для растяжения, при разрывах появляется своя классификация симптомов, специфичных для повреждений мягких тканей данного вида:
- обширное кровоизлияние в мягкие ткани, далеко выходящее за пределы зоны повреждения;
- патологическое увеличение объёма движений в суставе;
- резкое нарушение функций конечности, например потеря опороспособности (устойчивости) в коленном суставе. Если разорвана мышца, при её сокращении определяют выпячивание брюшка мышечной культи.
Лечение может быть консервативным и оперативным.
Консервативное лечение используют чаще при неполных разрывах связок и мышц (реже — сухожилий) и в ранние сроки — не позднее 3-5 дней с момента травмы. Для лечения данной травмы мягких тканей применяют циркулярную гипсовую иммобилизацию с фиксацией одного или двух соседних суставов в положении максимального расслабления травмированных связок и сухожилий сроком на 3-6 нед. С этой целью конечности придают состояние гиперкоррекции — максимального отклонения в сторону повреждённых тканей. Например, при растяжении внутренней боковой связки коленного сустава голень устанавливают в положении приведения, при повреждении ахиллова сухожилия конечность сгибают в коленном и голеностопном суставах до 150° с целью максимального расслабления трёхглавой мышцы голени. Повреждённой конечности придают возвышенное положение на подушке. С 3-4-го дня назначают УВЧ (6-8 процедур) через гипсовую повязку. По окончании иммобилизации показаны массаж, ЛФК, тёплые хвойные ванны, ритмическая гальванизация пострадавших мышц, электрофонофорез прокаина и поливитаминов на зону повреждения.
Наиболее надёжным методом восстановления разрывов признан хирургический. На ранних стадиях необходимо сшить разорванные образования, в поздние сроки прибегают к различным видам пластических вмешательств.
Разрыв связок
Закрытая травма мягких тканей – разрыв связок может быть как самостоятельным повреждением, так и сопровождать более серьезные повреждения (вывих или перелом).
В последних случаях диагностику и лечение определяют наиболее тяжелые повреждения.
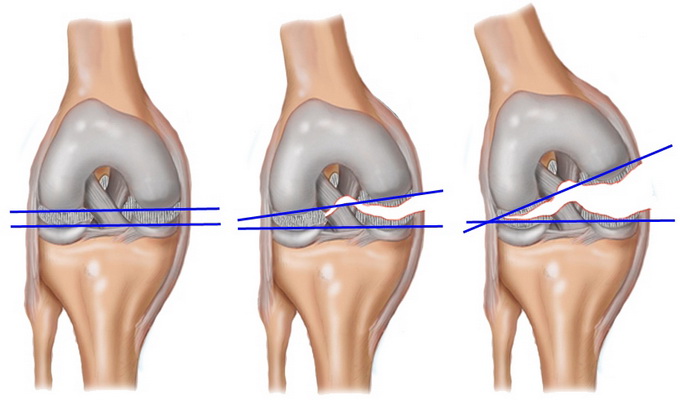
Разрыв связок наиболее часто происходит в области голеностопного или коленного сустава. При этом наблюдается выраженная боль, отек и гематома, а также значительное ограничение функции сустава. Разрыв связок коленного сустава часто сопровождается развитием гемартроза (особенно при повреждении внутрисуставных крестообразных связок).
Наличие крови в суставе определяют с помощью симптома баллотации надколенника (охватывают сустав кистями, при этом первыми пальцами обеих кистей надавливают на надколенник и пальпаторно ощущают плавающе-пружинящее его смещение), а также при рентгенографии (расширение суставной щели).
Лечение повреждения мягких тканей, а именно разрыва связок заключается в охлаждении в течение первых суток и обеспечении покоя. Для этого применяют тугое бинтование, а в некоторых случаях и наложение гипсовой лонгеты.
К осторожным движениям приступают через 2-3 недели после травмы, постепенно восстанавливая нагрузки.
При гемартрозе производят пункцию сустава с эвакуацией излившейся крови. При накапливании крови в дальнейшем пункции могут повторяться, но это требуется довольно редко. После пункции накладывают гипсовую лонгету на 2-3 недели, а затем начинают реабилитацию.
Некоторые виды повреждения связок требуют оперативного лечения в экстренном или плановом порядке (например, разрыв внутренних крестообразных связок коленного сустава).
Разрыв мышцы
Механическое повреждение мягких тканей – разрыв мышцы обычно наблюдается при чрезмерной нагрузке на нее (воздействие тяжести, быстрое сильное сокращение, сильный удар по сокращенной мышце).
При повреждении пострадавший ощущает сильнейшую боль, после чего появляется припухлость и гематома в зоне разрыва, полностью утрачивается функция мышцы. Наиболее часто встречаются разрыв четырехглавой мышца бедра, икроножной мышцы, двуглавой мышцы плеча.
Различают неполные и полные разрывы мышц.
При неполном разрыве наблюдается гематома и выраженная болезненность в зоне повреждения. Лечение обычно состоит в охлаждении (1 сутки), создании покоя в положении расслабления мышцы на 2 недели (гипсовая лонгета).
С 3 суток возможно проведение физиотерапевтических процедур. При повторных повреждениях (спортивная травма) лечение может быть более длительным.
Отличительной чертой полного разрыва является пальпаторное определение дефекта («провала», «западения») в мышце в зоне повреждения, что связано с сокращением разорванных концов мышцы. В зоне дефекта определяется гематома.
Лечение полных разрывов — оперативное: мышцы сшивают, после чего необходима иммобилизация в положении расслабления сшитой мышцы на 2~3 недели (гипсовая повязка). Восстановление функции и нагрузок осуществляют под контролем методиста по лечебной физкультуре.
Разрыв сухожилия
Механизм механической травмы мягких тканей – разрывов сухожилий такой же, как и при разрыве мышц, только разрыв (отрыв) сухожилий обычно происходит либо в месте прикрепления к кости, либо в месте перехода мышцы в сухожилье. Наиболее часто отмечается разрыв сухожилий разгибателей пальцев кисти, ахиллова сухожилия, длинной головки двуглавой мышцы плеча.
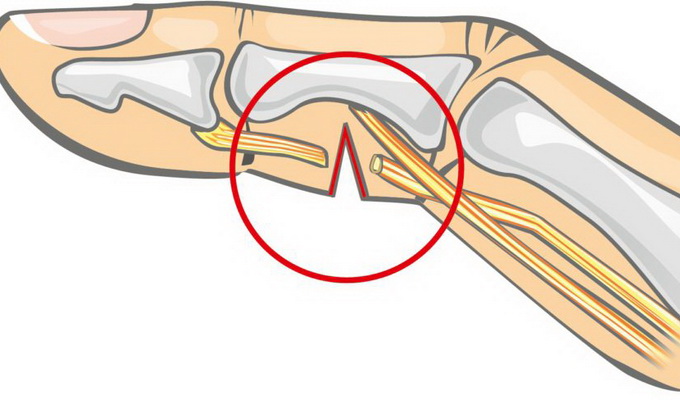
При разрыве сухожилия больные жалуются на умеренную боль, отмечается локальная болезненность и припухлость в области сухожилия, полностью выпадает функция соответствующей мышцы (сгибание или разгибание) при сохранении пассивных движений.
Лечение травмы мягких тканей – разрывов сухожилий оперативное: сухожилия сшивают с помощью специальных швов, после чего на 2-3 недели производят иммобилизацию с помощью гипсовой повязки в положении расслабления соответствующей мышцы, а затем постепенно приступают к реабилитации.
Повреждение целостности мягких тканей при раздавливании
Синдром длительного раздавливания — специфический вариант травматического повреждения мягких тканей, связанный с массивным длительным их раздавливанием или сдавлением магистральных сосудистых стволов конечностей, отличающийся тяжёлым клиническим течением и высокой летальностью.
Встречают в 20-30% случаев аварийных разрушений зданий, при землетрясениях, обвалах горных пород и в шахтах.
Основные факторы патогенеза СДР — травматическая токсемия, плазмопотеря и болевое раздражение. Первый фактор возникает вследствие попадания в русло крови продуктов распада повреждённых клеток, из-за чего происходит внутри — сосудистое свёртывание крови. Плазмопотеря — результат значительного отёка конечностей. Болевой фактор нарушает координацию процессов возбуждения и торможения в центральной нервной системе. Длительное сдавление ведёт к ишемии и венозному застою всей конечности или её сегмента. Травмируются нервные стволы. Происходит механическое повреждения или разрушения мягких тканей конечностей с образованием большого количества токсичных продуктов метаболизма клеток, прежде всего миоглобина. Метаболический ацидоз в сочетании с миоглобином приводит к внутрисосудистому свёртыванию крови, при этом блокируется фильтрационная способность почек. Конечной стадией этого процесса становится острая почечная недостаточность, по-разному выраженная в различные периоды болезни.
Течение синдрома длительного раздавливания можно разделить на три периода:
- I период (начальный или ранний), 1-2-е сутки после освобождения от сдавления. Это время характеризуют как период локальных изменений и эндогенной интоксикации. В клинике повреждений мягких тканей данного типа преобладают проявления травматического шока: выраженный болевой синдром, психоэмоциональный стресс, нестабильность гемодинамики, гемоконцентрация, креатинемия; в моче — протеинурия и цилинрурия. После проведённого консервативного и оперативного лечения происходит стабилизация состояния больного в виде короткого светлого промежутка, после этого состояние пациента ухудшается — развивается следующий период.
- II период — период острой почечной недостаточности. Длится с 3-го по 8-12-й день. Нарастает отёк повреждённой конечности, на коже появляются пузыри, кровоизлияния. Гемоконцентрация сменяется гемодилюцией, нарастает анемия, резко падает диурез вплоть до анурии. Максимально высокая гиперкалиемия и гиперкреатинемия. Несмотря на интенсивную терапию, летальность достигает 35%.
- III период — восстановительный, начинается с 3-4-й недели. Нормализуются функции почек, содержание белка и электролитов крови. На первый план выходят инфекционные осложнения, возможно развитие сепсиса. Сочетание небольшого по продолжительности сдавления конечности с переломами костей, черепно-мозговой травмой, повреждением внутренних органов резко утяжеляет течение травматической болезни и ухудшает прогноз.
Все пострадавшие подлежат госпитализации.
После устранения сдавления конечность бинтовать, иммобилизировать, применить холод и назначить обезболивающие и седативные средства. При сдавлении конечности дольше 10 ч и сомнении в её жизнеспособности следует наложить жгут по уровню сдавления.
Врачебная первая помощь при повреждение мягких тканей заключается в коррекции или проведении манипуляций, не выполненных на первом этапе, и налаживании инфузионной терапии (независимо от показателей гемодинамики). Для инфузии желательны декстран [мол. масса 30 000-40 000], 5% раствор декстрозы и 4% раствор натрия гидрокарбоната.
Терапия СДР комплексная. Её особенности зависят от периода заболевания. Однако можно выделить общие принципы консервативного лечения:
- Инфузионная терапия с вливанием свежезамороженной плазмы до 1 л/сут, декстрана [мол.масса 30 000-40 000], детоксикационных средств (натрия гидрокарбонат, натрия ацетат + натрия хлорид). Плазмаферез с извлечением за одну процедуру до 1,5 л плазмы.
- Гипербарооксигенотерапия для уменьшения гипоксии периферических тканей. Раннее наложение артериовенозного шунта, гемодиализ, гемофильтрация — в период острой почечной недостаточности ежедневно.
- Сорбционная терапия — повидон внутрь, местно после операций — угольная ткань АУГ-М.
- Строжайшее соблюдение асептики и антисептики.
- Диетический режим — ограничение воды и исключение фруктов в период острой почечной недостаточности. Конкретное лечение каждого больного зависит от этапа оказания помощи и клинического периода синдрома длительного раздавливания.
I период. Катетеризация крупной вены, определение группы крови и резус-фактора. Инфузионно-трансфузионная терапия не менее 2000 мл/сут: свежезамороженная плазма 500-700 мл, 5% раствор декстрозы до 1000 мл с аскорбиновой кислотой, витаминами группы В, альбумин 5-10% — 200 мл, 4% раствор натрия гидрокарбоната — 400 мл, декстрозопрокаиновая смесь — 400 мл. Количество и вид трансфузионных средств определяют по состоянию больного, лабораторным показателям и диурезу. Обязателен строгий учёт выделенной мочи. Сеансы ГБО-терапии — 1-2 раза в сутки. Плазмаферез показан при явных признаках интоксикации, экспозиции сдавле- ния более 4 ч, выраженных локальных изменениях повреждённой конечности.
Медикаментозная терапия:
- фуросемид до 80 мг/сут, аминофиллин 2,4% 10 мл (стимуляция диуреза);
- гепарин натрий по 2,5 тыс. под кожу живота 4 раза в сутки;
- дипиридамол или пентоксифиллин, нандролон 1 раз в 4 дня;
- сердечно-сосудистые средства, антибиотики (после посева микрофлоры на чувствительность к антибиотикам). После хирургического лечения (если его проводили) объём инфузионной терапии в сутки возрастает до 3000-4000 мл, в состав входит до 1000 мл свежезамороженной плазмы, 500 мл 10% альбумина. ГБО-терапия — 2-3 раза в сутки. Дезинтоксикация — вливание натрия гидрокарбоната до 400 мл, приём повидона и активированного угля. Местно применяют угольную ткань АУГ-М.
II период. Вводят ограничение приёма жидкости. Гемодиализ показан при снижении диуреза до 600 мл/сут. Экстренными показаниями к нему считают анурию, гиперкалиемию более 6 ммоль/л, отёк лёгких или головного мозга. При выраженной гипергидратации показана гемофильтрация в течение 4-5 ч с дефицитом жидкости 1-2 л. В междиализный период проводят инфузионную терапию теми же препаратами, что и в I периоде, с общим объёмом 1,2-1,5 л/сут, а при наличии хирургических вмешательств — до 2 л/сут. При своевременном и адекватном лечении почечную недостаточность купируют к 10-12-му дню.
III период. Лечение заключается в терапии местных проявлений СДР, гнойных осложнений и профилактике сепсиса. Лечение инфекционных осложнений ведут по общим законам гнойной хирургии.
Общие принципы хирургического лечения — строжайшее соблюдение асептики и антисептики, фасциотомия («лампасные разрезы»), некрэктомия, ампутация (по строгим показаниям).
Хирургическое лечение зависит от состояния и степени ишемии повреждённой конечности:
- I степень — незначительный индуративный отёк. Кожа бледная, возвышается над здоровой на границе сдавления. Консервативное лечение эффективно, поэтому нет необходимости в хирургическом вмешательстве.
- II степень — умеренно выраженный отёк тканей и их напряжение. Кожа бледная, с участками цианоза. Могут быть пузыри с прозрачно-желтоватым содержимым, под ними — влажная розовая поверхность.
- III степень — выраженный индуративный отёк и напряжение тканей. Кожа синюшная или «мраморная», температура её снижена. Через 12-24 ч появляются пузыри с геморрагическим содержимым, под ними — влажная тёмно красная поверхность. Признаки нарушения микроциркуляции прогрессивно нарастают. Консервативная терапия неэффективна, ведёт к некрозу. Показаны лампасные разрезы с рассечением фасциальных влагалищ.
- IV степень — отёк умеренный, ткани резко напряжены. Кожа синюшно-багровая, холодная. Пузыри с геморрагическим содержимым, под ними — синюшно-чёрная сухая поверхность. В последующем отёк не нарастает, что свидетельствует о глубоких нарушениях кровообращения. Консервативное лечение неэффективно. Широкая фасциотомия обеспечивает максимально возможное восстановление кровообращения, позволяет ограничить некротический процесс в более дистальных отделах, снижает интенсивность всасывания токсичных продуктов. В случае последующей ампутации уровень её будет значительно ниже.
Повреждения мышц
Различают полные и неполные разрывы мышц.
Причины повреждения мягких тканей – разрывов мышц заключаются в их чрезмерном натяжении или же вследствие удара по сокращающейся мышце. Однако чаще встречают повреждения от внезапного и резкого перенапряжения мышц. При подобном механизме травмы может пострадать любая мышца, хотя в клинической практике наблюдают преимущественно разрывы двуглавой мышцы плеча, прямой мышцы бедра, икроножной, реже — трёхглавой мышцы плеча, дельтовидной и других мышц. Обычно разрушение мышцы происходит в месте перехода в сухожилие, т.е. в точке, где эластичность уже потеряна, а прочность ещё не достигла сухожильной.
В области разрыва при осмотре определяют отёк тканей и кровоподтёк. Оторванное брюшко зачастую можно определить визуально. Также оно паль¬пируется под кожей как плотный желвак, размеры которого увеличиваются при попытке напрячь мышцу; функции мышцы значительно нарушены. Кроме того, прощупывается щелевидное западение в месте разрыва (следует сравнивать со здоровой конечностью).
Закрытую механическую травму мягких тканей – разрыв мышц встречают очень редко, а полные разрывы — уникальная травма.
Медицинская помощь при травме мягких тканей заключается в иммобилизации конечности гипсовой лонгетой в положении наибольшего расслабления пострадавшей мышцы с захватом выше- и нижележа¬щего сустава. Холод на область травмы желательно начать с орошения хлорэтилом. С 3-го дня назначают УВЧ.
Иммобилизация длится 3-4 недели при частичных разрывах, 4-6 недель — при полных. Затем приступают к восстановительному лече¬нию (ЛФК, физиотерапия) с постепенно возрастающей физической нагрузкой.
Хирургическое лечение в ранние сроки заключается в сшивании разорванной мышцы, в поздние сроки (из-за её ретракции и дегенерации) эту операцию выпол¬нить не удаётся. Выполняют пластическое восстановление мышц
Особенности механического повреждения мягких тканей — ушибов
Повреждения мягких тканей – ушибы возникают вследствие быстрого и кратковременного действия тупого насилия на тот или иной участок тела больного. При этом механизм травмы бывает различным – удар тупого предмета по тканям тела или удар участка тела о тупой предмет (грунт).
Клиническая картина при ушибе мягких тканей зависит от величины и тяжести повреждающего ткани предмета, силы удара или высоты падения, вида тканей, находящихся в зоне действия внешней силы, а также от размеров поврежденной поверхности. Чем больше сила воздействия на ткани, тем большее количество тканей оказывается поврежденным как по площади, так и по глубине. Однако изменения, возникающие в тканях при ушибе, зависят не только от внешнего фактора, действующего на них. Большую роль при этом играет способность тканей противостоять механическому воздействию – их сопротивляемость.
Ткани человеческого организма обладают такой особенностью, как неодинаковая сопротивляемость: одни (подкожная клетчатка с ее лимфатическими и кровеносными сосудами) мало устойчивы к удару, другие (плотная соединительная ткань, стенки средних и крупных кровеносных сосудов) обладают выраженной устойчивостью.
Кожа в силу ее большой эластичности очень устойчива к воздействию тупого удара, поэтому нарушения целостности кожных покровов, как правило, не происходит.
Чаще всего ушибы локализуются в различных областях верхних и нижних конечностей.
Основными симптомами закрытой травмы мягких тканей – ушиба являются боль, припухлость тканей, кровотечение в ткани (кровоизлияние), нарушение функции.
Боль локализуется в зоне воздействия механического фактора. Возникает сразу в момент травмы. Интенсивность ее прямо пропорциональна силе удара, площади очага повреждения и массе повреждаемой ткани. Сначала она довольно сильная, но вскоре болевые ощущения уменьшаются, так как на нервные окончания перестает действовать механическая травмирующая сила, и начинают действовать тканевые факторы – пропитывание тканей кровью, лимфой, воспалительным инфильтратом, обусловливающие развитие отека тканей.
Отек тканей в зоне ушиба – частый симптом. Он тем больше, чем рыхлее подкожная клетчатка в очаге поражения. Так, на лице при ушибе возникают значительные отеки.
Повреждение мелких кровеносных сосудов подкожной клетчатки приводит к пропитыванию тканей элементами крови, что в зависимости от массы затекающей крови проявляется образованием кровоизлияний и гематом.
Терапия закрытой травмы мягких тканей — ушиба
В первые часы после механического повреждения мягких тканей – ушиба задача лечения состоит в том, чтобы уменьшить боли и прекратить кровотечение. Для этого надо создать покой поврежденным тканям (органу, в состав которого входит поврежденная ткань), уменьшить приток крови к тканям путем возвышенного положения органа (когда речь идет о конечностях) или использованием сосудосуживающих средств (местно прикладывается холод). Хороший кровоостанавливающий эффект дает накладывание на поврежденные ткани давящей повязки.
На 2–3-й день после ушиба, если нет признаков развития острого воспаления и не увеличивается отек тканей, применяют терапию, ускоряющую рассасывание жидкости (лимфы, крови), излившейся в ткани. Для этого на область ушиба воздействуют тепловыми процедурами, а также применяют физиотерапевтическое лечение (УВЧ, ультразвук).
При наличии образовавшейся гематомы (кровоизлияния) полость ее необходимо пунктировать, удалить скопившуюся там кровь и для профилактики развития гнойного воспаления в полость гематомы ввести антибиотики.
Своевременное лечение и правильно оказанная помощь при повреждении мягких тканей – ушибе обычно дает хороший эффект. Боли быстро проходят, отек рассасывается, функция органа восстанавливается.





 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
