Нефротический синдром: причины, признаки и диагностика
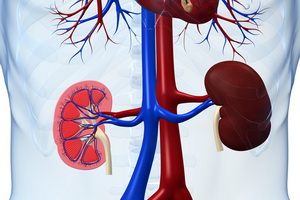
Причины развития нефротического синдрома
Нефротический синдром сегодня считается одним из этапов развития для довольно многих заболеваний почек. Поэтому необходимо очень тщательное и всестороннее клиническое обследование — с целью уточнения диагноза и выбора оптимального метода комплексной терапии.
Причинами развития нефротического синдрома являются следующие заболевания.
1. Гломерулонефрит.
2. Диффузные болезни соединительной ткани: системная красная волчанка, ревматизм, склеродермия, дерматомиозит, ревматоидный артрит, системный васкулит, геморрагический васкулит.
3. Инфекционные и воспалительные болезни: затяжной септический эндокардит, малярия, пиелонефрит.
4. Амилоидоз: вторичный, семейный.
После диагностики нефротического синдрома лечение в целом зависит от общего состояния больного. В легких и средней тяжести случаях лечение может сводиться к строгой диете и применению кортикостероидов, в тяжелых случаях необходима госпитализация в связи с тем, что больному показан гемодиализ.
Что характерно для нефротического синдрома: симптомы и течение болезни
Нефротический синдром – это комплекс симптомов, обусловленных развитием повышенной проницаемости почечных клубочков для белков кровяной плазмы. В моче определяется белок, в то же время содержание его в крови понижено. Имеются отеки.
Как правило, больные отмечают сонливость, быструю утомляемость, у них нередко определяется в той или иной степени выраженная анемия. Также признаком нефротического синдрома является отсутствие аппетита и расстройство пищеварения (понос) за счет отека слизистой оболочки желудочно-кишечного тракта; реже наблюдается периодическое онемение конечностей.
Отеки при нефротическом синдроме становятся очевидными только после увеличения массы тела на 10 — 15 кг. В начале болезни нефротические отеки располагаются преимущественно в областях с низким внутритканевым давлением: в области глаз, на половых органах, пояснице, передней брюшной стенке, стопах. Распределение отеков в поздних стадиях болезни подчиняется закону тяжести. Отек конъюнктивы и сетчатки часто сопровождается ухудшением зрения, особенно у детей. На высоте нефротического синдрома возникают асцит, гидроторакс. Для нефротического синдрома характерна бледная, сухая, атрофичная кожа, на ней появляются бледные полосы растяжения.
В норме человек выделяет с мочой около 200 мг белка в сутки. При нефротическом синдроме с нормальной скоростью клубочковой фильтрации эта величина составляет обычно от 5 до 20 г/сутки и (реже) более. При этом выведение белка с мочой у одного и того же больного в разные дни может быть разным.
Особенностью клинического течения нефротического синдрома является ускоренный распад белка, что приводит к атрофии мышц, особенно заметной после схождения отеков. Артериальное давление остается нормальным либо имеет тенденцию к понижению (однако при терапии кортикостероидами оно иногда повышается). Высокая артериальная гипертензия — это неблагоприятный признак. Возможности современной медицины по борьбе с отеками сделали редким явлением, так называемые нефротические кризы, проявляющиеся болью в животе, повторной рвотой и поносом.
Дефицит белка крови относится к числу постоянных признаков нефротического синдрома, и особенно резко падает содержание альбуминов в крови; концентрация же глобулинов остается практически в норме. Содержание белков в кровяной плазме зависит не только от скорости синтеза и распада белков, но и от их разведения в отечной жидкости. Когда содержание альбумина в крови падает до 25 г/л, у больного появляются отеки. Другие функции почек остаются нормальными. Молочно-белый оттенок кровяной сыворотки при нефротическом синдроме объясняется повышенным содержанием в ней липидов: замечено, что содержание холестерина в крови изменяется в обратном отношении к содержанию в ней альбумина. Анализ мочи при нефротическом синдроме показывает высокую относительную плотность. В ее осадке содержатся гиалиновые, зернистые, эпителиальные и восковые цилиндры, лейкоциты, липиды, клетки эпителия. Содержание эритроцитов в осадке определяется характером основного заболевания. Эритроциты часто встречаются в моче больных хроническим нефритом, системной красной волчанкой и значительно реже при амилоидозе.
Отдельные варианты нефротического синдрома отличаются друг от друга по клинической картине, течению и характеру морфологических изменений в почках.
Лекарственный нефротический синдром по клиническим проявлениям и лабораторным признакам ничем не отличается от нефротических синдромов другого происхождения. Если причина синдрома выявлена своевременно, то признаки его после отмены лекарственного средства постепенно уменьшаются в выраженности и могут полностью исчезнуть.
Но при очень тяжелом поражении почек может развиться нефрит с прогрессирующей хронической почечной недостаточностью.







 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

