При каких заболеваниях появляются отеки
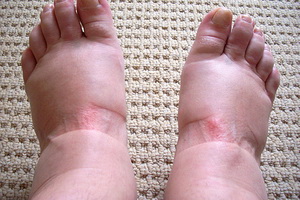 При многих заболевания наблюдается развитие отеков: чаще всего отекают нижние и верхние конечности, возможно скопление лишней жидкости на лице и в брюшине. Чаще всего отеки возникают при заболеваниях почек и сердца. Также от данной патологии нередко страдают будущие мамы и женщины в период предменструального синдрома. О патогенетических факторах возникновения отеков и механизме их развития вы узнаете в этом материале.
При многих заболевания наблюдается развитие отеков: чаще всего отекают нижние и верхние конечности, возможно скопление лишней жидкости на лице и в брюшине. Чаще всего отеки возникают при заболеваниях почек и сердца. Также от данной патологии нередко страдают будущие мамы и женщины в период предменструального синдрома. О патогенетических факторах возникновения отеков и механизме их развития вы узнаете в этом материале.
Патогенетические факторы, способствующие развитию отеков
Основными факторами, способствующими развитию отеков, является расширение артериол и повышение венозного давления. Из-за этого усиливается прохождение жидкости через стенки капилляров. Отеки в этих случаях обусловлены не только увеличением капиллярного давления, но и возросшей проницаемостью стенок сосудов. Клинические наблюдения показывают, что повышение капиллярного давления практически всегда сочетается с нарушениями функций симпатической нервной системы. Влияние этого фактора развития отеков наиболее выражено при полиневритах, а также у больных, длительно принимающих ганглиоблокирующие или симпатолитические средства, когда отеки зачастую сильно выражены. Во многом сходное происхождение имеют не только отеки пораженной конечности, но и отек мозга — при выраженной артериальной гипертонии.
Повышение давления в венозной части капилляра в сочетании с уменьшением давления в окружающих тканях служит важной причиной образования отеков нижних конечностей у тех людей, которые работают стоя, без значительной мышечной активности или напряжения мышц.
Кроме того, несомненно, что развитие отеков при варикозном расширении вен имеет тот же механизм. Наконец, сюда же следует отнести отеки при состояниях, когда блокирован венозный отток (за счет опухоли, рубца или тромба).
Преимущественно местными факторами обусловлено такое относительно часто встречающееся и достаточно опасное состояние, как отек Квинке. Он развивается по аллергическому типу после укуса насекомых, наложения некоторых мазей или подкожного либо внутримышечного введения лекарственных средств — при сенсибилизации организма к этим веществам.
Также заболевания, при каких появляются аллергические отеки, могут спровоцировать отрицательные эмоции, что показывает еще раз высокую степень участия нервной системы в развитии данного типа патологических реакций организма.
Лимфатические отеки нижних конечностей: виды и причины
Асимметричные отеки нижних конечностей — явление, с которым в терапевтической практике приходится сталкиваться довольно часто. И, как правило, эти отеки оказываются лимфатическими.
Различают два вида лимфатических отеков: первичный (врожденный), возникающий вследствие врожденного дефекта развития лимфатических сосудов ног, и вторичный (приобретенный). Причиной лимфатических вторичных отеков является воспаление сосудов ног.
Но нельзя забывать и о том, что лимфатические отеки конечностей широко распространены при онкологической патологии (как следствие частичного либо полного сдавления отводящего лимфатического сосуда опухолью).
Первичный невоспалительный лимфатический отек нижних конечностей считается:
- врожденным, когда он впервые появляется в детстве;
- ранним, если возникает на втором десятилетии жизни;
- поздним, когда он выявляется впервые после 30 лет. Последний вариант болезни встречается чаще других. Вначале поражается только одна нога и обычно умеренно. Позднее отмечаются отеки обеих ног, причем одна, как правило, отекает значительно больше другой.
Осмотр и пальпация при диагностике заболеваний со склонностью к отекам позволяют обнаружить четко выраженную границу между отечной и неотечной частью конечности. В начале болезни отек распространяется только до голеностопного сустава, в более поздних стадиях — до коленных суставов и в далеко зашедших — до пупартовых связок. В ранних стадиях болезни отеки могут иногда исчезнуть на несколько лет. В первое время отеки оказываются мягкими, но после повторных лимфангитов становятся более плотными. Дефигурация конечностей наблюдается только после многих лет болезни. Изредка поражаются не только нижние, но и верхние конечности.
В практической работе терапевту иногда приходится сталкиваться с лимфатическим отеком верхней конечности у женщин, перенесших радикальную операцию по удалению раковой опухоли молочной железы. Диагноз этого вида лимфатического отека не вызывает затруднений.
Лимфатический отек воспалительного происхождения, нередко с отчетливым лимфангитом и увеличением регионарных лимфатических узлов (особенно подмышечных и паховых), относится обычно к области гнойной хирургии.
Патогенез и причины отеков при нефротическом синдроме
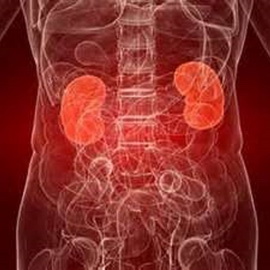 По разным данным, почки вовлекаются в патологический процесс у половины и более больных бактериальным эндокардитом. Возникающая при этом симптоматика объясняется иногда эмболией почечных сосудов колониями бактерий. Патогенез нефротического отека проявляется обнаружением крови в моче и болью в пояснице (подобная клиническая картина развивается и при очаговом нефрите). Бактериальные эндокардиты часто осложняются гломерулонефритом, причем склонным к быстрому прогрессированию.
По разным данным, почки вовлекаются в патологический процесс у половины и более больных бактериальным эндокардитом. Возникающая при этом симптоматика объясняется иногда эмболией почечных сосудов колониями бактерий. Патогенез нефротического отека проявляется обнаружением крови в моче и болью в пояснице (подобная клиническая картина развивается и при очаговом нефрите). Бактериальные эндокардиты часто осложняются гломерулонефритом, причем склонным к быстрому прогрессированию.
Современные методы антибактериальной терапии в большинстве случаев позволяют ликвидировать инфекцию — таким образом, поражение сердца может быть и незначительным, а вот дальнейшее течение гломерулонефрита выходит на первый план.
При этом нужно отметить, что именно нефротический синдром иногда оказывается первым и наиболее ярким проявлением бактериального эндокардита. В типичных случаях у больного с невысокой, но длительной температурой на фоне общего недомогания появляются незначительные преходящие отеки. В дальнейшем к ним присоединяются нефротические почечные отеки, которые развиваются, как правило, остро. Типичное их расположение в данном случае — на лице, голенях, пояснице. Одновременно с образованием отеков наблюдаются большие потери белка с мочой, пониженное содержание в крови белков и повышенное — холестерина. Температура тела понижается, но иногда остается нормальной. Артериальное давление нормальное либо повышено незначительно. Нередко заболевание принимают за хронический нефрит, и только развитие клинической картины сформировавшегося порока сердца, увеличение селезенки и другие симптомы позволяют с запозданием установить верный диагноз бактериального эндокардита.
Отеки при нефротическом синдроме возникают не в начале бактериального эндокардита, а после сформировавшегося порока сердца. Хотя причины отеков при нефротическом синдроме изучены достаточно хорошо, нередко их появление считают проявлением сердечной недостаточности, а о почках начинают думать только после того, как длительная терапия сердечными и мочегонными средствами оказалась неэффективной.
Патогенез нефротического синдрома с отеками встречается также при малярии, пиелонефрите и многих других заболеваниях. Более подробно изучены механизмы развития его при малярии, особенно у детей. Малярийный нефрит может быть очаговым или диффузным, но диагностика нефротического синдрома при инфекционных болезнях не представляет трудностей, так как он относится к числу хорошо известных осложнений.
При каких заболеваниях бывают отеки: сахарный диабет
 Одним из заболеваний, при каких бывают отеки, является сахарный диабет. Нефротический синдром у больного сахарным диабетом может развиться под влиянием, как самого заболевания, так и применяемых лекарственных средств. В последнюю четверть XX века поражение почек стало главной причиной смерти больных диабетом, и диабетическая нефропатия, таким образом, представляет собой актуальную проблему для современной медицины. Клинически данная патология проявляется определением белка в моче, отеками и повышением артериального давления.
Одним из заболеваний, при каких бывают отеки, является сахарный диабет. Нефротический синдром у больного сахарным диабетом может развиться под влиянием, как самого заболевания, так и применяемых лекарственных средств. В последнюю четверть XX века поражение почек стало главной причиной смерти больных диабетом, и диабетическая нефропатия, таким образом, представляет собой актуальную проблему для современной медицины. Клинически данная патология проявляется определением белка в моче, отеками и повышением артериального давления.
Белок в моче выявляется раньше других признаков, и его количество возрастает, как правило, пропорционально длительности диабета. При значительных постоянных потерях белка с мочой постепенно развивается общий дефицит белка (в основном — за счет понижения концентрации альбуминов). Уровень липидов и холестерина в крови увеличивается даже при неосложненном диабете.
Отеки при диабете, незначительные или умеренные, отмечаются приблизительно у половины больных с длительностью болезни более 10—15 лет. Массивные отеки почечного происхождения наблюдаются у 5 — 6% больных. К моменту формирования отеков при сахарном диабете артериальное давление всегда оказывается повышено только в 5% случаев, но по мере развития болезни это число увеличивается, а в далеко зашедших случаях нефротического синдрома стойкое повышение артериального давления обнаруживается уже у 90% больных. О тяжести диабета можно судить по определению концентрации сахара в крови.
Диабетическое поражение почек в молодом возрасте прогрессирует значительно быстрее, чем в пожилом и старческом. Однако во всех случаях после развития полной картины нефротического синдрома формирование почечной недостаточности происходит в среднем через 3 — 4 года, и нередки летальные исходы.
Нужно заметить, что при сахарном диабете поражение почек может быть и следствием нередко встречающихся у больных сердечной недостаточности, пиелонефрита и других болезней почек. Для пиелонефрита характерно одностороннее поражение почек, а при двустороннем пиелонефрите одна почка всегда изменена больше другой. При диабетическом поражении обе почки поражены равномерно.
Для каких заболеваний характерны отеки: цирроз печени и гипотериоз
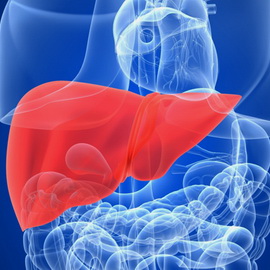 Ещё одним заболеванием, при котором характерны отеки, является цирроз печени. Обычно отеки возникают в поздней стадии заболевания. Проявляются преимущественно асцитом, который бывает более выражен, чем отеки на ногах. Иногда выявляется гидроторакс (обычно правосторонний). Отечная кожа плотноватая, теплая. При обследовании — налицо выраженные клинические и лабораторные признаки основного заболевания.
Ещё одним заболеванием, при котором характерны отеки, является цирроз печени. Обычно отеки возникают в поздней стадии заболевания. Проявляются преимущественно асцитом, который бывает более выражен, чем отеки на ногах. Иногда выявляется гидроторакс (обычно правосторонний). Отечная кожа плотноватая, теплая. При обследовании — налицо выраженные клинические и лабораторные признаки основного заболевания.
При гипотиреозе (снижении функции щитовидной железы и недостаточной выработке ее гормонов) тоже возникают отеки. Они распространены по всему телу равномерно и выражаются в пастозности, одутловатости.
Такие отеки не оставляют ямки. Пациенты обычно слабы, безынициативны и медлительны, имеют лишний вес, бледную кожу. Люди с этим заболеванием, связанным с отеками, жалуются на выпадение волос и ломкость ногтей, запоры. Для таких больных характерны проблемы с деторождением.
Отеки при беременности и во время предменструального синдрома
 Отеки лодыжек часто наблюдаются в поздние сроки нормальной беременности. Токсикоз второй половины беременности сопровождается значительными отеками, которые развиваются под влиянием повышенного капиллярного давления, уменьшения коллоидно-осмотического давления плазмы, задержки воды и электролитов почками.
Отеки лодыжек часто наблюдаются в поздние сроки нормальной беременности. Токсикоз второй половины беременности сопровождается значительными отеками, которые развиваются под влиянием повышенного капиллярного давления, уменьшения коллоидно-осмотического давления плазмы, задержки воды и электролитов почками.
Отеки во время беременности могут быть обусловлены сердечной недостаточностью, обострением хронического гломерулонефрита, поздним токсикозом. Водянка беременных обнаруживается после 30-й недели, редко — после 25-й недели беременности. Отечная кожа мягкая, влажноватая. Отек при беременности сначала появляется на ногах, затем на наружных половых органах, передней брюшной стенке, передней стенке грудной клетки, пояснице, спине, лице. Асцит и гемоторакс обнаруживаются редко.
Вся совокупность вопросов, связанных с отеками во время беременности, будет рассмотрена подробно далее, в соответствующем разделе.
Нередко приходится наблюдать отеки подкожной клетчатки у практически здоровых женщин, не страдающих заболеваниями сердца, почек или печени. И, как правило, в таких случаях после обследования выявляется предменструальный синдром. Во второй половине менструального цикла женщина становится раздражительной, неуравновешенной, склонной к сильным эмоциональным реакциям. Очень часты также слабость, головная боль, приступы мигрени; характерный признак — нарушение сна (бессонница). Возможно повышение аппетита, появление пигментации на лице.
Признаки, указывающие на задержку жидкости в организме, при описываемой патологии выражены вначале слабо. Развиваются предменструальные отеки на лодыжках, иногда набухают молочные железы, наблюдается опухлость десен; иногда появляется боль в суставах и мышцах. В жаркую погоду отеки выражены более резко, чем в холодную. В ряде случаев задержка жидкости не сопровождается отчетливыми клиническими симптомами и обнаруживается в связи с увеличением массы тела.
Диагноз предменструального синдрома можно считать достаточно обоснованным, если описанные выше симптомы повторяются у женщин регулярно каждый месяц. Постепенно усиливаясь во второй фазе цикла, они становятся особенно выраженными накануне менструации. После прекращения менструации состояние улучшается, а признаки задержки жидкости исчезают или заметно уменьшаются.
Диагностика предменструального синдрома с отеками возможен только после достаточно длительного наблюдения и (что важнее) исключения всех других причин задержки воды и электролитов в организме. Главными клиническими признаками синдрома являются цикличность нарушений водно-электролитного обмена и совпадение периодов задержки жидкости с днями, предшествующими менструации.








 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
