Современная диагностика аппендицита и специфические симптомы

Далее в статье представлены все симптомы болезни аппендицита, которые позволяют опытному доктору до начал инструментального исследования установить место, где находится аппендикс и его примерное состояние. Предлагаем и вам узнать симптомы диагностики аппендицит, эта информация позволит быстро и точно поставить предварительный диагноз при появлении специфических болей в животе.
Острый аппендицит характеризуется определенным комплексом симптомов, который претерпевает соответствующие изменения по мере развития воспалительного процесса. К тому же червеобразный отросток является довольно мобильным органом, и ряд симптомов заболевания прямо зависит от его конкретного положения.
Обратите внимание на клинические симптомы аппендицита
Основным симптомом определения аппендицита являются боли в животе, которые заставляют больного обратиться к врачу. Ранние симптомы аппендицита могут включать в себя боли, которые возникают в области желудка или иметь блуждающий характер по всему животу без какой-либо определенной локализации. В начальном периоде боли неинтенсивные, тупые, и лишь иногда могут быть схваткообразными.
Спустя 2-3 часа от начала заболевания боли, постепенно усиливаясь, перемещаются в правую подвздошную область, к месту расположения червеобразного отростка.
Обратите внимание, что в первые часы заболевания могут наблюдаться клинические симптомы аппендицита: рвота, которая носит рефлекторный характер. Рвота встречается у 40 % больных с острым аппендицитом и редко бывает обильной и многократной. Гораздо чаще наблюдается тошнота, носящая волнообразный характер. Нередко в связи с этим больные пытаются вызвать рвоту искусственным путем.
В день заболевания, как правило, отмечается отсутствие стула. Нарушения мочеиспускания наблюдаются редко. Пульс часто учащен и может не соответствовать температуре тела, которая может оставаться нормальной и повышаться по мере развития разрушительных явлений в червеобразном отростке.
Положительные специфические симптомы аппендицита по авторам методик
Рассмотрим известные симптомы аппендицита по авторам методик проведения специального обследования.
Симптом аппендицита Аарона — при пальпации правой подвздошной области появляются боль и чувство распирания в области желудка.
Симптом Анаргула—Ичинхорлоо-Гооша — во время пальпации правой области живота отмечается учащение пульса на 10-15 уд/мин.
Основные симптомы аппендицита Арсения — в положении больного лежа на левом боку, врач, сидя возле него, подкладывает свою руку ему под живот. Живот больного должен свободно лежать на руке врача. Врач медленно поднимает его вверх (т.е. смещает вправо) и быстро опускает руку. При этом живот больного как бы «падает» вниз (влево). При «падении живота больной ощущает резкое усиление боли в правой области и непроизвольно напрягает мышцы брюшной стенки».
Симптом Барона — больной отмечает усиление боли в правой области живота при надавливании в правой поясничной области.
Хирургические симптомы аппендицита Бартомье —Михельсона — в положении больного на левом боку врач пальпирует его правую область живота, что вызывает резкое усиление болезненности.
Симптом Басслера — при надавливании на переднюю брюшную стенку на середине расстояния между пупком и передней остью правой подвздошной кости по направлению к ости усиливается боль.
Положительные симптомы при аппендиците Бастедо-Драйера — больному после очистительной клизмы раздувают толстую кишку воздухом через резиновый зонд, введенный на расстояние 10-15 см в прямую кишку. При этом пациент отмечает резкое усиление боли в правой области живота.
Симптом Бейли — больного просят сесть в кровати из положения лежа на спине. Пациент не может этого сделать без посторонней помощи или без упора руками о кровать.
Симптом Бен-Ашера— больного, лежащего на спине, просят глубоко вздохнуть и покашлять. При этом надавливают рукой в левом подреберье по направлению к селезенке. Усиливается боль в правой области живота.
Симптом Бердичевского — больной стоит, врач производит толчкообразные движения в правой области нижней части живота у больного. Усиление боли и появление мышечного напряжения свидетельствуют в пользу аппендицита.
Симптом Бойко-Пронина — ритмичное сотрясение передней брюшной стенки больного в точке Бойко — Пронина приводит к усилению боли и напряжению мышц.
Симптом Бородулина-Коупа — больной лежит на спине, врач, согнув правую ногу больного в тазобедренном и коленном суставах, вращает ее по оси кнаружи. При этом усиливается боль в правой нижней области живота.
Специфические симптомы аппендицита Брауна (смещение болевой точки) — точка максимальной болезненности смещается вправо через несколько минут после поворота больного из положения лежа на спине на правый бок.
Симптом Брендо — наблюдают при аппендиците во время беременности: боль справа при надавливании на левый край беременной матки.
Симптом Бриттена — проверяется у мужчин, в правой нижней области живота в точке максимальной болезненности оттягивается складка кожи. В это время происходит напряжение мышц брюшной стенки и подтягивание правого яичка к паху.
Симптом Бухмана-Ловьена — стойкое расширение зрачка правого глаза по сравнению со зрачком левого. Отчетливо отмечается при пальпации правой нижней области живота.
Симптом Варламова—Барышникова — при поколачивании в области XII ребра справа пациент ощущает усиление боли в правой нижней части живота.
Симптом Вахенгейма-Редера — при пальцевом ректальном исследовании появляется боль в нижней части живота.
Симптом Видмера — измерение температуры в обеих подмышечных областях. Температура справа будет выше, чем слева.
Симптом Винтера — больного просят подышать животом. При этом нижние отделы передней брюшной стенки не участвуют в дыхании из-за напряжения.
Симптом Воинова-Мастина — распространение боли из правой половины живота в область правой ключицы.
Симптом Волкова — при развитии бурного воспаления в аппендиксе автор наблюдал перемещение боли из правой области в желудочную область живота и назвал данный симптом «обратный симптом Кохера».
Симптом Волковича-I — при сравнительной пальпации правой и левой нижних областей живота определяется слабость мышц в правой области, что характерно для хронического аппендицита.
Симптом Волковича-II —усиление боли при отведении слепой кишки кнаружи.
Симптом Волковича-Ш — усиление боли в правой области при наклоне туловища влево.
Симптом Вольфа — больной, прохаживаясь, хромает на правую ногу.
Симптом Воскресенского (симптом скольжения, симптом рубашки) — больной лежит на спине, его рубашка натягивается на передней брюшной стенке живота левой рукой врача. Кончиками пальцев правой руки врач делает скользящие по рубашке движения из желудочной области в правую нижнюю область и обратно. В конце скользящего движения пальцы не отрывают от передней брюшной стенки. То же делают и в левой нижней области. При скользящих движениях снизу вверх боль отсутствует, а при движениях сверху вниз возникает в правой нижней области.
Симптом Габая — при надавливании в области пупка пациент ощущает боль, а при резком отрыве руки происходит усиление боли. Симптом положителен при расположении аппендикса в забрюшинном пространстве.
Симптом Гентера— пальцем производят простукивание передней стенки живота. Боль и тупой звук свидетельствуют о забрюшинном расположении червеобразного отростка.
Симптом Гленара — при прощупывании правой нижней области определяется вздутая и урчащая кишка.
Симптом Грегори — при глубоком прощупывании слева на середине линии, соединяющей пупок и левую кость таза, происходит усиление боли в правой нижней области.
Симптом Грея-I — повышенная чувствительность на 2,5 см книзу и справа от пупка.
Симптом Грея-II — при пальпации живота распространение боли из правой нижней области живота в правое плечо.
Симптом Грубе — у женщин при влагалищном исследовании усиление боли в правой нижней области живота.
Симптом Губергрица — при надавливании в паху отмечается боль, что характерно для тазового расположения острого аппендицита.
Симптом Гусева (симптом «отклонения туловища») — при попытке поднять руки вверх с наклоном туловища назад появляется боль в правой нижней области живота.
Симптом «триада Делафуа» — при пальпации правой нижней области живота определяется три признака: боль, мышечное напряжение, повышенная кожная чувствительность.
Симптом Де Френеля — усиление боли в правой нижней области живота при толчкообразном прощупывании от пупка по направлению к правой нижней области. Толчкообразную пальпацию проводят, не отнимая руки от брюшной стенки.
Симптом Дехтяря-I — при переводе больного из горизонтального положения лежа на спине в положение сидя происходит усиление боли в правой нижней области живота.
Симптом Дехтяря-II — кончиками пальцев правой руки проводят скользящее движение из правого подреберья к правой нижней области живота, что вызывает усиление боли внизу живота.
Симптом Долинова — Островского — Шапринского — усиление боли в правой нижней области живота при натуживании и втягивании живота.
Симптом Доннелли (Ряни-симптом) — появление боли при надавливании на живот момент разгибания больным правой ноги. Характерно для забрюшинного расположения аппендикса.
Симптом Дудкевича-I — больной поднимает обе руки вверх, при остром аппендиците правая рука кажется ему более тяжелой.
Симптом Дудкевича-II— пальпация лобковой кости справа более чувствительна, чем слева.
Симптом Думбадзе — кончик указательного пальца вводится в пупочное кольцо пациента и легко надавливается в сторону правой нижней области живота, при этом происходит усиление боли в правой нижней области живота.
Симптом Дюбара — наблюдают при аппендиците: боль при надавливании на затылок.
Симптом Жендринского — дифференциальная диагностика между острым аппендицитом и острым воспалением придатков матки у женщин: в положении лежа нажимают на брюшную стенку пальцем и, не отнимая его, предлагают больному встать. Усиление боли свидетельствует об аппендиците, уменьшение — об остром воспалении придатков.
Симптом Завьялова — поочередно в каждом квадрате живота больного врач рукой собирает кожу передней брюшной стенки в складку и несколько приподнимает, а через 2-3 секунды отпускает с таким расчетом, чтобы произошел некоторый удар при расправлении кожи. В правом нижнем квадрате живота эта манипуляция болезненна из-за сотрясения воспаленной брюшины.
Симптом Зайцева — непрерывное сотрясение брюшной стенки в правой нижней области живота в течение нескольких секунд приводит к резкому усилению боли и напряжению мышц живота. Прощупывание по данной методике проводят, не отрывая руки от кожи передней брюшной стенки.
Симптом Заттлера-Химича — больной, сидя поднимает выпрямленную правую ногу вверх, при этом боль в правой нижней области живота усиливается.
Симптом Захаржевского — боль возникает при захватывании складки кожи над гребнем правой подвздошной кости и массировании этой складки по направлению к правому подреберью, что характерно для хронического аппендицита.
Симптом Захаровича — больной лежит на животе, врач разгибает больного, правой рукой врач поднимает вверх бедра больного, а левой рукой надавливает на грудной отдел позвоночного столба. При остром аппендиците наблюдается усиление боли в правой нижней области живота.
Симптом Зельгейма — при вагинальном, а иногда и при пальцевом исследовании прямой кишки прощупывается утолщенная и болезненная крестцово-маточная связка справа. Симптом имеет диагностическое значение только тогда, когда можно исключить гинекологические заболевания.
Симптом Иванова—Ко Туи—Мейера — при остром аппендиците происходит смещение белой линии живота и пупка в правую сторону из-за мышечного напряжения. Определяется измерением расстояния от пупка до передних остей подвздошных костей (справа — меньше, слева — больше).
Симптом Икрамова-Коупа — при пережатии пальцем правой бедренной артерии боль в правой подвздошной области усиливается.
Симптом Илиеску — боль при надавливании в шее.
Симптом Кадена — используют для отличительной диагностики поражения кишки и аппендицита: частые позывы и жидкие испражнения у взрослых характерны для воспаления кишки.
Симптом Кистера — надавливание на левую поясничную мышцу при поднятой левой ноге больного в положении лежа на спине, вызывает боль в правой нижней области живота.
Симптом Клемма — при рентгенологическом исследовании брюшной полости нередко обнаруживается скопление газов в правой нижней области живота.
Симптом Коупа — больной лежит на правом боку, врач отводит назад прямую правую ногу больного, чем вызывает усиление боли в правой нижней области живота.
Симптом Кохера — Волковича — перемещение боли из желудочной области в правую нижнюю область живота.
Симптом Краснобаева — Сомнера — сильное мышечное напряжение в правой нижней области живота.
Симптом Кюммеля — боль при надавливании в точке на 2 см вправо и ниже пупка.
Симптом Ландоиса — при высокой клизме происходит усиление боли в правой нижней области живота.
Симптом Ла Рока — у мужчин правое яичко или оба яичка подтянуты кверху.
Симптом Локвуда — признак аппендицита и спаек брюшной полости: при повторном прощупывании живота у больного, лежащего на спине с несколько согнутыми в коленных суставах ногами, иногда слышно урчание или шум перетекающей жидкости.
Симптом Ля Роше — в положении больного на спине врач приводит его правую ногу к животу, при этом усиливается боль в правой нижней области живота.
Симптом Маделунга-Леннандера-Пасквалиса — измеряются температура в прямой кишке и подмышечная температура справа. Расхождение кишечной и подмышечной температуры менее чем на 1 °С при температуре 38 °С и выше указывает на аппендицит. Расхождение температуры более чем на 1 °С свидетельствует о воспалении отростка, свободно лежащего в брюшной полости.
Симптом Манроу — при пальпации болезненная точка на линии, соединяющая пупок с передней остью правой подвздошной кости в месте пересечения ее с наружным краем правой прямой мышцы живота.
Симптом Макензи — Ливингстона — повышенная чувствительность кожи в правой нижней области живота, которая проверяется при поверхностной пальпации. Е.М. Левингстон предлагал проверять повышенную чувствительность кожи в треугольнике, ограниченном линиями: от пупка до наивысшей точки гребня правой подвздошной кости, от наивысшей точки гребня до передней ости правой подвздошной кости, от ости до пупка.
Симптом Мельцера — активное сгибание в тазобедренном суставе вытянутой ноги и одновременное надавливание в точке, находящейся посередине между пупком и передней остью правой подвздошной кости, вызывают боль.
Симптом Мендел—Раздольского — поколачивание пальцами или молоточком по передней брюшной стенке вызывает усиление боли в правой нижней области живота
Симптом Мерфи — признак небольшого количества выпота жидкости при аппендиците: при простукивании четырьмя пальцами подряд (как при игре на рояле) в нижнем отделе живота справа обычный звонкий звук отсутствует.
Симптом Михельсона — признак острого аппендицита у беременных: усиление боли в правой половине живота в положении больной на правом боку (вследствие давления матки на воспаленный очаг).
Симптом Морриса — появление боли при пальпации живота на расстоянии 5 см вправо от пупка по линии, соединяющей пупок с передней остью правой подвздошной кишки.
Симптом Моутира (симптом «застегивания башмака»)— больной с острым аппендицитом не может самостоятельно нагнуться и застегнуть обувь на правой ноге из-за боли в правой подвздошной области.
Симптом мочевого пузыря — больной отмечает частое и болезненное мочеиспускание, частые позывы к мочеиспусканию. Симптом положителен при тазовом расположении аппендикса.
Симптом Образцова — больной, лежа на спине, поднимает правую ногу вверх, а врач при этом прощупывает правую нижнюю область живота. Усиление боли при прощупывании свидетельствует об остром аппендиците.
Симптом Олыпанецкого — применяют для отличительной диагностики острого аппендицита и почечной колики: при прощупывании передней брюшной стенки, в положении больного стоя, с телом, согнутым под углом 90° по отношению к нижним конечностям, передняя брюшная стенка расслабляется и органы, расположенные в брюшной полости, легко прощупываются. В то же время органы, расположенные за брюшиной (мочеточник, почка), не испытывают давления. В случаях, когда червеобразный отросток воспален, возникает боль при прощупывании — симптом положителен. Если интересующие нас органы, расположены за брюшиной, прощупывание безболезненно — симптом отрицательный.
Симптом Отта — Ортнера — Розенштейна — Ситковского — при повороте больного на левый бок из положения лежа на спине или в положении на левом боку больной испытывает усиление тянущей боли в правой нижней области живота.
Симптом Панкратова — при надавливании на самую болезненную точку просят больного надуть живот и в этот момент быстро отнимают руку — при этом боль резко усиливается.
Симптом Парро — при надавливании в точке максимальной болезненности имеет место расширение зрачков.
Симптом Пейсаха (транспортный симптом) — симптом проверяется врачом машины скорой помощи на догоспитальном этапе. По пути следования в больницу при каждом сотрясении в машине пациент указывает более точно на локализацию боли в животе.
Симптом Певзнера — при прощупывании правой нижней области живота смещение кишки кверху вызывает усиление боли.
Симптом Петрова — при пальпации правой нижней области живота следует перевести больного из положения лежа в положение сидя. Усиление боли при этом характерно для острого аппендицита.
Симптом Платовского — автор рекомендует проводить скользящее прощупывание по линии, начинающейся в правой нижней области живота у края XII ребра и оканчивающейся в правой паховой области. Всю область прощупывания автор делит на два отрезка — верхний (задний) и нижний (передний). При остром аппендиците отмечается усиление болезненности по мере отдаления от поясничной области («положительный нижний симптом»).
Симптом Пронина — Бойко — больного стоя просят подняться «на носочки» и затем резко опуститься на пятки. Усиление боли в правой нижней области живота будет свидетельствовать в пользу аппендицита.
Симптом Пшевальского-I— больной в положении лежа не может долго держать поднятую прямую правую ногу из-за боли в правой нижней области живота.
Симптом Пшевальского-II — в правом паху определяется некоторая припухлость из-за воспаления лимфатических сосудов.
Симптом Ризваша — больного просят сделать медленный глубокий вдох и резкий выдох, при котором происходит усиление боли в правой нижней области живота.
Симптом Ришет — появление сокращений мышц бедра.
Симптом Рожанского (симптом «расплавленного асфальта») — определяется бледность тканей в правой нижней области живота.
Симптом Розанова (симптом «активного надувания живота») — больной не может надуть живот полностью, правые его отделы отстают из-за мышечного напряжения.
Симптом Ру — при прощупывании чувствуется мягкое сопротивление, напоминающее консистенцию «промокшей картонной трубки».
Симптом Рудницкого — врач берет выпрямленную правую ногу больного в руку, когда больной лежит на спине, и в таком состоянии прощупывает правую нижнюю область живота — боль усиливается из-за расслабления мышц живота.
Симптом Руткевича — при пальпации правой нижней области живота смещение кишки к пупку вызывает усиление боли.
Симптом Синакевича — Булынина — надавливание в точках, расположенных на 3—4 см вправо от остистых отростков первых двух поясничных позвонков, вызывает локальную боль при остром аппендиците.
Симптом Сорези—Караванова — если больной, лежа на спине с согнутыми ногами покашляет, то при одновременном прощупывании правого подреберья у него усиливается боль в правой нижней области живота.
Симптом Супольта-Селье — при глубоком вдохе появляется боль за мочевым пузырем, что характерно при тазовом расположении воспаленного отростка.
Симптом Тараненко — наблюдают у беременных: усиление боли в правой нижней области живота, лежа на правом боку.
Симптом Тараненко-Богдановой (обратный симптом Ситковского) — в положении беременной на левом боку боль в правой нижней области живота ослабевает из-за ослабления давления матки на очаг воспаления. В положении на правом боку — боль в правой нижней области живота усиливается.
Симптом Трессдера — наблюдают иногда при аппендиците: в положении лежа на животе боль уменьшается.
Симптом Филатова — при пальпации правой нижней области живота наблюдается усиление боли по сравнению с положением в покое.
Симптом Фомина — снижение или отсутствие сокращение мышц справа при остром аппендиците.
Симптом Химича — автор рекомендовал проверять данный симптом у тучных людей. Больной лежит на животе, при этом воспалительная жидкость и воспаленные органы тесно прилегают к передней брюшной стенке. Врач подсовывает руку под правую нижнюю область живота больного, надавливает на переднюю брюшную стенку (больной испытывает боль), а затем резко прекращает давление (больной испытывает усиление боли).
Симптом Хорна — у мужчин подтягивание за правое яичко вызывает напряжение правого семенного канатика, что, в свою очередь, вызывает усиление боли в правой нижней области живота.
Симптом Чейса — усиление боли в правой нижней области живота при глубокой пальпации поперечной ободочной кишки слева направо при пережатии другой рукой нисходящего отдела толстой кишки.
Симптом Черемского—Кушниренко —при кашле боль в правой нижней области живота усиливается.
Симптом Чугаева («струна аппендицита») — при прощупывании правой нижней области живота пальпируются на апоневрозе наружной косой мышцы живота напряженные тяжи — «струны аппендицита» — отдельные волокна.
Симптом Шиловцева — отличительная диагностика спаечной болезни и острого аппендицита: в положении лежа на спине выявляют болевую точку в правой боковой области и, не отнимая руки, предлагают больному повернуться на левый бок. Если нет спаечного процесса и слепая кишка смешается, то в найденной точке боль уменьшается и смешается ниже и левее.
Симптом Шлесингера — распространение боли из правой подвздошной области в правую ягодицу и бедро.
Симптом Шомакера — автор считал постоянное наличие слизи в кале характерным симптомом хронического аппендицита.
Симптом Штрауса-Блюмера — проверяется per rectum. Болезненное выпячивание передней стенки прямой кишки при наличии жидкости в полости малого таза.
Симптом Щеткина-Блюмберга — при надавливании рукой в правой подвздошной области больной отмечает боль, которая резко усиливается при резком отнятии руки врача от передней брюшной стенки.
Симптом Эворта — притупление перкуторного звука над верхней задней остью правой подвздошной кости.
Симптом Эскина — в положении больного лежа на спине с приподнятым тазом происходит усиление боли за счет смещения воспаленного аппендикса и натяжения спаек, образовавшихся в результате хронического воспаления в аппендиксе.
Симптом Яворского-Островского — больной в положении лежа на спине поднимает правую ногу вверх, а врач препятствует ему, сдерживая ногу в области коленного сустава. При этом боль в правой нижней области живота усиливается.
Симптом Яуре — болезненность при надавливании над гребешком подвздошной кишки.
Особенности клинической диагностики у детей
Острые симптомы аппендицита у детей встречаются значительно реже, чем у взрослых. Болезнь протекает более бурно, чем у взрослых. Это обусловлено недостаточной сопротивляемостью детского организма к инфекции, слабыми пластическими свойствами детской брюшины, недостаточным развитием сальника, который не доходит до червеобразного отростка и таким образом не участвует в создании ограничивающего барьера. Возникшие в животе боли нередко носят схваткообразный характер и не имеют той четкой динамики, которая характерна для острого аппендицита у взрослых.
Необходимо отметить, что дети до 10-тилетнего возраста, как правило, не могут точно локализовать боли, что составляет особенности клинической диагностики заболевания. Рвота у детей в отличие от взрослых чаще всего бывает многократной, стул не имеет тенденции к задержке, а у детей младшего возраста нередко даже учащен. Характерной является поза больного ребенка. Он лежит на правом боку или на спине, приведя ноги к животу и положив руку на правую подвздошную область, защищает ее от осмотра врачом.
При осторожном прощупывании здесь нередко удается выявить повышенную кожную чувствительность, напряжение мышц и зону наибольшей болезненности. Даже в первые часы заболевания бывают выражены специальные симптомы. Температура уже с самого начала заболевания значительно выше, чем у взрослых, нередко она достигает 38 °С и выше.
Особенности клинической диагностики у лиц пожилого возраста
Острый аппендицит у лиц пожилого и старческого возраста встречается несколько реже, чем улиц молодого и среднего возраста, при этом преобладают разрушительные его формы. Это обусловлено, с одной стороны, пониженной сопротивляемостью организма, а с другой — слабостью и рубцеванием всех элементов червеобразного отростка, в том числе ухудшением состояния сосудов, что служит непосредственной причиной быстрого нарушения кровоснабжения с развитием омертвения и гангрены червеобразного отростка.
Комплекс симптомов в диагностике аппендицита у пожилых нередко имеет стертую картину. Вследствие физиологического повышения порога болевой чувствительности в преклонном возрасте больные часто не фиксируют внимание на желудочной фазе болей в животе и началом заболевания нередко считают появление болей непосредственно в правой нижней области живота.
Тошнота и рвота встречается чаще, чем у людей среднего возраста, что связано с быстрым развитием разрушительного процесса. Задержка стула не имеет решающего значения, поскольку в старческом возрасте имеется физиологическая склонность к запорам. При исследовании живота выявляют лишь умеренную болезненность в правой нижней области живота даже при разрушительных формах аппендицита. Вследствие возрастной расслабленности мышц брюшной стенки мышечное напряжение в очаге поражения незначительно, но симптом Щеткина-Блюмберга, как правило, выражен хорошо. Часто оказываются положительными симптомы Воскресенского, Ситковского. Температура тела даже при разрушительном аппендиците повышается умеренно или остается нормальной.
Особенности диагностики у беременных
Основной предпосылкой к развитию аппендицита во время беременности является смещение слепой кишки вместе с червеобразным отростком кверху и кнаружи вследствие увеличения беременной матки. При этом происходит перегиб червеобразного отростка, его растяжение, ухудшение кровоснабжения и нарушение опорожнения. Часто возникающая во время беременности склонность к запорам способствует застою кишечного содержимого и повышению активности кишечной микрофлоры.
При беременности защитные силы организма определенным образом ослабевают. В этой связи клиническая картина острого аппендицита может носить стертый характер, и типичные симптомы заболевания могут проявляться только при распространенном процессе. Часто клиническая картина острого аппендицита в первой половине беременности практически не отличается от таковой у небеременных женщин. Во второй половине беременности характер течения заболевания во многом зависит от тех изменений, которые произошли в отростке, и от его расположения.
Симптомы аппендицита у беременных женщин могут быть не такими выраженными, как у небеременных. В этой связи о наличии и степени выраженности заболевания следует судить и по таким признакам, как увеличение частоты пульса, подъем температуры тела, рвота, вздутие живота, одышка, затрудненное дыхание.
Важное диагностическое значение у беременных приобретает сопоставление количества лейкоцитов и частоты пульса. Так, при частоте пульса более 100 уд/мин в сочетании с увеличением лейкоцитов более 12-14 • 109/л даже при нормальной температуре тела с высокой долей вероятности можно предполагать наличие разрушительного процесса.
На базе института органической и физической химии им. А.Е. Арбузова Казанского научного центра РАН разработан способ диагностики острого аппендицита у беременных.
Для этого осуществляют пероральное введение препарата ксимедона в дозе 0,5 г, которое повторяют через 30 минут. Затем внутривенно вводят в дозе не более 30 мл провокационную диагностическую лечебную композицию, состоящую из водного раствора никотиновой кислоты и полиглюкина, взятых при следующем соотношении компонентов, мас. %: никотиновая кислота — 0,05, полиглюкин — 0,1—1,8, вода — остальное. При появлении боли диагностируют аппендицит. Способ обеспечивает снижение ошибочной диагностики острого аппендицита у беременных на ранних фазах развития при одновременном нормализующем воздействии на беременную матку.
При не совсем ясной клинической картине острого аппендицита считается целесообразным с диагностической целью выполнить внутритазовую новокаиновую блокаду. Если боли в правой нижней области живота после блокады сохраняются, то речь идет об аппендиците.
Особенности диагностики острого аппендицита у больных сахарным диабетом
Течение острого аппендицита у больных сахарным диабетом имеет особенности, связанные с нарушением иннервации внутренних органов, нарушением обмена веществ, поражением сосудистых стенок, угнетением неспецифической иммунологической защиты организма. Острый аппендицит на фоне компенсированного сахарного диабета протекает со снижением болевого синдрома. При декомпенсированном диабете острый аппендицит протекает атипично, со стертой клинической симптоматикой.
У больных сахарным диабетом вследствие неполноценности иннервации и кровоснабжения преобладают деструктивные формы острого аппендицита. Причиной гнойных осложнений в послеоперационном периоде и удлинение сроков восстановления операционных ран связаны с тканевым нарушением.
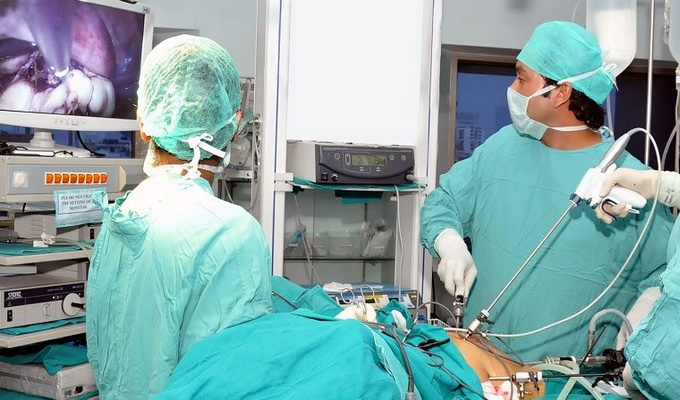
Диагностическая лапароскопия
Наиболее информативным методом диагностики аппендицита, позволяющим до операции определить клиническую форму острого аппендицита, является диагностическая лапароскопия.
Противопоказания к проведению диагностической лапароскопии.
Общие:
- наличие заболеваний сердечно-сосудистой и дыхательной систем, препятствующих наложению швов;
- беременность, 2-3 триместры;
- выраженные нарушения свертывающей системы.
Местные:
- множественные операции на органах брюшной полости;
- гигантские вентральные грыжи;
- множественные гнойники и свищи передней брюшной стенки.
Техника диагностической лапароскопии.
После обработки операционного поля производится разрез кожи и подкожной клетчатки в месте предстоящего введения иглы длиной 1-1,5 см.
Игла вводится в брюшную полость (ощущение преодоления двух препятствий —белой линии живота и брюшины). Проводится проба на правильность введения иглы (при капельном попадании на канюлю иглы стерильного физиологического раствора хлорида натрия раствор беспрепятственно проходит в просвет иглы). Давление в брюшной полости устанавливается в пределах 8-15 мм рт. ст. Правильность наложения проверяется методом простукивания живота (должен определяться звонкий звук во всех отделах).
На кольцо пупка накладываются два бельевых хирургических зажима. С их помощью производится смещение пупка и тканей передней брюшной стенки вверх. Через разрез кожи в брюшную полость вводится лапароскопический зонд. Направление введения т — снизу вверх, спереди назад. Вводится специальный прибор лапароскоп.
Осмотр брюшной полости условно делится натри этапа. Первый этап — общий панорамный осмотр, второй этап — осмотр брюшной полости по областям, третий этап — непосредственный осмотр воспалительного очага.
Ревизию брюшной полости начинают с осмотра органов, прилежащих к месту введения иглы, для исключения осложнений, связанных с выполнением лапароскопического доступа.
Далее выполняют общий панорамный осмотр. Осмотр не носит детального характера. Необходимо определить, имеются ли в брюшной полости грубые деформации (опухолевые образования, признаки воспаления брюшины, большие скопления крови, воспалительной жидкости, гноя).
Далее приступают к детальному панорамному осмотру брюшной полости по областям в направлении по часовой стрелке от правого подреберья. Оцениваются печень, желчный пузырь, диафрагма, передняя стенка желудка, нижний полюс селезенки, большой сальник, доступные осмотру петли тонкой кишки, брыжейка тонкой кишки, ободочная кишка, наружная и внутренняя брюшина, боковые каналы живота. У женщин должны быть осмотрены матка и ее придатки.
При необходимости под контролем лапароскопа в брюшную полость вводятся дополнительные инструменты с манипуляторами для более детального осмотра.
Точки введения манипуляционных расширителей:
- справа по передней подмышечной линии на 2 см ниже ребра;
- слева по передней подмышечной линии на 2 см ниже ребра;
- слева на границе наружной и средней трети линии, идущей от левой верней передней ости подвздошной кости к пупку;
- справа на границе наружной и средней трети линии, идущей от правой верней передней ости подвздошной кости к пупку.
Для осмотра разных отделов брюшной полости положение больного на операционном столе меняется. Основная цель смены положения — придать объекту осмотра верхнее положение в пространстве, когда сила тяжести отводит смежные органы в сторону.
После детального панорамного осмотра приступают к осмотру червеобразного отростка. Диагноз острого аппендицита может быть установлен или снят только при условии осмотра червеобразного отростка.
Лапароскопическая диагностика острого аппендицита наиболее сложна ввиду отсутствия четких визуальных признаков патологии, поскольку изменения распространяются только на подслизистый и слизистый слои. Изменения бывают минимальны. Они сводятся к вторичной реакции сосудов, расположенных под внутренней брюшиной. Следует помнить, что подобная сосудистая реакция может быть обусловлена функциональным состоянием органа, а не его воспалением. Поэтому в диагностическом отношении при выявлении воспаления более надежным критерием является отек червеобразного отростка. Внешние проявления отека отростка можно объективно оценить, если приподнять аппендикс инструментом, подведенным под его среднюю часть. При наличии отека он не свешивается с инструмента (симптом «карандаша»). При многих заболеваниях кишечника внешний вид червеобразного отростка может соответствовать аппендициту. Воспалительные заболевания придатков матки приводят к вторичным изменениям червеобразного отростка. Для окончательной установки острого аппендицита может потребоваться повторная лапароскопия с интервалом в 3—5 часов.
Лапароскопическая диагностика острого гнойного аппендицита в большинстве случаев не представляет труда. Червеобразный отросток ярко красный, четко определяется отечность самого отростка и его брыжейки. На внутренней брюшине видны белковые наложения, за счет которых отросток может быть фиксирован к окружающим органам. При процессе видны очень мелкие белесоватые и желтоватые гнойнички под внутренней брюшиной. Для гнойного аппендицита характерно наличие мутной жидкости, количество которой может варьировать в широких пределах.
При гнойном разрушении червеобразного отростка он резко красный и напряжен за счет отека, нередко приобретает колбообразную форму. Характерной особенностью гнойного разрушения является несоответствие ярко выраженных проявлений воспаления аппендикса и отсутствие белковых наложений на внутренней брюшине.
Лапароскопическая диагностика острого гангренозного аппендицита заключается в выявлении на стенке отростка очагов грязно-зеленого или грязно-серого цвета, чередующихся с полями выраженного воспалительного уплотнения с массивными белковыми наложениями. Оболочка отростка всегда вовлечена в воспаление — резко отечна и красная, покрыта белком. В брюшной полости имеется мутная жидкость.
Осмотр аппендикса может быть затруднен при заднем расположении отростка, при наличии уплотнений и спаечного процесса в правой подвздошной области. Спайки, препятствующие осмотру, рассекают эндоскопическими ножницами. Если червеобразный отросток находится позади слепой кишки, то купол оттягивается зажимом. При аппендикулярном уплотнении слепая кишка и заключительный отдел подвздошной кишки окутаны большим сальником. Сам отросток не доступен осмотру, органы, принимающие участие в образовании уплотнения, красные и воспалены, местами с белковыми наложениями. Жидкости в брюшной полости при сформировавшемся уплотнении, как правило, не бывает. При инструментальном прощупывании уплотнения определяется высокая плотность тканей, органы не разделяются, что свидетельствует о надежном отграничении отростка.
Наличие при уплотнении жидкости свидетельствует о том, что он окончательно не сформировался — «рыхлый» воспалительный очаг. При инструментальной пальпации в этих случаях удается разделить органы. Между органами, образующими уплотнение, может поступать гной. Это свидетельствует о прорыве в брюшную полость очага нагноения
При отсутствии воспаления в результате рубцевания в области основания отростка в нем может накапливаться слизь. Отросток в таких случаях приобретает шаровидную или колбообразную форму с деформацией в области основания аппендикса. Серозный покров его не красный, венозный рисунок усилен за счет расширения мелких вен. Оболочка распластана на резко увеличенном отростке.
Дополнительная ультразвуковая диагностика аппендицита
Ультразвуковая диагностика аппендицита позволяет объективно оценивать характер происходящих изменений в правой подвздошной области, определять выбор рационального операционного доступа и адекватного анестезиологического пособия. Большое значение приобретает дополнительное ультразвуковое исследование органов брюшной полости при проведении отличительной диагностики острого аппендицита.
К прямым признакам острого аппендицита относится непосредственная визуализация измененного воспалительным процессом аппендикса. В срезе на эхограммах измененный червеобразный отросток выглядит как удлиненной формы эхонегативное образование с плотными стенками, внутренний диаметр которого 0,8-1,5 см. В поперечном срезе аппендикс имеет характерный симптом «мишени». В некоторых случаях в основании червеобразного отростка удается визуализировать каловый камень.
Прямая визуализация червеобразного отростка не всегда возможна. Это может быть связано с особенностями анатомического расположения аппендикса. Трудности в изучении ультразвуковой картины исследуемой области могут также возникать и при наличии выраженной воздушной наполненности кишечника.
К косвенным ультразвуковым признакам острого аппендицита относится визуализируемый в правой подвздошной области участок эхонеоднородных тканей без четких границ со «смазанной» структурой. Данная ультразвуковая картина соответствует измененному червеобразному отростку с вовлеченным в воспалительный процесс большим сальником, брыжейкой червеобразного отростка и петлями кишечника.
К косвенным признакам также относятся петли кишечника, видимые в правой подвздошной области и других отделах брюшной полости. Нередко выявляется незначительное равномерное утолщение стенок купола слепой кишки и нижнего тонкой кишки, отмечается увеличение их диаметра. Выраженная изолированная насыщенность воздухом восходящего отдела толстой кишки также относится к данной группе эхо симптомов.
Ценным косвенным признаком острого аппендицита является наличие жидкости в правой подвздошной ямке и полости малого таза, что свидетельствует о развитии местного перитонита.









 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

