Кишечная непроходимость: клинические симптомы и лечение болезни
 Кишечная непроходимость – это не только серьезная патология, которая провоцирует приступы боли, но еще и существенное осложнение жизни больного. Данное заболевание вызывает интоксикацию организма, негативно влияет на здоровье важнейших человеческих органов. В большинстве случаев избавиться от перитонита можно лишь с помощью операции, однако и хирургическое вмешательство не всегда может покончить с болезнью, и даже после операции, больной продолжает лечение.
Кишечная непроходимость – это не только серьезная патология, которая провоцирует приступы боли, но еще и существенное осложнение жизни больного. Данное заболевание вызывает интоксикацию организма, негативно влияет на здоровье важнейших человеческих органов. В большинстве случаев избавиться от перитонита можно лишь с помощью операции, однако и хирургическое вмешательство не всегда может покончить с болезнью, и даже после операции, больной продолжает лечение.
Зная специфическую клинику кишечной непроходимости, врач проводит соответствующую диагностику и лечение данного заболевания, что особенно важно, когда требуется отличить перитонит от других болезней кишечника.
Перитонит и другие стадии кишечной непроходимости
Кишечная непроходимость характеризуется прекращением продвижения содержимого кишечника в направлении от желудка к прямой кишке и является одним из наиболее грозных синдромов, встречающихся в хирургии органов брюшной полости. Частота — 9—20% больных с симптомами острого живота (чаще мужчины).
Наиболее часто кишечная непроходимость наблюдается у лиц в возрасте 40—60 лет. У мужчин она бывает несколько чаще, чем у женщин. Число больных с острой непроходимостью кишечника наибольшее в летние и осенние (июль-октябрь) месяцы, что связано с большей в этот период года нагрузкой кишечника растительной пищей содержащей клетчатку.
С учетом фактора времени О. С. Кочнев (1984 г.) выделяет в клиническом течении непроходимости кишечника три фазы: «илеусного крика», интоксикации и перитонита.
Первые признаки кишечной непроходимости связаны с нарушением пассажа по кишечнику. Эта стадия, в отличие от других, характеризуется симптомокомплексом, отражающим острое нарушение нормального кишечного пассажа.
Вторая стадия – это глубокие патологические изменения, возникающие в организме в результате декомпенсированного нарушения моторной функции кишечника. Это стадия нарушения внутристеночной гемоциркуляции.
Третья стадия кишечной непроходимости связана с развитием перитонита.
Этиология и патогенез синдрома кишечной непроходимости
В этиологии синдрома кишечной непроходимости выделяют две группы факторов: предрасполагающие и производящие. Предрасполагающие факторы врожденные и приобретенные анатомические изменения в брюшной полости, нарушения двигательной функции кишечника. К врожденным анатомо-морфологическим изменениям относят различные пороки развития или аномалии: общая брыжейка слепой и подвздошной кишки, долихосигма, мальротация, дефекты в диафрагме и брюшине, способствующие образованию карманов в брюшной полости.
Приобретенными патологоанатомическими изменениями являются спайки, рубцовые тяжи, сращения в результате предшествовавшего воспалительного процесса или травмы, воспалительные инфильтраты, гематомы, исходящие из стенки кишки и окружающих органов, опухоли, инородные тела, желчные и каловые камни.
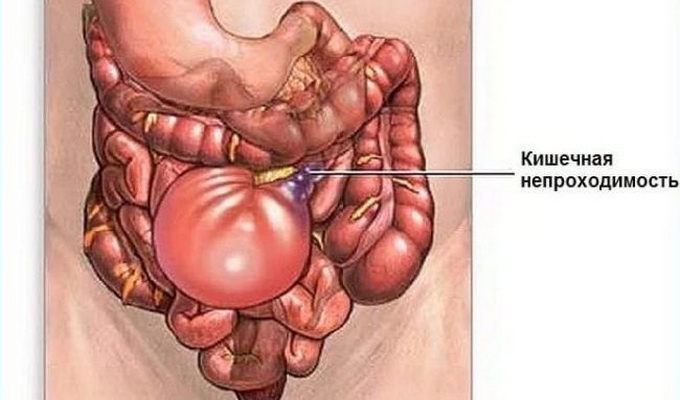
К производящим факторам, вызывающим заболевание кишечную непроходимость, относят внезапное повышение внутрибрюшного давления, в результате чего происходит перемещение кишечных петель; перегрузку пищеварительного тракта и др. Общие патофизиологические нарушения при острой кишечной непроходимости вызваны в основном потерей большого количества воды, электролитов, белка, ферментов, расстройствами кислотно-щелочного состояния, интоксикацией и действием бактериального фактора.
Выраженность этих нарушений зависит от вида и уровня непроходимости, а также от сроков, прошедших от начала заболевания.
В патогенезе обтурационной кишечной непроходимости основными факторами, определяющими тяжесть общего состояния больных, являются потери большого количества воды, электролитов и белка как со рвотными массами, так и депонирование их в просвете желудочно-кишечного тракта. Известно, что в течение суток у здорового человека в просвет желудка и кишечника выделяется от 8 до 10 л пищеварительных соков, содержащих большое количество ферментов, белка и электролитов. В нормальных условиях большая их часть реабсорбируется в верхних отделах желудочно-кишечного тракта.
Особенности клинической картины кишечной непроходимости
При острой обтурационной непроходимости в кишках выше места препятствия начинают скапливаться газы, происходит вздутие кишечных петель и нарушаются процессы всасывания. В связи с этим реабсорбции пищеварительных соков не наступает, возникает так называемая "секвестрация" жидкости в "третье" пространство, и они выключаются из обменных процессов.
Секвестрация жидкости в "третьем" пространстве обусловлена застоем кишечного содержимого в приводящей петле, сдавлением сосудов в подслизистом слое кишки с отеком и пропотеванием плазмы в стенку кишки, ее просвет, брюшную полость. В приводящей петле кишки в результате брожения и гниения образуются осмотически активные вещества, усиливающие секвестрацию жидкости, чему способствует также выделение биогенных аминов (гистамин, триптамин, серотонин).
За сутки при непроходимости в "третьем" пространстве может депонироваться до 8-10 л пищеварительных соков, что, с одной стороны, ведет к тяжелой дегидратации, а с другой -создает тяжелую механическую нагрузку на кишечную стенку, сдавливая сосуды подслизистого слоя, в первую очередь — вены. Если не будет произведена своевременная декомпрессия, в стенке кишки развиваются некробиотические изменения и может произойти перфорация. Последняя в связи с особенностями строения сосудов стенки кишки наиболее часто развивается в участках противолежащих месту вхождения брыжеечных сосудов.
В ответ на механическую нагрузку желудка и кишечника газообразным и жидким содержимым наступает раздражение рвотного центра и появляется многократная рвота. Рвота при высокой (тонкокишечной) непроходимости наступает в более ранние сроки, чем при низкой непроходимости. В результате "секвестрации" в просвет кишечника и потерь со рвотой развивается тяжелая дегидратация Последняя происходит за счет уменьшения объемов внеклеточного (главным образом) и внутрисосудистого секторов.
Описание течения заболевания кишечная непроходимость
Установлено, что в раннем периоде острой непроходимости уменьшение объема внеклеточной жидкости может достигать 50% и более. Потеря воды и электролитов (наблюдаемая уже в первые 24 ч) приводит к гемодинамическим расстройствам, снижению клубочковой фильтрации в почках и к уменьшению диуреза. В ответ на остро развившуюся дегидратацию, уменьшение объема внеклеточного сектора и потерю ионов натрия наступает усиленная продукция и секреция альдостерона. В результате этого уменьшается экскреция ионов натрия и хлора с мочой, происходит задержка их в организме. Однако параллельно с указанным процессом идет усиленная экскреция с мочой калия, на которую действие альдостеронового механизма не распространяется.
Потеря ионов калия с рвотными массами и с мочой очень быстро приводит к дефициту калия в организме и развитию гипокалиемии. Калий — основной клеточный катион, функциональное значение которого для организма чрезвычайно велико. Калий участвует во всех окислительно-восстановительных процессах, входит в состав всех ферментативных систем, принимает участие в синтезе белков, гликогена, влияет на функциональное состояние нервной и мышечной системы.
В условиях гипокалиемии развиваются тяжелые патофизиологические нарушения. Важнейшие из них мышечная гипотония, ослабление сухожильных рефлексов, резкая слабость, апатия, сердечно-сосудистые расстройства (снижение артериально го давления, нарушения ритма), понижение тонуса кишечной мускулатуры, парезы кишечника. Для поддержания гомеостаза и восстановления нормальной концентрации калия в плазме крови и во внеклеточной жидкости организм начинает расходовать калий клетки. При этом происходит перемещение калия из клетки во внеклеточную жидкость, а ионов натрия и водорода из внеклеточной жидкости в клетку. В связи с перемещением указанных ионов в организме изменяется кислотно-щелочное состояние, которое заключается в развитии внеклеточного алкалоза и внутриклеточного ацидоза. При низкой (толстокишечной) непроходимости рвота в раннем периоде заболевания не является характерной. В связи с этим потери воды, электролитов и белка происходят в меньшем объеме, чем при высокой непроходимости. Вот почему при этом виде непр
оходимости в раннем периоде не наблюдается тяжелых сердечнососудистых расстройств, нарушений электролитного баланса и изменений кислотно-щелочного состояния.
В дальнейшем вследствие повышенных энергетических затрат и нарушения процесса всасывания имеющиеся запасы гликогена в организме быстро исчезают. Вслед за гликогеном для покрытия энергетических затрат начинают расходоваться жиры и клеточные белки. При сгорании белков и жиров в организме накапливаются кислые продукты обмена, и высвобождается эндогенная вода (при сгорании 1 г жира высвобождается 1 мл эндогенной воды). Меняется кислотно-щелочное состояние Внеклеточный алкалоз, имевшийся в раннем периоде непроходимости, сменяется ацидозом. Последний в связи с неизбежным снижением диуреза становится декомпенсированным. Распад клеточных белков приводит также и к высвобождению большого количества клеточного калия.
Как и кислые метаболиты, задерживается в организме, и в поздние сроки непроходимости гипокалиемия сменяется гиперкалиемией. Последняя для организма также весьма опасна. В условиях гиперкалиемии страдает сердечно-сосудистая деятельность и нарушается функциональное состояние центральной и периферической нервной системы. Появляются аритмия, сердечные блокады, фибрилляция предсердий, судороги и кома. Различия в расстройствах метаболизма при высокой и низкой непроходимости кишечника, которые наблюдались в раннем периоде, в более позднем периоде стираются.
Основные причины кишечной непроходимости динамической — истерия, дискинезия, глистная инвазия, полипы толстой кишки; паралитической — воспалительный процесс в брюшной полости, флегмона (гематома), тромбоз брызжеечных сосудов; механической — инородные тела, каловые или желчные камни, опухоль; экстраорганной — киста яичника, забрюшинная опухоль и др; странгуляционной — узлообразование, заворот, ущемленные грыжи и др.
Наиболее частая — спаечная болезнь тонкой кишки, рак толстой кишки.
Типичные симптомы, характерные для кишечной непроходимости
Кишечная непроходимость – это комплекс типичных симптомов (синдром), характеризующийся болями, рвотой, задержкой стула, газов, вздутием живота и объединяющий многочисленные заболевания органов брюшной полости с различной этиологией и течением. Правильная и своевременная диагностика кишечной непроходимости играет решающую роль в исходе лечения этого тяжелого заболевания.
Ведущий симптом острого перитонита: схваткообразные боли в животе, иногда с иррадиацией в поясничную область, которые появляются в момент перистальтической волны, определяемой при аускультации брюшной полости. К главным признакам кишечной непроходимости относится многократная рвота, не приносящая облегчения, задержка стула и газов, интоксикация, вялость, заторможенность, адинамия, сознание спутанное. Указанные симптомы наблюдаются при всех формах непроходимости кишечника, но степень их выраженности бывает различной и зависит от вида и характера непроходимости, уровня и сроков, прошедших с начала заболевания. Боли наиболее ранний и постоянный симптом острой непроходимости кишечника. Они начинаются внезапно, часто без видимых причин.
При обтурационной непроходимости боли носят схваткообразный характер. Между периодами схваток боли утихают и на короткое время (на 2—3 мин) могут полностью исчезать. При странгуляционной непроходимости, когда странгуляции подвергается кишка вместе с брыжейкой и проходящими в ней сосудами и нервами, боли бывают чрезвычайно интенсивными. Вне периода схваток боли полностью не исчезают и носят постоянный острый характер.
В научном описании симптомов кишечной непроходимости рвота бывает у большинства больных (у 70%) с острой непроходимостью кишечника. При высокой непроходимости рвота многократная и не приносит облегчения. При низкой непроходимости рвота редкая и в раннем периоде иногда может отсутствовать. При далекозашедших формах кишечной непроходимости рвотные массы имеют "фекалоидный" характер вследствие гнилостного разложения содержимого приводящего отдела кишечника.
Задержка стула и газов важный, но не абсолютно достоверный симптом заболевания. В первые часы заболевания стул может быть самостоятельным, могут частично отходить газы, что объясняется либо неполным закрытием просвета кишки, либо опорожнением от содержимого отделов кишечника, находящихся ниже места препятствия. Освобождение кишечника от содержимого у этих больных не облегчает страданий и не приносит чувства полного опорожнения. При низких формах толстокишечной непроходимости (сигмовидная кишка) стула обычно не бывает.
Общая клиника при кишечной непроходимости у большинства больных бывает тяжелой, поэтому им приходится принимать вынужденное положение. Больные беспокойны, температура тела в начале заболевания нормальная или субнормальная (35,5—35,8°С). При осложнении непроходимости перитонитом температура тела повышается до 38 — 40°С. Пульс и артериальное давление могут колебаться. Выраженная тахикардия и низкие показатели артериального давления указывают на гиповолемическй или септический шок.
Язык при выраженной клинической картине сухой, покрыт желтым налетом. В терминальных стадиях заболевания появляются трещины слизистой оболочки, афты, что указывает на тяжелую интоксикацию, обезвоживание и наличие перитонита. Вздутие живота — один из характерных признаков острой непроходимости кишечника. Степень выраженности этого симптома бывает различной. Лишь при высокой тонкокишечной непроходимости вздутие живота может отсутствовать, при непроходимости в нижних отделах тонкой кишки отмечается симметричное вздутие живота.
Еще один характерный симптом для кишечной непроходимости — асимметрия живота, которая ярко выражена при толстокишечной непроходимости. В зависимости от уровня непроходимости может быть вздута только правая половина ободочной кишки или вся ободочная кишка. В поздние сроки при возникновении недостаточности илеоцекального клапана (баугиниевой заслонки) живот становится симметрично вздутым. При заворотах сигмовидной кишки отмечается вздутие верхних отделов правой или левой половины живота и тогда живот принимает характерный "перекошенный" вид. При динамической паралитической непроходимости вздутие живота равномерное.
Особенно выражен такой клинический симптом кишечной непроходимости, как видимая перистальтика, что часто бывает при подострых и хронических формах обтурационной непроходимости, при которой успевает развиться гипертрофия мышечного слоя приводящего отдела кишечника. При этом перистальтическую волну у худых больных с атоничной брюшной стенкой можно проследить до уровня обтурации.
Вздутие живота может отсутствовать при высокой кишечной непроходимости, перистальтические шумы усилены в первые часы, при перитоните и некрозе кишки — исчезают (симптом «гробовой тишины»). Симптом Щеткина-Блюмберга положительный при раздражении брюшины; симптом Шланге — при осмотре живота видна перистальтика кишечника, которая наиболее выражена при подострой и хронической обтурационной непроходимости; симптом Спасокукоцкого — при аускультации живота слышен звук падающей капли.
Классификация основных форм кишечной непроходимости
Далее приведена классификация кишечной непроходимости, которая подразделяет данное заболевание на несколько основных форм, для каждой их которых характерны свои причины и симптомы.
динамическая (функциональная) непроходимость:
- спастическая;
- паралитическая;
механическая непроходимость:
- обтурационная (обтурация опухолью, закупорка инородным телом, каловым или желчным камнем, клубком аскарид, копростаз);
- странгуляционная (заворот, узлообразование, внутреннее ущемление);
- смешанные формы обтурационной и странгуляционной непроходимости (спаечная, инвагинация);
сосудистая непроходимость (инфаркт кишечника):
- атромбоз брыжеечных вен;
- тромбоз и эмболии брыжеечных артерий.
Динамическая непроходимость кишечника характеризуется либо стойким спазмом, либо стойким парезом кишечника. В основе функциональных расстройств, ведущих к динамической непроходимости, лежат острые воспалительные процессы в брюшной полости (холецистит, панкреатит, аппендицит, перитонит) и забрюшинной клетчатке (паранефрит и др ); травмы и травматические операции, интоксикация, острые нарушения кровообращения в органах брюшной полости (тромбоз брыжеечных сосудов, инфаркт селезенки), забрюшинные гематомы и др. Метаболические нарушения (диабетическая, уремическая кома), интоксикация (свинцовая, морфином) также могут привести к развитию динамической кишечной непроходимости.
Спастическая кишечная непроходимость (спастический илеус). Этот вид кишечной непроходимости возникает при спазме кишечника и может быть вызван различными факторами: глистными инвазиями, каловыми камнями и другими инородными телами, которые раздражают кишечник со стороны его просвета; ушибами живота, кровоизлияниями в брюшную полость, гематомами и нагноительными процессами забрюшинной клетчатки (механические раздражители кишечника); почечной и печеночной коликами, базальными пневмониями, гемо-и пневмотораксами, которые рефлекторно раздражают кишечник; функциональными и органическими поражениями нервной системы; спазмом сосудов кишечника, дизентерией.
Паралитическая кишечная непроходимость (паралитический илеус). Возникает при парезе или параличе кишечника. Наиболее частыми причинами этого вида непроходимости являются перитонит, операционная травма (при оперативных вмешательствах на органах брюшной полости), излившиеся в брюшную полость кровь, моча или желчь.
При механической непроходимости имеет место нарушение проходимости кишечника в результате какого-либо механического препятствия. Симптоматология механической кишечной непроходимости складывается из болевого и диспепсического синдромов, нарушения гемодинамики и расстройств водно-солевого, белкового, углеводного обменов, из осложняющих факторов, связанных с развитием перитонита.
Диагноз выясняется при тщательном сборе анамнеза, объективном клиническом обследовании, рентгенологическом исследовании органов брюшной и грудной полостей, лабораторных исследованиях крови и мочи.
Клиническая картина механической кишечной непроходимости чрезвычайно многообразна и зависит от срока заболевания, уровня и вида непроходимости, индивидуальных особенностей больного (возраст, пол, общее состояние к моменту заболевания).
В зависимости от степени нарушения кровоснабжения кишечника механическая непроходимость делится на обтурационную и странгуляционную.
При обтурационной форме кишечной непроходимости сдавление брыжейки кишечника с ее сосудисто-нервным аппаратом отсутствует, в связи с чем кровоснабжение кишки в месте обтурации в начале заболевания почти не нарушается. В более поздний срок в приводящем отделе кишечника возникает венозный стаз, и в связи с перерастяжением этого отдела кишечника нарушается проницаемость капилляров, что ведет к цианозу и отеку стенки кишечника.
Причинами обтурационного илеуса могут быть:
- опухоли, вызывающие закупорку просвета кишечника, клубки аскарид, каловые и желчные камни;
- опухоли других органов брюшной полости, воспалительные инфильтраты, которые сдавливают кишечник извне;
- спайки и тяжи, вызывающие перегиб петель кишечника;
- рубцовые стенозы как следствие язвенных процессов в кишечнике (туберкулезного или другого характера).
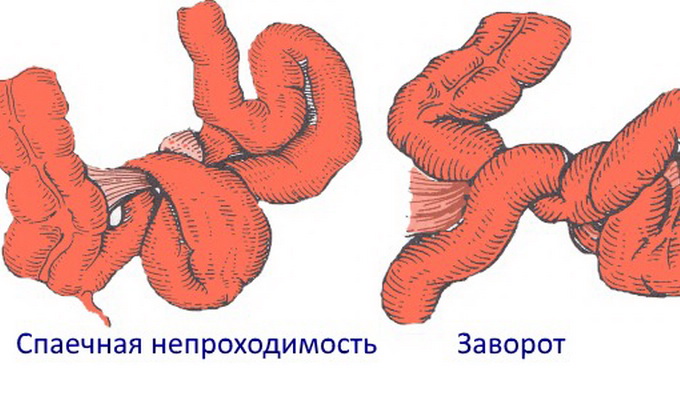
При странгуляционной непроходимости ущемляется или сдавливается брыжейка кишечника с проходящими в ней сосудами и нервами, что ведет к резкому нарушению кровоснабжения. Характер расстройства кровоснабжения зависит от степени ущемления или сдавления сосудов брыжейки и от состояния кровеносных сосудов до начала заболевания. К странгуляционному илеусу относится заворот, узлообразование, ущемление кишечных петель спайками и тяжами во внутренних грыжевых кольцах и врожденных дефектах брыжейки.
Ряд авторов выделяют спаечную кишечную непроходимость. При этом подчеркивается только этиологический момент возникновения непроходимости — наличие спаек в брюшной полости, которые могут быть результатом хирургических вмешательств или воспалительных заболеваний органов брюшной полости. Спаечная непроходимость кишечника может протекать по обтурационному или странгуляционному типу.
Эффективная диагностика кишечной непроходимости: клинические рекомендации
Большое значение в диагностике кишечной непроходимости имеет анамнез, так как непроходимость не является случайным заболеванием здорового человека, а в большинстве наблюдений представляет осложнение или вторичный симптомокомплекс другого заболевания. При собирании анамнеза необходимо установить, не было ли у больного травм живота, операций на органах брюшной полости, не страдает ли больной язвенной болезнью, холециститом, аппендицитом, а женщины – воспалительными заболеваниями гениталий. Все эти данные могут привести к мысли о наличии у больного спаечной кишечной непроходимости. Далее необходимо уделить внимание деятельности кишечника (наличие запоров, сменяющихся поносами). Важно выяснить, когда и что ел больной перед началом заболевания, не было ли грубых нарушений в режиме и качестве питания или внезапного повышения внутрибрюшного давления при поднятии тяжести и других физических напряжениях.
При осмотре живота необходимо обратить внимание на его конфигурацию, общий или местный метеоризм и асимметрию передней брюшной стенки.
Стоит учитывать клинику в процессе диагностики кишечной непроходимости в начальном периоде, а она такова, что в первую очередь растягивается петля кишки, ближайшая к месту обтурации, и даже может несколько выступать (ограниченный метеоризм) – симптом Валя. Перкуторно в этом месте живота прослушивается высокий тимпанит. В некоторых случаях при множественных перетяжках петель кишечника, например, спайками, бывают заметны резко выступающие растянутые петли, дающие асимметрию живота.
Важным в диагностике симптомом кишечной непроходимости, являющимся поводом для назначения лечения, является заметная на глаз перистальтика кишечника, которая возникает самостоятельно или после легкого раздражения брюшной стенки, например пальпации. Чаще всего начало перистальтики совпадает с усилением болей, а конец – с их уменьшением. Видимая перистальтика также служит достоверным симптомом кишечной непроходимости. Особенно отчетливо выражена перистальтика при хронической обтурационной непроходимости, вызванной опухолями кишечника, при гипертрофии стенки кишечника выше препятствия.
При острой кишечной непроходимости, особенно при странгуляционной, во время пальпации отмечается болезненность живота. Иногда удается пропальпировать очаг непроходимости – опухоль, уплотнение в месте инвагинации, инородное тело, вызвавшее обтурацию.
Большое диагностическое значение при данном заболевании имеет шум плеска, впервые описанный И. П. Скляровым в 1922 г.
Аускультативно прослушиваются кишечные шумы различной высоты, которые весьма разнообразны по своему характеру (звонкие, трескучие, иногда напоминающие лопанье пузырьков). Наличие кишечных шумов указывает на сохранившуюся перистальтику. Для кишечной непроходимости характерно совпадение кишечных шумов с перистальтикой и приступами болей.
При развитии перитонита в брюшной полости наступает тишина, лишь изредка можно слышать шум падающей капли (симптом Спасокукоцкого) или редкие перистальтирующие шумы на высоких тонах.
При пальцевом исследовании perrectum можно обнаружить баллонообразное вздутие пустой ампулы прямой кишки, «зияющий анус» (симптом Обуховской больницы).
Практически важное значение имеет проведение дифференциального диагноза между механической и динамической непроходимостью кишечника. Точный дооперационный диагноз очень важен, так как тактика, методы предоперационной подготовки и лечение этих двух видов непроходимости различны. В отличие от механической непроходимости кишечника при динамической паралитической непроходимости боли в животе носят, как правило, постоянный характер, схваткообразное их усиление не выражено
Таким образом, точность диагностики кишечной непроходимости позволяет назначить эффективное лечение, что дает возможность в короткие сроки избавить пациента от опасного заболевания без последующих осложнений.
Выявление кишечной непроходимости по рентгенологическим признакам
Существуют для отдельных больных методы ранней диагностики кишечной непроходимости, направленные на выявление непроходимости ободочной кишки и выяснения ее причины. Это ректо- и колоноскопия. Кроме того, обязательно для постановки диагноза назначается анализ крови и биохимическое исследование крови; пальцевое исследование прямой кишки — симптом Обуховской больницы: не определяется сопротивление сфинктера; R-логическое исследование органов брюшной полости с контрастом и без него (наличие газа в тонкой кишке, скопление газа над горизонтальными уровнями жидкости, раздутые газом петли тонкой кишки, симптом «светлого живота»).
Рентгенодиагностика является ценным подспорьем в выявлении кишечной непроходимости. Обзорная рентгеноскопия и рентгенография брюшной полости без применения контрастных веществ широко используется в нашей стране. Этот метод не требует предварительной подготовки больного, доступен каждому врачу, прост и безопасен.
Рентгенологические признаки кишечной непроходимости: скопление газа в желудочно-кишечном тракте и появление горизонтальных уровней жидкости с газовыми пузырями над ними в виде опрокинутых чаш, получивших название чаш Клойбера. Чем выше уровень непроходимости, тем тяжелее протекает это заболевание.
В диагностически сложных случаях применяют контрастное исследование тонкой и ободочной кишки. При непроходимости тонкой кишки интестиноскопия дает возможность выявить расширение кишки над местом препятствия, длительный пассаж контрастного вещества по кишке (свыше 4 ч).
Целесообразно использовать водорастворимые контрастные вещества. При непроходимости толстой кишки ирригоскопия помогает установить уровень и причину непроходимости. На рентгенограммах можно обнаружить сужения и дефекты наполнения, обусловленные наличием опухоли в кишке, сужение дистального отдела сигмовидной кишки в виде "клюва" при ее заворотах дефекты наполнения в виде "полулуния", "двузубца", "тризубца" при илеоцекальной инвагинации.
Использование консервативного лечения острой кишечной непроходимости
Лечение кишечной непроходимости должно быть патогенетическим и проводиться с учетом как местных изменений в кишечнике и брюшной полости, так и общих патофизиологических нарушений в организме. Перед началом лечения необходимо четко представлять, с каким видом непроходимости приходится иметь дело.
При обтурационной форме можно попытаться использовать консервативное лечение с целью ликвидации кишечной непроходимости с последующим устранением вызвавшей ее причины. Для этого используют: постоянную аспирацию желудочного и кишечного содержимого. Она позволяет у ряда больных восстановить моторную функцию желудка и кишечника при их атонии.
При эвакуации содержимого желудка, двенадцатиперстной кишки и тонкого кишечника хорошие результаты нередко дает тонкий двухпросветный зонд с вмонтированным на его конце раздувным резиновым баллончиком (зонд Миллера -Эбботта): сифонную клизму, которая позволяет при обтурационной опухолевой кишечной непроходимости вывести за суженный участок газы и кишечное содержимое; внутривенное введение полиионных и плазмозамещающих растворов, позволяет восстановить объем циркулирующей крови и ликвидировать гидроионные нарушения. Введение только полиионных растворов и 5-10% растворов глюкозы приводит к усилению секвестрации жидкости в "третьем" пространстве (за счет высокого осмотического давления в просвете кишки), поэтому их необходимо использовать в сочетании с плазмой и плазмозамещающими растворами.
Консервативное лечение кишечной непроходимости (промывание желудка, аспирация дуоденального и кишечного содержимого, сифонные клизмы, спазмолитики или антихолинэстеразные средства) в случае отсутствия выраженного эффекта должно проводиться не более 2 ч.
Продолжение консервативного лечения свыше указанного срока опасно из-за возможности развития необратимых изменений в кишечнике в брюшной полости и в жизненно важных органах. Определить эффективность лечения кишечной непроходимости без операции позволяет контрольное рентгенологическое исследование органов брюшной полости; сохранение тонкокишечных уровней обычно указывает на отсутствие результата от консервативной терапии. Абсолютными противопоказаниями к консервативному методу лечения как к основному в лечении кишечной непроходимости являются признаки нарастающей интоксикации и перитонита.
Консервативные мероприятия оказываются эффективными в 33% и в основном имеют отношение к пациентам с токсической дилатацией кишечника на фоне острой кишечной инфекции. У 67% консервативные мероприятия оказываются безуспешными и после кратковременной предоперационной подготовки пациенты подвергаются операционному вмешательству.
Таким образом, использование консервативных методов лечения кишечной непроходимости позволяет более чем у трети инфекционных больных разрешить острую форму заболевания, обследовать пациентов и выполнить по показаниям плановые оперативные вмешательства. В случае необходимости выполнения оперативных вмешательств, они должны носить максимально щадящий характер и сопровождаться декомпрессией кишки. Принятая лечебная тактика позволила снизить летальность с 25% до 16%.
Проведение хирургического лечения острой кишечной непроходимости
Операция при всех видах механической кишечной непроходимости, за исключением тех немногих, которые могут быть устранены консервативными мероприятиями. Основной вид обезболивания при операциях по поводу острой непроходимости кишечника — комбинированный зондотрахеальный наркоз с применением мышечных релаксантов. Этот вид обезболивания обеспечивает достаточную глубину наркоза и хорошую релаксацию мышц брюшной стенки.
Оперативный доступ при непроходимости кишечника зависит от характера и локализации препятствия в кишечнике. Наиболее часто в хирургическом лечении острой кишечной непроходимости используют широкую среднюю срединную лапаротомию, позволяющую с наименьшей травматичностью и более быстро выполнить полноценную ревизию и произвести весь необходимый объем операции. После лапаротомии с целью блокады рефлексогенных зон производят анестезию брыжейки тонкой и толстой кишки, области солнечного сплетения 100-150 мл 0,25% раствора новокаина. Это мероприятие предотвращает развитие шока во время операции и в ближайшие сроки после нее.
Место препятствия в кишке определяют по состоянию кишечных петель. Выше места непроходимости кишечные петли раздуты, ниже находятся в спавшемся состоянии. Нередко подробная ревизия и определенные места непроходимости бывают затруднены из-за резкого вздутия кишечника. Вот почему еще до проведения ревизии производят декомпрессию раздутых кишечных петель. Опорожнение раздутых петель тонкой кишки во время операции осуществляют либо через заранее введенный через рот тонкий резиновый зонд (зонд Миллера-Эбботта), либо с помощью специального двухпросветного зонда, введенного во время операции.
Рекомендации по ликвидации кишечной непроходимости включают в себя устранение механического препятствия или создание обходного пути для кишечного содержимого. При тонкокишечной непроходимости следует стремиться к полной ликвидации причины, вызвавшей ее, вплоть до резекции кишки с наложением межкишечного анастомоза (рассечение спаек, резекция кишки при опухоли, рассечение кишки с удалением желчного камня и др.). Это правило не относится к толстокишечной непроходимости, при лечении которой одномоментное наложение межкишечного анастомоза приводит к недостаточности швов и развитию перитонита. Только при правосторонней локализации опухоли, обтурирующей ободочную кишку, у молодых больных при незапущенной кишечной непроходимости допустима правосторонняя гемиколэктомия с наложением илеотрансверзоанастомоза. В остальных случаях более целесообразны: а) двухэтапные и б) трехэтапные операции.
В некоторых случаях клиника кишечной непроходимости требует лечение в виде двухэтапной операции – резекция кишки, несущей опухоль, с наложением противоестественного заднего прохода на приводящую петлю, вторым этапом — наложение анастомоза между приводящей и отводящей петлей.
Трехэтапная операция – разгрузочная цекостома или противоестественный задний проход проксимальнее места обтурации; резекция участка ободочной кишки с опухолью с наложением межкишечного анастомоза; закрытие цекостомы или противоестественного заднего прохода.
Удаление некротизированных или подозрительных на некроз участков кишечника. Необходимость в резекции может возникнуть как при странгуляционной, так и при обтурационной непроходимости (некроз приводящей петли кишки).
Разгрузка дилатированного участка кишечника способствует восстановлению микроциркуляции в стенке кишки, тонуса стенки кишки и перистальтики. Добиться разгрузки дилатированного сегмента можно трансназальным введением в тонкую кишку во время проведения операции перфорированных зондов или введением аналогичных зондов через гастро- или цекостому.
Принципы оперативного лечения острой механической кишечной непроходимости определяются хирургом, после постановки точного диагноза и при неэффективности консервативной терапии.
Терапия кишечной непроходимости в послеоперационный период
Лечение больных оперативной ликвидацией непроходимости не заканчивается. В послеоперационном периоде патогенетическую терапию кишечной непроходимости проводят по тем же принципам, что и в дооперационном, но все же основной задачей послеоперационного введения является ликвидация тяжелых патофизиологических нарушений, восстановление нормального водно-солевого, белкового и углеводного обменов. Особое значение приобретают мероприятия, направленные на раннюю активизацию кишечной перистальтики, дезинтоксикацию, профилактику тромбоэмболических и воспалительных осложнений.
С целью восстановления моторной функции желудка и кишечника в послеоперационном периоде проводят постоянную (на протяжении 3-4 сут.) аспирацию желудочно-кишечного содержимого через назогастральный зонд, назначают антихолинэстеразные препараты, сеансы электростимуляции кишечника.
Дезинтоксикация достигается восстановлением нормального диуреза, для чего необходимо тщательное возмещение водных потерь. Хороший дезинтоксикационный эффект достигают стимуляцией форсированного диуреза введением лазикса (30-40 мг) при умеренной гемодилюции. Синтетические плазмозаменители (реополиглюкин, гемодез) являются хорошими адсорбентами токсинов, способствуют их выведению почками.
Профилактику тромбоэмболических осложнений осуществляют комплексом мероприятии: эластической компрессией вен нижних конечностей, активным режимом, назначением дезагрегантов, антикоагулянтов прямого и непрямого действия.
В соответствии с клиническими рекомендациями по кишечной непроходимости, для борьбы с инфекцией и профилактики ее назначают антибиотики широкого спектра действия: внутривенно, внутримышечно и местно в брюшную полость через введенные в нее во время операции микроирригаторы.
Прогноз: летальность после операций по поводу острой кишечной непроходимости остается высокой и составляет в среднем 13-18%. Для снижения послеоперационной летальности большое значение имеет организация оказания скорой медицинской помощи. Ранняя госпитализация и своевременное хирургическое лечение кишечной непроходимости имеют основное значение для благоприятного исхода. По данным крупных статистик, летальность среди больных с острой кишечной непроходимостью, оперированных в первые 6 ч, составляет 3,5%, а среди оперированных после 24 ч -24,7% и более.





 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
