Острый аппендицит: этиология, патогенез и способы лечения
 Острый аппендицит является достаточно распространенной патологией, требующей хирургического вмешательства. Точного медицинского объяснения патогенеза острого аппендицита пока не найдено, но имеется научное мнение, что влияние на воспалительный процесс оказывают бактерии, обитающие в его просвете. Некоторую роль в развитии заболевания играют инфекции, неправильное питание, аллергии, проблемы с кишечником.
Острый аппендицит является достаточно распространенной патологией, требующей хирургического вмешательства. Точного медицинского объяснения патогенеза острого аппендицита пока не найдено, но имеется научное мнение, что влияние на воспалительный процесс оказывают бактерии, обитающие в его просвете. Некоторую роль в развитии заболевания играют инфекции, неправильное питание, аллергии, проблемы с кишечником.
В точном определении острого аппендицита по его клинике помогает современная диагностика, и лечение тогда назначается незамедлительно. Когда это возможно проводится лекарственная терапия, но в чаще всего целесообразнее является проведение операции.
Острый аппендицит — острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Аппендицитом чаще болеют молодые люди (20-30 лет). Аппендицит у детей до 3-х лет встречается крайне редко.
Частота заболеваемости составляет 4–5 человек на 1000 населения, 40–50 % больных хирургических стационаров.
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2 суток) и стадию осложнений (от 48 часов).
Частые причины возникновения и развития острого аппендицита
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Существует генетическая предрасположенность к аппендициту.
Характер питания является важной составляющей в этиологии острого аппендицита, так, например, мясная пища, вызывает гнилостные процессы в кишечнике, а также глистные инвазии. Микробный возбудитель неспецифичен; наиболее часто выделяют кишечную палочку, энтерококк, реже гноеродные микробы — стафилококк, стрептококк, при гангренозных формах — анаэробные микроорганизмы.
У 5—10 % больных он развивается на фоне острого инфекционного гастроэнтерита и энтероколита. Среди частых причин возникновения острого аппендицита выделяют сальмонеллез, иерсиниоз, дизентерия, так как в механизме развития данного заболевания при инфекционных гастроэнтеритах имеют значение стремительное проникновение патогенных организмов в стенку кишечника, усиленная кишечная перистальтика, приводящая к забросу каловых камней в аппендикс и нарушениям кровоснабжения стенки червеобразного отростка, реакция лимфоидной ткани аппендикса, поражение серозной оболочки при ветряной оспе, сдавление отростка увеличенными лимфатическими узлами. При острых кишечных инфекционных заболеваниях воспаление брюшины развивается вследствие продолжительного поступления эндогенной микрофлоры через образовавшийся дефект его стенки.
Специфические особенности течения острого аппендицита
В основе этиологии и патогенеза острого аппендицита лежат специфические патологические изменения, которые начинаются с первичного аффекта: функциональные расстройства (спазм подвздошно-слепокишечного угла, слепой кишки, червеобразного отростка), которые провоцируются гнилостными процессами, глистными заражениями, каловыми камнями, инородными телами. Развивается застой в червеобразном отростке и локальное нарушение кровообращения слизистой оболочки, повышается вирулентность микрофлоры, легко проникающей в стенку отростка, начинается воспалительный процесс с массивной лейкоцитарной инфильтрацией первоначально слизистого и подслизистого слоев, затем всех слоев и брюшинного покрова. Инфильтрация сопровождается гиперплазией лимфоидного аппарата червеобразного отростка. За счет протеолиза (расплавления белков) развивается деструкция (разрушение) стенки отростка и его прободение, которое осложняется гнойным перитонитом. Во время течения острого аппендицита в катаральной форме воспаление распространяется на слизистый и подслизистый слой, затем на все слои, включая брюшинный, флегмонозный аппендицит, развивается полная деструкция — гангренозный аппендицит.
Морфологически катаральный аппендицит характеризуется некоторым утолщением отростка, серозный покров тусклый, лейкоциты инфильтрируют подслизистый слой, на слизистой оболочке имеются дефекты, покрытые фибрином и лейкоцитами. Иммунохимичетское исследование почти в трети наблюдений выявляет участки с повышенным содержанием маркеров воспаления — цитокинов.
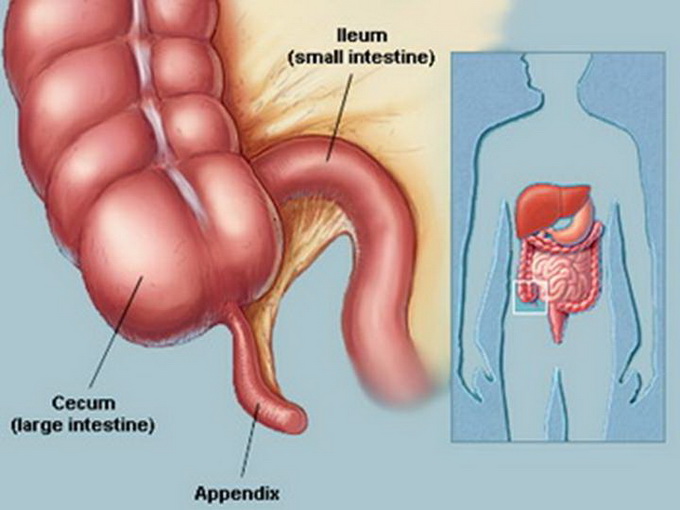
При флегмоне отросток утолщен значительно, серозная оболочка покрыта налетами фибрина, в просвете отростка — гнойное содержимое. Лейкоциты инфильтрируют все слои отростка, на слизистой оболочке заметны множественные эрозии и поверхностные язвы.
Особенностью течения острого аппендицита является переход воспаления на серозную оболочку, который сопровождается обнаружением в брюшной полости мутного выпота, налеты фибрина обнаруживаются на брюшине слепой кишки, петлях тонкой кишки и париетальной брюшине. Лейкоцитарные инфильтраты определяются и в брыжейке отростка.
При эмпиеме отростка воспаление еще не переходит на его серозную оболочку, при этом отросток колбовидно утолщен, в просвете его — жидкий гной. Лейкоцитарная инфильтрация (пропитка) обнаруживается только в слизистом и подслизистом слое. При гангрене отростка видны некротические изменения в его стенке — истонченные участки грязно-зеленого цвета. В брюшной полости определяется гнойный выпот с каловым запахом. Гангренозные изменения в отростке приводят к перфорации стенки, поступлению гноя в брюшную полость с развитием первоначально местного, а затем общего перитонита. Микроскопически перфорация представляет некроз с тромбозами сосудов и микроабсцессами в брыжейке отростка.
Продолжается катаральная стадия острого аппендицита 6— 12 ч от начала заболевания, флегмонозная форма 12–24 ч, гангренозная 24–48 ч, через 48 ч наступает прободение. Если симптомы острого аппендицита при активном динамическом наблюдении исчезают, то предполагают аппендикулярную колику.
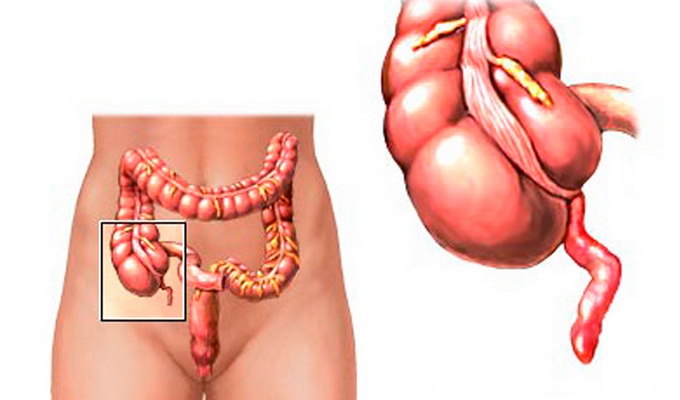
По отношению к слепой кишке положение червеобразного отростка может быть различным: нисходящее тазовое (40–50 %), латеральное (20–25 %), медиальное (15–20 %), передневосходящее (5–7 %), задневосходящее (ретроцекальное, в 14 % наблюдений). Червеобразный отросток локализуется под печенью или в малом тазу; при подвижной слепой кишке — в левой подвздошной области. Важно помнить, что у детей слепая кишка расположена выше, чем у взрослых, у женщин она ниже, чем у мужчин.
Клиническая картина при воспалении острого аппендицита
Развитие острого аппендицита происходит вследствие обструкции просвета аппендикса и последующего инфицирования его стенки. Растяжение аппендикса ведет к сильному раздражению висцеральних болевых нервов, поэтому вначале боль нечетко локализованная, тупая, в области пупка.
Обтурированный аппендикс является прекрасной средой для роста бактерий, присутствующих в нем в нормальных условиях. По мере возрастания внутрипросветного давления уменьшается лимфатический дренаж, который приводит к еще большему отеку. Увеличение давления ведет к венозной обструкции, что, в свою очередь, приводит к тканевой ишемии, инфаркту и гангрене. Наступает бактериальная инвазия стенки аппендикса. Из ишемизированной ткани аппендикса, разрушенных лейкоцитов и бактерий высвобождаются медиаторы воспаления, которые приводят к таким важным трем клиническим признакам деструкции аппендикса, как лихорадка, тахикардия и лейкоцитоз.
В связи с контактом воспаленной висцеральной брюшины аппендикса с париетальной брюшиной раздражаются ее соматические болевые рецепторы, и боль теперь локализуется не в области пупка, а над местом расположения аппендикса, обычно в правом нижнем квадранте живота. Дальнейшее разрушение стенки аппендикса приводит к перфорации с выходом инфицированного содержимого с дальнейшим формированием местного или общего перитонита. Этот процесс зависит от скорости развития перфорации и способности организма ограничить аппендикулярное содержимое в брюшной полости.
Особенности острого аппендицита таковы, что он эволюционирует из простого воспаления к перфорации и последующему абсцедированию за период в 2–3 дня, причем перфорация наступает через 24–36 часов после наступления симптомов аппендицита. Признаки перфоративного аппендицита включают температуру выше 38,6 °С, лейкоцитоз выше 14,000 и генерализованные перитонеальные симптомы. Указываются такие факторы риска, как мужской пол, дети раннего возраста, старики и такая анатомическая особенность, как ретроцекальное расположение аппендикса. Клинические проявления острого перфоративного и неперфоративного аппендицита могут возникать независимо друг от друга, кроме того описано и спонтанное выздоровление. Может иметь место бессимптомное протекание вплоть до перфорации; иногда симптомы могут наблюдаться больше 48 часов, но перфорации не наступает. Хотя, как правило, чем дольше наблюдаются симптомы аппендицита, тем выше риск перфорации. Перфорация может наступать и из-за других причин, как, например, у новорожденных с болезнью Гиршпрунга.
Наиболее характерные симптомы острого аппендицита
Характерные признаки острого аппендицита зависят от характера морфологических изменений в отростке, его расположения, возраста больных, характера присоединившихся осложнений. Начальный симптом заболевания — внезапно возникающая тупая боль без четкой локализации в верхней половине живота или области пупка. Через 6 ч (с колебаниями от 1 до 12 ч) боль перемещается в правую подвздошную область.
Простой аппендицит вызывает болевой синдром большей силы, чем деструктивный (гнойный), это объясняется гибелью нервных окончаний в отростке. Особенности клинических проявлений острого аппендицита у детей связаны с особенностями строения червеобразного отростка.
Изменение локализации болей с возникновением болезненности в правой подвздошной области указывает на тревожное появление соматических болей, обусловленных раздражением висцеральной брюшины (т. е. воспаление захватило все слои стенки отростка). Локализация боли зависит от расположения червеобразного отростка: при типичном положении его больной ощущает боль в правой подвздошной области, при высоком положении—почти в правом подреберье, при ретроцекальном положении — на боковой поверхности живота или в поясничной области, при тазовом положении — над лобком. Тошнота — наиболее характерный для острого аппендицита симптом, иногда, особенно в начальном периоде заболевания, возможна рвота. Стул в большинстве случаев не нарушен. При расположении отростка рядом со слепой или прямой кишкой или среди петель тонкой кишки воспаление может распространяться на кишечную стенку, что приводит к скоплению жидкости в просвете кишки и поносу.
Важный симптом острого аппендицита – влажный язык, который в начале заболевания часто обложен белым налетом. Больной лежит на спине или правом боку; изменение положения тела, кашель, смех, чиханье резко усиливают боль в животе. При осмотре живота может отмечаться отставание правого нижнего квадранта брюшной стенки при дыхании. При пальпации обнаруживают напряжение мышц и резкую болезненность в правой подвздошной области. Патогномоничных симптомов острого аппендицита нет, вся симптоматика обусловлена явлениями местного перитонита.
В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
В крови—лейкоцитоз со сдвигом формулы влево. При пальцевом исследовании прямой кишки или влагалищном исследовании отмечается болезненность при пальпации правой стенки таза (особенно при тазовом положении отростка). Наличие эритроцитов и лейкоцитов в моче не исключает острого аппендицита.
Основные симптомы острого аппендицита связаны с температурой тела больного, которая у него обычно повышена, при этом кожа вначале краснеет, на поздних стадиях — бледнеет. В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-39 °С, нарастает интоксикация, отмечается тахикардия до 130-140 ударов в минуту.
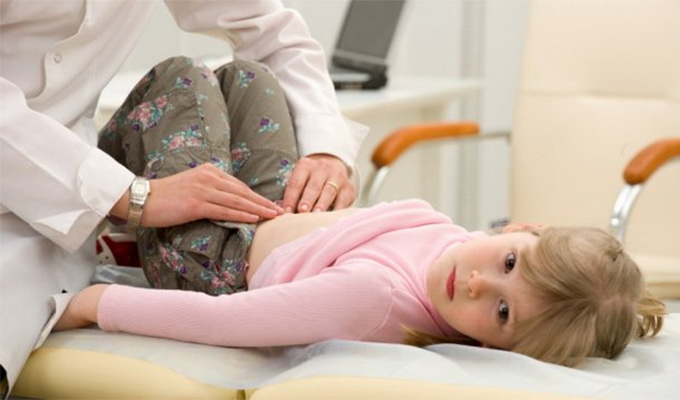
Развитие острого аппендицита у детей, стариков и беременных имеет свои особенности. У детей недоразвитие большого сальника и гиперергическая реакция организма приводят к быстрому прогрессированию воспалительного процесса и развитию перитонита. Диагностика острого аппендицита у детей в начальной стадии заболевания трудна: тошнота, многократная рвота, высокая температура, разлитая боль в животе, в связи, с чем нередко допускаются диагностические ошибки. У стариков снижение реактивности организма обусловливает стертую клинику острого аппендицита, поэтому диагностика заболевания часто заруднена, что может быть поводом к запоздалой госпитализации. Отсюда превалирование деструктивных форм острого аппендицита и нередко — аппендикулярных инфильтратов. У беременных аппендицит чаще всего возникает во II триместре. Зона болезненности смещена вверх и латерально, симптомы раздражения брюшины могут не определяться, поэтому диагноз нередко ставят поздно.
Как определить характерные признаки острого аппендицита манипуляциями:
- Чтобы определить симптом Ровзинга — левой рукой сквозь брюшную стенку прижимают сигмовидную кишку к крылу левой подвздошной кости, полностью перекрывая ее просвет; в это же время правой рукой производят толчкообразные движения в левой подвздошной области; при этом как результат колебательных сотрясений возникает боль в правой подвздошцой области;
- Симптом Ситковского: заключается в появлении или усилении болей в правой подвздошной области при положении больного на левом боку, симптом этот чаще возникает при спайках в брюшной полости;
- Симптом Бартомье — Михельсона: усиление болезненности при ощупывании правой подвздошной области в положении больного на левом боку, что связано с тем, что петли тонких кишок и большой сальник, ранее прикрывавшие червеобразный отросток, отходят влево, делая его более доступным для ощупывания.
- Симптом Щеткина — Блюмберга: после надавливания на брюшную стенку резко убирают руку, в этот момент больной ощущает внезапное усиление боли в результате сотрясения брюшной стенки в области воспаления;
- Симптом Воскреснского (симптом «рубашки»): через рубашку больного быстро проводят скользящим движением рукой вдоль передней брюшной стенки от реберной дуги до пупартовой связки и обратно; это движение выполняют попеременно, вначале слева, затем справа; это вызывает значительное усиление болезненности в правой подвздошной области;
- Симптом Крымова: появление значительной болезненности при манипуляции – введении пальца в правый паховый канал, что связано с легкой доступностью париетальной брюшины. Из-за выраженной болезненности в правой подвздошной области глубокая пальпация затруднена.
Клинические формы острого аппендицита и их отличия:
- гангренозный,
- катаральный,
- флегмонозный,
- прободной.
Гангренозный аппендицит — деструктивная форма острого аппендицита, которая отличается обширным некрозом стенки червеобразного отростка с развитием гнилостного воспаления, при этом нервные окончания разрушаются, и жалобы на боль могут исчезнуть.
Всасывание из кишечника токсических продуктов приводит к интоксикации: появляется эйфория, вялость, тахикардия до 100–120 уд./мин, сухой обложенный язык, повторная рвота. Напряжение мышц передней брюшной стенки становится несколько меньше, чем при флегмонозной форме, но при глубокой пальпации боли возникают немедленно; симптом Щеткина— Блюмберга, симптомы раздражения брюшины — Воскресенского, Крымова положительные. Сохраняются симптомы Ровзинга, Ситковского, Бартомье — Михельсона. Температура при гангренозной клинической форме острого аппендицита может быть нормальной или даже ниже нормы, снижается и число лейкоцитов до 10 000—12 000 или их содержание нормальное. Значительная тахикардия не соответствует уровню температуры, этот признак может иметь решающее значение в диагностике гангренозной формы острого аппендицита.
Первично-гангренозный аппендицит.
У пожилых может развиться первично-гангренозный аппендицит (нарушение кровотока по аппендикулярной артерии при атеросклерозе, тромбозе или эмболии), сразу, минуя катаральную и флегмонозную стадию, возникает гангрена червеобразного отростка. Клиническая картина острого аппендицита здесь имеет некоторые особенности: начальный период первично гангренозной формы отличается резкими болями, возникающими в отростке, по мере гибели нервных окончаний боли стихают. Быстро появляются симптомы раздражения брюшины, лихорадка, лейкоцитоз.
Перфорация отростка проявляется резкими болями в правой подвздошной области на фоне кажущегося благополучия в период гангренозного воспаления. Боль в правой подвздошной области становится постоянной, интенсивность ее нарастает. На фоне нарастающей интоксикации возникают неоднократная рвота, тахикардия, сухой, обложенный коричневым налетом язык. Брюшная стенка, упругость которой уменьшается при гангренозной форме, снова становится напряженной; напряжение распространяется на остальные отделы брюшной стенки по мере распространения гнойного выпота по брюшной полости. Резко выражены все симптомы раздражения брюшины. Температура тела приобретает гектический характер. Прободение отростка завершается гнойным воспалением брюшины или формированием локального гнойника в брюшной полости.
Простой катаральный аппендицит.
При вскрытии брюшной полости иногда виден прозрачный серозный экссудат без запаха. Признаком острого аппендицита данной формы является утолщенный, слегка напряженный червеобразный отросток, серозная оболочка которого гиперемирована. Слизистая оболочка утолщена, набухшая, рыхлая, гиперемирована, иногда на ней видны небольшие изъязвления – очаги деструкции эпителия. Эти изменения более выражены у верхушки червеобразного отростка. В результате катарального воспаления в просвете аппендикса скапливается слизь. При гистологическом исследовании на слизистой оболочке обнаруживают небольшие участки деструкции эпителия, вокруг которых ткани инфильтрированы лейкоцитами, а на поверхности их имеется фибринозный налет.
Клиника острого аппендицита простой катаральной формы такова, что от этого очага деструкции эпителия слизистой оболочки процесс быстро распространяется как в толщу стенки отростка на все ее слои, так и на протяжении – от верхушки к основанию. Воспаление приобретает гнойный характер, т. е. развивается флегмонозный аппендицит. При этом экссудат в брюшной полости бывает серозным или гнойным, брюшина подвздошной ямки становится тусклой, мутной, т. е. выходит за пределы отростка. Червеобразный отросток резко утолщен и напряжен, гиперемирован и покрыт фибринозным налетом. В просвете отростка имеется гной. Если отток из аппендикса полностью закрыт, то в его полости скапливается гной и формируется эмпиема отростка, при которой он имеет колбовидную форму и резко напряжен.
Флегмозная форма.
При гистологическом исследовании флегмонозно измененного червеобразного отростка хорошо заметны утолщение его спинки, нечеткая дифференцировка слоев с их выраженной лейкоцитарной инфильтрацией. На слизистой оболочке видны изъязвления.
Диагностика для распознавания острого аппендицита
Данное заболевание не распознается врачами на догоспитальном этапе в 10–20 % случаев, в стационаре — в 5—12 %. Типичные случаи составляют не более 50 %. Связана сложность диагностики острого аппендицита с отсутствием характерных симптомов в самом раннем периоде. Анамнез указывает на начало острых болей в эпигастральной области или по всему животу с постепенным смещением в правую подвздошную область, что характерно для острого аппендицита и редко наблюдается при другой патологии. При остром аппендиците рвота редкая. Общее состояние больного страдает мало, но при гангренозной форме заметны признаки интоксикации: бледность, малоподвижность, тахикардия, умеренная гипотония, сухой обложенный язык. При прободном аппендиците общее состояние больного страдает значительно: положение неподвижное, больной стонет от болей в животе, колени приведены к животу, черты лица заостряются, тахикардия, артериальное давление низкое.
В катаральную фазу острого аппендицита при осмотре живота особенностей не выявляется, при флегмонозной форме — отставание правой подвздошной области при дыхании. При гангренозной форме отставание хорошо заметно, а при прободении в дыхании не участвует правый нижний отдел живота. В процессе диагностики острого аппендицита для выявления симптомов производится ощупывание живота, которое начинается с левой подвздошной области, затем постепенно обследование перемещают в правую подвздошную область, где обнаруживают зону повышенной чувствительности и локальное напряжение мышц. При глубоком ощупывании находят болезненность в правой подвздошной области. Она может оказаться невозможной при деструктивных формах. Определяют симптом Воскресенского, Крымова, Щеткина — Блюм-берга, Ровзинга, Ситковского, Бартомье — Михельсона, Образцова. Сильное вздутие живота и отсутствие перистальтики определяются в поздних стадиях. Необходимо вагинальное и ректальное исследования отростка. Наибольшее количество ошибок наблюдается в стадии катарального аппендицита.
Чтобы точно распознавать аппендэктомию и не спутать с другой болезнью, необходимо провести дифференцированную диагностику острого аппендицита перед назначением лечения и соотнести со всеми острыми заболеваниями брюшной полости и забрюшинного пространства, исключив их. В начальной стадии заболевания, когда боль еще не имеет четкой локализации в правой подвздошной области, а локализуется преимущественно в эпигастрии, можно заподозрить острый гастрит, острый панкреатит, прободение язвы желудка и двенадцатиперстной кишки. Боли при остром гастроэнтерите схваткообразные, достаточно сильные, локализуются в верхних и средних отделах живота, связаны с погрешностью в диете; сопровождаются рвотой съеденной пищей, затем желчью; рвотные массы могут содержать примесь крови, через несколько часов появляется частый жидкий стул. При пальпации живота локальная болезненность, симптомы раздражения брюшины и симптомы, типичные для острого аппендицита, отсутствуют; перистальтика усиленная; пальцевое ректальное исследование определяет жидкий кал с примесью слизи. Температура тела нормальная или субфебрильная (37,5 °C), лейкоцитоз незначительный.
Существуют разные способы, как определить острый аппендицит, так при обследовании и лечении при подозрении на данное заболевание и наличие инфекционных болезней применяют следующую тактику:
- Беспокойство, снижение аппетита, отказ от еды, рвота, боль в животе, многократный жидкий стул требуют госпитализации в многопрофильный стационар, нельзя назначать антибиотики и анальгетики в домашних условиях;
- Выполнение общего анализа крови, подсчет лейкоцитарного индекса интоксикации; изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита — от 10—12х 109/л при катаральном воспалении до 14—18х 109/л и выше при гнойно-деструктивных формах.
- Ультразвуковое исследование органов брюшной полости больным с подозрением на острый аппендицит и инфекционными заболеваниями;
- Компьютерная томография информативна при наличии спирального томографа, когда выявляется обтурация червеобразного отростка, расширение его просвета, признаки свободной жидкости (воспалительного выпота) в брюшной полости.
- На догоспитальном этапе запрещается применять местное тепло (грелки) на область живота, вводить наркотики и другие болеутоляющие средства, давать больным слабительное и применять клизмы.
- В сложных случаях выполняют диагностическую лапароскопию, которая может перейти в лечебную лапароскопическую аппендэктомию; лапароскопия позволяет врачу осмотреть отросток в 80–95 % случаев. Если при лапароскопии осмотреть отросток не удается, то это еще не исключает диагноз острого аппендицита. Прямые признаки воспаления червеобразного отростка при деструктивной форме лапароскопически соответствуют таковым, найденным во время лапаротомии. Косвенные признаки острого аппендицита: выпот, отечность и гиперемия париетальной и висцеральной брюшины, наложение фибрина в области подвздошно-слепокишечного угла.
- Необходима экспресс-микроскопия кала и рвотных масс.
Неотложная доврачебная и врачебная помощь при остром аппендиците
В домашних условиях:
- Вызовите бригаду «Скорой помощи».
- Оказывая помощь при остром аппендиците, обеспечьте больному покой, уложите его, если это облегчает состояние пострадавшего, можно согнуть ноги в коленях, подложив под них валик из пледа или одеяла.
- Положите на живот больного холодную грелку или бутылку с холодной водой.
- Если у пострадавшего открылась рвота, поверните его голову набок.
- Дождитесь приезда «Скорой помощи», следя за состоянием больного.
Не допускайте ошибок:
- Не давайте больному пить и есть.
- Не кладите на живот больного горячую грелку.
- Не ставьте ему клизмы, не давайте слабительные.
- Не вызывайте у пострадавшего рвоту специально
- В процессе осуществления доврачебной помощи при остром аппендиците не давайте пострадавшему никаких медикаментов, особенно важно не давать больному обезболивающие.
Первая неотложная врачебная помощь:
- Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии, увеличение температуры.
- Отметьте наличие/отсутствие боли в эпигастрии, сопровождаемой анорексией, тошнотой, рвотой.
- Оказывая первую врачебную помощь при остром аппендиците, отметьте наличие/отсутствие симптома Мак-Бернея – болезненность при надавливании на переднюю брюшную стенку в точке Мак-Бернея ( признак аппендицита).
- Ограничьте употребление твердой пищи и жидкости.
- Назначьте внутривенное вливание жидкости, чтобы предотвратить обезвоживание.
- Отправьте на анализ кровь пациента (особо важно отметить уровень лейкоцитов).
- Часто для оказания неотложной помощи при остром аппендиците применяют при болях в животе и метеоризме очистительную клизму из 1 %-ного раствора поваренной соли комнатной температуры; при дискинезии кишечника, копростазе и экстраабдоминальных заболеваниях после опорожнения кишечника состояние улучшается, размеры живота уменьшаются, что позволяет убедиться в отсутствии напряжения брюшной стенки и болезненности. После клизмы при острой хирургической патологии картина не меняется или даже ухудшается. Но назначать клизму можно только при исключении перфорации полого органа.
- В связи с диагностическими трудностями дети до 3 лет с болями в животе подлежат госпитализации в хирургическое отделение для наблюдения; госпитализации подлежат все дети вне зависимости от возраста при повторном обращении с жалобами на боли в животе.
- Подготовьте пациента к хирургической операции.
- Если аппендицит осложнен перитонитом, необходимо вставить назогастральную трубку, чтобы уменьшить тошноту и рвоту.
- Чтобы уменьшить боль, положите пациента в положение Фаулера.
- По показаниям врача введите внутривенно антибиотики.
- Постоянно проверяйте жизненно важные параметры пациента.
- По указаниям врача применяйте обезболивающие средства.
- Во время оказания помощи при остром аппендиците часто поворачивайте пациента, чтобы предотвратить легочные осложнения.
- Помогите пациенту начать ходить после операции (в течение 24 часов).
- Следите за появлением признаков осложнений. При перитоните необходимы разрез и дренаж.
Эффективные методы и принципы лечения острого аппендицита
Общепризнанным и эффективным методом лечения острого аппендицита является срочная аппендэктомия (удаление червеобразного отростка).
Операция показана не только в каждом ясном с диагностической точки зрения случае, но и при обоснованном подозрении на острый аппендицит, при невозможности на основании клинических признаков и специальных методов исследования (включая лапароскопию) исключить острое воспаление отростка. При выраженных признаках перитонита целесообразно еще до операции ввести антибиотики (аминогликозиды) и метронидазол. У худощавых пациентов молодого возраста аппендэктомию, как правило, проводят под местной анестезией 0,25—0,5% раствором новокаина. При выраженном болевом синдроме у больных с неустойчивой психикой, детей, беременных, больных пожилого и старческого возраста следует отдать предпочтение общему обезболиванию.
Лечение острого аппендицита с помощью хирургического вмешательства у детей практикуется чаще, чем у взрослых, так как у них аппендицит становится деструктивным в течение первых суток заболевания, аппендикулярное уплотнение формируется уже на вторые сутки заболевания, оперативное лечение показано даже при формирующемся аппендикулярном уплотнении.
При своевременной операции прогноз благоприятный. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии. В случае развития осложнений острого аппендицита прогноз серьезный. Смертность составляет 0,1% в случае непрободного острого аппендицита, 3% — при перфорации и 15% — при прободном аппендиците у пожилых больных.
Клинические рекомендации после устранения острого аппендицита
При неосложненном остром аппендиците рекомендации после аппендэктомии для больных сводятся к проведению антибактериальной терапии.
Течение послеоперационного периода зависит от гнойных осложнений. Бактерицидной активностью против грамотрицательных бактерий кишечника и облигатных анаэробов обладает комбинация цефуроксима с метронидазолом (альтернативные препараты — ампициллин в комбинации с гентамицином). Согласно клиническим рекомендациям после устранения острого аппендицита в целях профилактики гнойной инфекции нужно обеспечивать их введение однократно за 15–30 мин до разреза кожи. При деструктивном аппендиците антибактериальная терапия проводится в течение 4–5 суток цефалоспоринами II–III поколений (цефотаксим, цефтриксон, цефоперазон) в сочетании с метронидазолом. При осложненном остром аппендиците целесообразно назначение карбопенемов (тиенам, меронем, имипенем).
После операции пить разрешают через несколько часов небольшими порциями; через сутки назначают стол 1а, тогда же можно вставать. Общий стол назначают через несколько дней, на седьмые сутки снимают швы, а на восьмые — выписывают. Осложненное течение определяет сроки индивидуально. Временная нетрудоспособность для лиц умственного труда и при отсутствии осложнений — 2–3 недели; при тяжелом физическом труде больных через 3 недели временной нетрудоспособности, переводят на легкую физическую работу сроком на 1 месяц. Учащиеся начинают учебу через 5–7 дней после выписки, занятия физкультурой — через 1 месяц.
Немедикаментозные принципы лечения острого аппендицита— голод, постельный режим и покой; положить холодную грелку на правую подвздошную область; принять таблетки но-шпы или папаверина; сделать очистительную клизму. Обезболивающие принимать нельзя!
Консервативную терапию применяют только в одном случае — при плотном аппендикулярном инфильтрате, при котором операция противопоказана. Назначают антибиотики широкого спектра действия.
Необходимость в хирургии при послеоперационных осложнениях острого аппендицита
Такое послеоперационное осложнение острого аппендицита, как аппендикулярный инфильтрат, представляет собой конгломерат рыхло спаянных между собой органов и тканей, располагающихся вокруг воспаленного червеобразного отростка, возникает как реакция, ограничивающая воспалительный процесс. Чаще формируется после флегмонозного аппендицита в 1–3 % случаев. Симптомы появляются через 3–5 дней после начала заболевания: самостоятельные боли в животе проходят почти полностью, самочувствие улучшается, но температура остается 37,5 °C, при обследовании нет ни мышечного напряжения, ни других симптомов раздражения брюшины, в подвздошной области при ощупывании определяется плотное, малоболезненное и малоподвижное опухолевидное образование, иногда положительны симптомы Ровзинга и Ситковского, лейкоцитоз умеренный. Из анамнеза характерное для острого аппендицита начало болей. Исход аппендикулярного инфильтрата — полное рассасывание (через 2–3 недели) или абсцедирование. При уменьшении инфильтрата под влиянием медикаментозной терапии и отсутствии лейкоцитоза можно избежать операции, в ином случае при осложнении после удаления острого аппендицита стоит необходимость в хирургии. Вскрытие нагноившегося инфильтрата производят разрезом Волковича — Дьяконова, операционную рану не зашивают, аппендэктомию не производят, отросток удаляют через 6 месяцев.
Чаще всего локальные абсцессы в брюшной полости формируются при аномальном расположении червеобразного отростка. При скоплении инфильтрата в Дугласовом пространстве формируется тазовый абсцесс.
Иногда в ходе диагностики осложнений острого аппендицита выявляются признаки тазового абсцесса, если имеются тупые боли в нижних отделах живота и промежности, дизурические расстройства, учащенные позывы к дефекации, которые возникают на 5—7-й день после операции при удовлетворительном состоянии больного, повышается температура, лейкоцитоз. Могут проявиться признаки нетяжелой интоксикации, умеренный парез кишечника, болезненность над лобком без выраженных признаков раздражения брюшины. При ректальном и влагалищном исследовании хорошо определяется уплотнение, которое постепенно размягчается в центре, в случае абсцедирования определяется флюктуация.
Способ лечения — операция.
Подциафрагмальный абсцесс встречается реже тазового, причина его развития — высокое расположение червеобразного отростка или затекание под диафрагму выпота. Формирование гнойника начинается через 5—Т дней после операции, локальные симптомы стертые, несмотря на присутствие гнойной интоксикации (бледность, адинамия, отсутствие аппетита, гектическая лихорадка, лейкоцитоз с нейтрофильным сдвигом влево); тупые боли в нижних отделах грудной клетки справа, которые усиливаются при глубоком вдохе, иногда сухой кашель, вызванный раздражением диафрагмы. При осмотре грудной клетки заметно отставание ее правой половины при дыхании, в поздних стадиях — выбухание нижних правых межреберий. В этой же области притупление перкуторного звука из-за реактивного выпота в плевральной полости, при выслушивании — ослабление дыхания. Рентгенологически при поддиафрагмальном абсцессе заметно высокое стояние правого купола диафрагмы и его малая подвижность, увеличение печеночной тени. Подциафрагмальный абсцесс часто содержит газ, видимый надпеченочный уровень жидкости с полоской купола диафрагмы над ним. Вскрытие поддиафрагмального абсцесса производят чресплевральным или внеплевральным доступами. Пальцем производят ревизию гнойной полости, ее промывают и дренируют.





 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
