Ревматизм суставов и сердца – хроническая болезнь
Хронический ревматизм сердца является поводом для постоянного диспансерного наблюдения за состоянием здоровья пациента. Важно не реже двух раз в год посещать врача кардиолога и ревматолога.
Факторы риска и потенциальные причины
Болезнь сердца ревматизм — осложнение у лиц, переболевших ангиной или стрептококковым фарингитом. Ревматизм характеризуется возникновением воспаления в тканях некоторых органов (в коже, суставах, сердце и мозге).
Предрасполагающими факторами риска и причинами ревматизма суставов и сердца являются:
- переохлаждение;
- молодой возраст;
- наследственность.
Существует группа факторов риска и потенциальных причин ревматизма сердца:
- наличие ревматизма или похожих болезней соединительной ткани, а также врожденной неполноценности соединительной ткани у родственников первой степени родства;
- женский пол;
- возраст 7-15 лет;
- перенесенная острая стрептококковая инфекция и частые носоглоточные инфекции.
Классификация ревматизма
Существует общепринятая классификация ревматизма, которая используется при постановке уточненного диагноза.
Основные клинические синдромы:
- Ревмокардит (поражение тканей сердца) первичный.
- Ревмокардит возвратный без порока сердца и на его фоне.
- Артрит без вовлечения сердца и с поражением его тканей.
- Впервые выявленный ревматический порок сердца.
Дополнительные клинические синдромы болезни суставов ревматизм:
- Кольцевидные высыпания на коже.
- Ревматические узелки.
- Боль в крупных суставах рук и ног.
- Боль в животе распространенного типа.
- Предшествующая стрептококковая инфекция.
По степени активности:
- I, II, III.
По течению:
- Острое.
- Подострое.
- Затяжное.
- Скрытое.
Исход (неактивная фаза):
- без порока сердца;
- порок сердца.
Стадия недостаточности кровообращения:
- 0, I, II, II, III.
Клиническая картина
В большинстве случаев признаки ревматизма суставов начинаются в школьном и подростковом возрасте через 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангина, фарингит, скарлатина). Затем болезнь вступает в «спячку» — скрытый период, когда у больного имеются лишь незначительные ее проявления. Он продолжается от одной до трех недель и характеризуется легким недомоганием, болями в крупных суставах рук и ног, иногда повышением температуры тела до 38 °С. В этот период отмечаются незначительные изменения в крови. Следующий период болезни характеризуется выраженной клинической картиной, проявляются симптомы ревматизм сердца, поражения суставов, другие проявления, в том числе и нарушения лабораторных показателей.
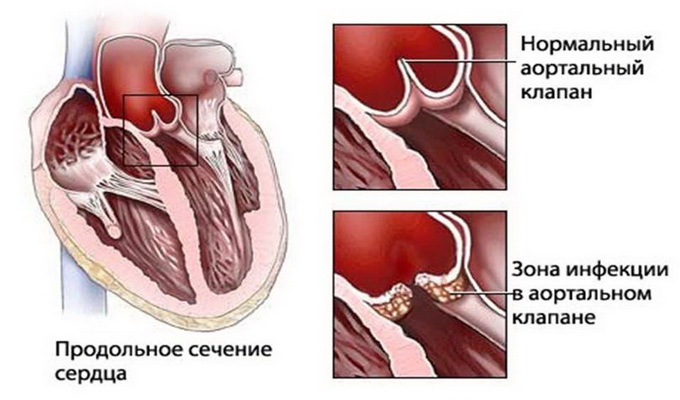
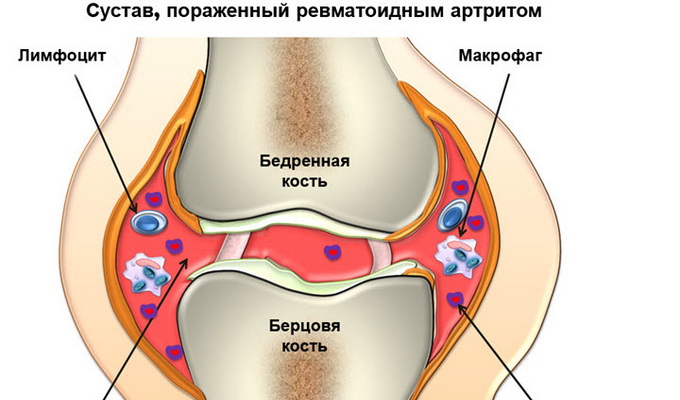
Ревмокардит — воспаление всех или отдельных слоев стенки сердца при ревматизме, является ведущим проявлением заболевания, обуславливающим тяжесть его проявления и прогноз. Чаще всего при ревматизме поражаются мышечный и внутренний слои сердца. Если поражаются все слои сердца, то это панкардит. Возможно и отдельное поражение мышечного слоя сердца — миокардит.
Миокардит характеризуется выраженной одышкой, сердцебиением, перебоями и болями в области сердца, появлением кашля при физической нагрузке, в тяжелых случаях может быть сердечная астма и отек легких. Общее состояние больного тяжелое. Отмечается вынужденное положение больного (больной сидит, несколько наклонившись вперед, в таком положении легче дышать), багрово-синюшность конечностей, увеличение объема живота за счет скапливание жидкости, отек на ногах. Пульс частый, нередко аритмичный. Границы сердца расширены, преимущественно влево, тоны приглушены, возможны аритмия, систолический шум в области верхушки сердца. При дальнейшем развитии процесса возникают мелкопузырчатые хрипы, хруст в легких, увеличивается печень, появляется жидкость в животе.
Очаговый миокардит проявляется умеренными болями в области сердца, иногда ощущения «перебоев» в сердце. Общее состояние больного удовлетворительное. Границы сердца нормальные, тоны несколько приглушены.
Ревматический эндокардит всегда сочетается с миокардитом, клинические признаки которого преобладают и определяют тяжесть заболевания. Отграничить признаки миокардита от эндокардита не представляется возможным, поэтому пользуются термином «ревмокардит», подразумевая сочетание миокардита и эндокардита. О наличии у больного эндокардита свидетельствуют следующие признаки: более выраженная потливость, более выраженное по длительности повышение температуры тела, усиление систолического шума и другие специфические признаки. Надежным признаком перенесенного эндокардита является сформировавшийся порок сердца.
Возвратный ревмокардит — сочетание миокардита и эндокардита на фоне сформировавшегося порока сердца.
Ревматический полиартрит характерен для первичного ревматизма. Он проявляется признаками воспаления в суставе. Основными симптомами ревматизма суставов являются сильные боли в крупных и средних сочленениях костей (симметрично), чаще коленных и голеностопных, припухлость, покраснение кожи, резкое ограничение движений.
Боли носят «летучий» характер, то есть «вчера болел коленный сустав, сегодня болит уже голеностопный». Боли проходят от приема нестероидных противовоспалительных препаратов (типа «Ибупрофена», аспирина). После выздоровления остаточных явлений поражения сустава не остается. Поражение суставов чаще сопровождается ревмокардитом, редко, чаще у детей, бывает изолированным.
Ревматическое поражение легких. Клинические признаки: хруст в легких, мелкопузырчатые хрипы. На рентгенограммах видны множественные очаги уплотнения на фоне усиления легочного рисунка.
Ревматический плеврит. Признаки такие же, как при обычном плеврите: боль при дыхании, затруднение вдоха и др. Отличительный признак — быстрый положительный эффект от антиревматической терапии.
Ревматический перитонит появляется чаще у детей и характеризуется болями в животе различной локализации и интенсивности, тошнотой, рвотой, напряжением мышц живота. Применение антиревматической терапии быстро подавляет болевой синдром.
Нейроревматизм характеризуется снижением памяти, головными болями, эмоциональной неустойчивостью, нарушениями функции черепно-мозговых нервов, вегетососудистая дистония, длительное повышение температуры до 37,6-37,8°С, сонливость, жажда.
Начало постепенное, ребенок становится плаксивым, вялым, раздражительным, затем развиваются характерные 5 признаков:
- беспорядочные, насильственные движения различных мышечных групп. Это сопровождается гримасничаньем, вычурными движениями, нарушением почерка, невнятностью речи. Ребенку трудно есть, пить. Он роняет кружку, не может донести ложку до рта, не расплескав суп. Движения, как правило, двусторонние, усиливаются при волнении, исчезают во время сна.
- снижение мышечного тонуса проявляется дряблостью мышц, симптом «дряблых плеч» — при поднимании больного за подмышки голова глубоко погружается в плечи.
- Нарушение координации при движениях, что проявляется в виде пошатывания при ходьбе, неустойчивость.
- Выраженная сосудистая дистония.
- Психические проявления.
Признаки проходят с началом ревматического лечения.
Ревматизм кожи и подкожной жировой клетчатки. Появляется кольцевидное покраснение в области туловища, голеней. Возможно появление ревматических узелков — округлые плотные, безболезненные узелки в области разгибательной поверхности коленных, локтевых, мелких суставов кисти. Узелки чаще сопровождают ревмокардит.
Посмотрите, как проявляется ревматизм суставов — симптомы на фото иллюстрируют все внешние проявления болезни:
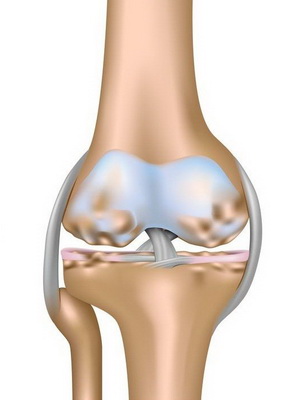
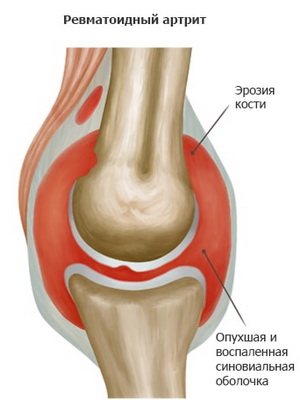
Диагностика ревматизма сердца
Для диагностики ревматизма сердца и суставов потребуются дополнительные методы исследования:
- Общий анализ крови.
- Биохимический анализ крови.
- Общий анализ мочи.
- Иммунологическое исследование.
- ЭКГ.
- Эхокардиография.
- ФКГ.
- Рентгенологическое исследование сердца: увеличение размеров сердца, снижение сократительной способности.
Методы лечения
Основой лечения ревматизма сердца и суставов является раннее сочетанное применение гормонов («Преднизон», «Преднизолон», «Триамцинолон») в постепенно уменьшающихся дозах и одного из таких противовоспалительных средств, как ацетилсалициловая кислота, «Индометацин», «Вольтарен», «Бруфен», «Бутадион». Чем выше активность болезни, тем выше эффект гормонов — больным с особенно высокой активностью ревматизма начальную дозу следует увеличить по сравнению с указанной на 40-50% (30-35 мг «Преднизолона») или еще выше.
Второй компонент лечения ревматизма суставов и сердца — один из нестероидных противовоспалительных препаратов — применяют в постоянной, не снижающейся дозе в течение всего времени пребывания больного в стационаре и не менее 1 мес. после выписки. Суточная доза ацетилсалициловой кислоты составляет при этом 3—4 г, «Вольтарена» — 100-150 мг, «Бруфена» — 800-1200 мг, «Бутадиона» — 0,45-0,6 г, «Амидопирина» — 1,5-2 г, «Салицилата натрия» — около 4 г, «Индометацина» — 75-100 мг.
К традиционным назначениям относится также длительный прием больших доз аскорбиновой кислоты и других витаминов.
Хорошие результаты показывает лечение ревматизма гормонально-салициловым лечением — за первые 2-3 дня нормализуется температура, исчезает полиартрит, общее состояние резко улучшается, повышается аппетит.
Быстро начинается также обратное развитие ревматических поражений серозных оболочек и кожи. У больных за период 2-4 недели лечения удается устранить основные признаки изменений почек, печени, легких и нервной системы.
Преимуществом гормональной терапии и ее сочетаний с нестероидными противовоспалительными средствами считается большее положительное влияние на признаки кардита, особенно ярко выраженное при перикардите и диффузном миокардите.
После выздоровления от активного ревматизма больных целесообразно направлять в местные санатории, однако все методы физиотерапии при этом исключаются. В течение многих лет в ревматологии существовало правило: не направлять больных ревматизмом на южные курорты ранее, чем через 8-12 мес. после последнего рецидива. В настоящее время имеется тенденция пересмотреть эти сроки в сторону их значительного сокращения. Считается возможным курортное лечение больных даже с минимальной активностью ревматизма, правда, на фоне продолжающегося лекарственного антиревматического лечения и в специализированных санаториях.
При этом больных без пороков сердца либо с недостаточностью митрального или аортального клапана при отсутствии декомпенсации целесообразно направлять в Кисловодск или на южный берег Крыма (Ялта), а больных с недостаточностью кровообращения I стадии, в том числе с нерезкими митральными стенозами — только в Кисловодск.
Противопоказаниями к курортному лечению являются наличие выраженных признаков активного ревматизма (II и III степени), тяжелые комбинированные или сочетанные пороки сердца, недостаточность кровообращения II или Ш стадии.
Вещества органического и неорганического происхождения в терапии ревматизма
При ослабленной сердечной мышце очень полезно сочетать мед с продуктами, содержащими витамин С, например, с настоем шиповника: 1 ст. л. измельченных плодов шиповника залить на Ночь в термосе 2 стаканами кипятка. Утром процедить настой, охладить его и добавить 1 ст. ложку меда. Принимать по 1/3 стакана 2-3 раза в день.
Смесь меда с соком алоэ и водкой в соотношении 2:1:3 — хороший компресс, оказывающий противовоспалительное действие на пораженные суставы.
Глина. При усиленном сердцебиении и при пороках сердца используется лепешка из глины, приложенная на область сердца.
Нагретую до 60 °С глину смешивают с холодной до получения нужной температуры. Температура глины при общих аппликациях — 39—40 °С, половинных (поясных) — 39-42 °С, местных — 40-46 °С (до 48 °С). Толщина глиняной лепешки — 4-5 см, продолжительность процедуры —15-25, реже 30 мин. Курс состоит из 12-20 процедур, проводимых через день или 2-3 дня подряд с последующим днем отдыха.
Лекарственные средства, обычно применяемые для лечения ревматизма
В нашей стране практикуется 3-этапная система лечения ревматизма.
Лекарственная терапия обычно состоит из трех этапов:
- 1 -й этап — длительное (4-6 недель) стационарное лечение в активной фазе;
- 2-й этап — послебольничное, санаторное или курортно-санаторное лечение;
- 3-й этап — диспансерное наблюдение, активное медикаментозное лечение.
При ревматизме главное — это сохранение покоя, поэтому чаще всего показаны либо госпитализация, либо постельный режим, далее применяют комплексное воздействие лекарственных средств, лечебно-охранительный и двигательный режим, рациональное питание, медикаментозные и физиотерапевтические средства, ЛФК (лечебная физкультура).
При активном ревматизме или признаках выраженной недостаточности кровообращения необходимо соблюдать постельный режим. Пища должна быть разнообразной, богатой витаминами, белками, фосфолипидами. Белковая пища (не менее 1 г на 1 кг массы) обладает успокаивающими свойствами, повышает иммунобиологическую защиту организма, улучшает сократительную способность миокарда и функцию печени. Особенно обогащенную белком пищу должны употреблять больные, получающие гормоны, которые обладают выраженным разрушительным действием. Витамины повышают защитные свойства организма.
Из медикаментозных средств в лечении ревматизма используются:
- средства антибактериальной, противовоспалительной, противоаллергической терапии: антибиотики; нестероидные противовоспалительные средства, глюкокортикоиды; препараты преимущественно иммуноподавляющего действия;
- средства общей восстанавливающей терапии, повышающие защитные силы организма;
- симптоматические средства: лечение недостаточности кровообращения, нарушений водно-солевого обмена и т.д.
Лечение ревматизма суставов средствами народной медицины
Травы применяют для лечения ревматизма как в научной, так и в народной медицине. В научной медицине применяются донник лекарственный, полынь цитварная, смородина черная. В народной медицине для лечения ревматизма используют: багульник болотный, береза повислая, брусника, бузина черная, гармала, грыжник гладкий, дягиль лекарственный, женьшень, земляника лесная, ива белая (белотел), ива козья, ива русская (верба), лопух большой, магнолия крупноцветная, овес посевной, папоротник мужской, полынь цитварная, редька, репешок обыкновенный, родендрон, ромашка аптечная, сосна обыкновенная, фиалка трехцветная, хвощ полевой, хрен обыкновенный, черника, чеснок, шалфей лекарственный, шлемник байкальский, яблоня лесная.
Для применения лекарственных растений из них приготавливают настои и отвары. От правильности приготовления растительного препарата во многом зависит оказываемый лечебный эффект. При нарушении технологии приготовления трава не только не окажет положительного эффекта, но может нанести вред. Поэтому предлагаем несколько общих правил приготовления настоя или отвара.
Настои и отвары представляют собой водные извлечения из разных частей лекарственного сырья, используемые для приема внутрь и наружного применения. В качестве сырья исходных материалов применяют различные части лекарственных растений: кора, корни и корневища, листья, цветы, травы, семена, плоды или сборы из них. Для приготовления настоев и отваров части растений измельчают: кожистые листья — до частиц не более 1 мм, стебли, кору, корневища и корни — не более 3 мм, плоды и семена — не более 0,5 мм. Измельченные части растений взвешивают и помещают в эмалированный, фарфоровый или из нержавеющей стали сосуд (заранее прогретый в течение 15 мин на кипящей водяной бане), обливают водой комнатной температуры, в соотношениях, указанных в каждом конкретном случае. Сосуд закрывают крышкой и нагревают на кипящей водяной бане при частом помешивании: отвары — в течение 30 мин, охлаждают в течение 10 мин, процеживают; настои нагревают в течение 15 мин, охлаждают при комнатной температуре в течение 45 мин, процеживают. После
процеживания отваров и настоев лекарственное растительное сырье отжимают, и их объем доводят кипяченой водой до соответствующего объема, указанного в рецепте. При приготовлении водных извлечений объемом 1-3 литра время нагревания на водяной бане для отваров увеличивается до 40 мин, для настоев — до 25 мин.
Если отвары готовятся из растительного сырья, содержащего дубильные вещества (листья толокнянки, кора дуда, корень и корневища кровохлебки и др.), то процеживают отвар немедленно после снятия сосуда с водяной бани. Это вызвано тем, что отвары из указанных видов сырья при охлаждении быстро мутнеют. Количество растительного сырья в сухом виде и количество водного извлечения, которое из него должно быть приготовлено, указывается в рецепте.
Если количество растительного сырья в рецепте не указано, то в случае приготовления водной вытяжки из не сильнодействующего растительного сырья ее готовят из расчета 10 весовых частей растительного сырья на 100 объемных частей настоя или отвара. Водные извлечения из травы горицвета, травы ландыша, корня истода, корневища с корнями валерианы готовят 1:30. Настои и отвары из группы сильнодействующего растительного сырья готовят только по прописи врача в пропорции 1:400.
При приготовлении настоев и отваров растительный материал удерживает часть жидкости, некоторое количество жидкости теряется за счет испарения. В связи с этим следует брать воды несколько больше, чем указывается в рецепте, учитывая коэффициент влагопоглощения. Коэффициент влагопоглощения показывает количество жидкости, удерживаемое 1 г растительного сырья после его отжатия. В том случае, когда для растительного сырья не установлен коэффициент водопоглощения, при изготовлении водных извлечений из корней дополнительно следует брать дистиллированной воды в 1 раз больше по отношению к массе сырья; из коры, травы и цветков — примерно в 2 раза больше, из семян — в 3 раза.
Коэффициент водопоглощения для различных видов растительного сырья:
- Кора дуба — 2,0
- Кора калины — 2,0
- Кора крушины — 1,6
- Корень и корневище валерианы — 2,9
- Корень и корневище кровохлебки — 1,7
- Корневище лапчатки — 1,4
- Листья крапивы — 1,8
- Листья мать-и-мачехи — 3,0
- Листья мяты — 2,4
- Листья толокнянки — 1,4
- Плоды шиповника — 1,1
- Трава горицвета — 2,8
- Трава зверобоя — 1,6
- Трава ландыша — 2,5
- Трава полыни — 2,1
- Трава пустырника — 2,0
- Трава сушеницы — 2,2
- Трава хвоща полевого — 3,0
- Цветки липы — 3,4
- Цветки ромашки — 3,4
В домашних условиях допускается приготовление отваров и настоев на небольшом огне, в эмалированной посуде с закрытой крышкой. Настои и отвары хранить следует в прохладном месте, в холодильнике при температуре не выше +10 “С. Оптимальный режим хранения — от +3 °С до +5 °С. Срок хранения — не более 2 суток.
Вот несколько рецептов народных методов лечения ревматизма, которые основаны на использовании фитотерапии:
- Рецепт 1. Багульник. 2 ст. л. листьев залить 700 мл кипятка. Заваривать, как чай, пить в течение дня, а на ночь сделать компресс на суставы.
- Рецепт 2. Настой боярышника. 1 ст. л. цветов залить 1 стаканом кипятка. Обязательно закрыть крышкой, настаивать в течение 1 ч на горячей плите. Не доводить до кипения! Процедить. Пить по 1/3 стакана 4-5 раз в день за 20-30 мин до еды.
- Рецепт 3. Настой боярышника. 1 ст. л. плодов залить 1 стаканом кипятка, настаивать в течение 2 ч на горячей плите. Не доводить до кипения! Процедить, пить по 3 ст. л. 3-4 раза в день за 15-20 мин до еды.
- Рецепт 4. Настойка из боярышника. 1 ст. л. цветов или плодов настаивать в стакане водки в течение 7 дней, плотно закрыв пробкой. Процедить. Пить по 20-25 капель на 1/4 стакана холодной кипяченой воды 2—4 раза в день за 20 мин до еды. Сухие ягоды хранят не более 2 лет.
- Рецепт 5. Ягоды черной, белой, красной смородины очень полезны при всех заболеваниях сердечно-сосудистой системы. Результативно лечение ревматизма настоем листьев черной смородины: 10-12 штук на 500 мл кипятка. Настаивать до охлаждения. Не цедить! Пить по 1/2 стакана 4—6 раз в день.
- Рецепт 6. Листья брусники (чай, настой). 6 г (2 ст. л. листьев) залить в эмалированной посуде 1 стаканом кипятка, закрыть крышкой и нагревать на водяной бане в течение 30 мин. Охлаждать в течение 10 мин, процедить, массу отжать и добавить до первоначального объема — 200 мл. Хранить в холодильнике не более двух суток. Пить по 1/3-1/2 стакана 2-3 раза в день через 20-30 мин после еды.
- Рецепт 7. Листья лавра благородного. 1 /2 пачки лаврового листа залить 1,5 стакана холодной кипяченой воды. Довести до кипения и на маленьком огне кипятить в течение 5 мин. Дать остыть. Выпить еще теплым за один прием. Пить три дня подряд, затем 10 дней перерыв и еще 3 дня лечения. Принимать на ночь. Если появится боль при мочеиспускании, не отменяйте лечение, а увеличьте (на 1/2-1 стакан) количество воды.
- Рецепт 8. Малина. Прекрасно укрепляет стенки кровеносных сосудов, обладает противовоспалительным, жаропонижающим и потогонным действием.
- Рецепт 9. Перец (сладкий). Укрепляет сосуды, стимулирует функцию надпочечников, мобилизует защитные силы организма.
- Рецепт 10. Розмарин. Лечит почти все болезни сердца, хорошо гонит «сердечную воду».
- Рецепт 11. Абрикос. Улучшает пищеварение и деятельность сердечно-сосудистой системы. Употребляется в свежем и сушеном виде (урюк, курага).
- Рецепт 12. Успешно можно использовать листья любисток для компрессов при ревматизме: сухие листья перетереть руками, приложить к больным суставам и сделать обычный (без спирта) тепловой компресс, желательно на ночь. Сухие листья можно слегка смочить в теплой воде и также сделать компресс.
Народная медицина в качестве средств для лечения использует различные материалы, в некоторых случаях сильнодействующие и ядовитые, которые могут быть опасны для здоровья и жизни человека. Если вы решили применить рецепты лечение ревматизма народными средствами, предложенные в данной статье, на себе или своих родственниках, в первую очередь отнеситесь к этому критически, посоветуйтесь со своим лечащим врачом. Возможно, стоит ограничиться традиционными способами лечения.
- Рецепт 1. Соль применяется при ревматизме и ломоте в костях. Растворенной в меде или водке солью натирают больные места. Можно мешочек с горячей крупной солью положить на больной сустав для согревания.
- Рецепт 2. При усиленном сердцебиении и при пороках сердца используется лепешка из глины, приложенная на область сердца.
- Рецепт 3. Аппликации из глины. Особые сорта глины используют для глинолечения (наложение аппликаций из глины на суставы). Для глинолечения используют жирную, пластичную глину, которую просеивают через мелкое металлическое сито, разводят водой до консистенции густой сметаны и тщательно размешивают до получения однородной массы. Нагретую до 60 °С глину смешивают с холодной до получения раствора нужной температуры. Температура глины при общих аппликациях — 39-40 °С, половинных (поясных) — 39-42 °С, местных — 40-46 и до 48 °С. Толщина глиняной лепешки — 4-5 см, продолжительность процедуры — 15-25, реже 30 мин. Курс состоит из 12-20 процедур, проводимых через день или 2-3 дня подряд с последующим днем отдыха.
- Рецепт 4. Ванна из горячего песка 1 раз в день считается достаточной. Неделя подобного лечения приносит больному значительное облегчение, а то и ремиссию болезни на довольно длительный срок. Можно взять песок с пляжа, насыпать в небольшие мешочки по 4-5 кг, нагрев его предварительно в духовке, прикладывать эти мешочки к тем местам, где имеются ревматические боли.
- Рецепт 5. Керосин (при неповрежденных кожных покровах с предварительным проведением кожной пробы). Не следует забывать, что при определенной чувствительности кожи керосин способен вызывать ожоги.
- Рецепт 6. 200 г соли смешивают со 100 г сухой горчицы и добавляют к ним керосин до получения сметанообразной массы. На ночь эту мазь втирают в болезненные места.
Баня в качестве народного лечения ревматизма суставов особенно полезна лицам, страдающим заболеваниями опорно-двигательного аппарата, сердечно-сосудистой системы (начальные формы), занятым напряженной физической и умственной работой. Конечно, баня полезна и другим людям. После нее человек чувствует прилив энергии, улучшается его нервно-психическое состояние, повышается работоспособность, нормализуется сон, аппетит.
Перед заходом в сауну нужно вымыться под душем и вытереться насухо. На полке расстелить большое махровое полотенце и лечь. Рекомендуются 2-3 захода в сауну по 8-10 мин. Между заходами — отдых, в один из них — массаж. После серьезного разогрева можно окунуться в бассейн с холодной водой или встать под душ.
Баня является обязательным компонентом в восстановительном и профилактическом лечении остеохондроза позвоночника и других заболеваний опорно-двигательного аппарата. Следует отметить особенно благоприятное воздействие бани на связочно-суставный аппарат. Горячий воздух парной и массаж, проведенный целебными растительными вениками, усилят приток кислорода и питательных веществ, возвратят подвижность и активную функцию вашему позвоночнику, суставам и связкам.
Санаторно-курортное лечение.
Санаторно-курортное лечение проводится во время отсутствия симптомов ревматизма. Оно позволяет затормозить заболевание на начальных стадиях и продлить период ремиссии на долее длительный срок. Вместе с природными лечебными факторами на курортах широко используются методы физиотерапии, лечебной гимнастики, диетотерапии, массажа, лечебной физкультуры. Это позволяет в некоторых случаях снизить дозировку лекарственных препаратов или совсем отказаться от них. В качестве природных лечебных факторов используют море (талассотерапия), песок (псамммотерапия).
Профилактика.
Профилактику ревматизма проводят по принципам предупреждения инфекционно-аллергических заболеваний. Люди, перенесшие атаку, должны находиться под наблюдением ревматолога или участкового терапевта.
Вопрос о профилактике с помощью введения «Бициллина» до конца не решен. У пациентов, проводивших сезонную профилактику «Бициллином-1» в сочетании с аспирином, с инфекционно-аллергическим артритом отмечена ее эффективность. В этих случаях рекомендовано проведение такой профилактики в течение 2-3 лет после последнего обострения ревматизма. Профилактика «Бициллином» показана пациентам с частыми ангинами, обострениями хронического тонзиллита. Требуют ограничения инъекции белковых препаратов (профилактические прививки, переливания крови, плазмы), постановка реакций с аллергенами. Все это может спровоцировать приступ.
Ежегодное санаторно-курортное лечение благоприятно влияет на общее самочувствие пациентов, повышает иммунитет и предупреждает обострения хронических носоглоточных инфекций.






 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

