Острая почечная недостаточность
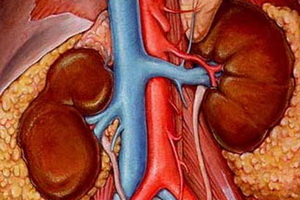
Патогенез острой почечной недостаточности
В основе патогенеза острой почечной недостаточности лежит сбой функции нефронов, располагающихся в клубочковых структурах паренхимы почки. Это процесс, который имеет несколько направлений разрушительного воздействия. Первоначальная реакция нефрона приводит к эффекту торможения или полного прекращения экскреции азота из тока крови. Азотистые вещества остаются в плазме и транспортируются во все органы и системы. В результате нарастающей зашлакованности крови нарушается функция газообмена. В плазме нарастает процентное соотношение углекислого газа и падает количество кислорода. При этом нефроны начинают страдать от кислородного голодания. Возникает риск их частичной или полной атрофии. Запустить нормальный процесс фильтрации мочи в последующем при некрозе нефронов будет практически невозможно.
В дальнейшем патогенез острой почечной недостаточности может дополняться реактивными воспалительными процессами, которые приводят к проникновению в кровь токсических веществ и отравлению восприимчивых к ним тканей и органов.
Причины острой почечной недостаточности
Существуют различные причины острой почечной недостаточности, которые в основе являются последствиями других патогенных процессов, протекающих в организме человека.
Чаще всего причинами острой почечной недостаточности становятся:
- шоковые состояния, возникающие на фоне обширной травмы, стресса, инфаркта миокарда, болевого и анафилактического шока, перитонита брюшной полости, гемолитической реакции;
- ожоговые состояния с большой площадью ожоговой поверхности кожи и высокой степенью глубины расплавления тканей — в этом случае происходит отравление продуктами распада;
- отравления и неконтролируемый прием лекарственных препаратов с выраженным нефропатическим воздействием — уровень клиренса креатинина нарастает постепенно и требует при повышении этого параметра в биохимическом анализе крови отмена лекарственного средства;
- алкогольная и токсическая интоксикация, в том числе отравление солями тяжелых металлов (ртуть, мышьяк, литий);
- воспалительные заболевания почек, мочевого пузыря и мочеточников;
- обезвоживания организма при длительно текущих острых кишечных инфекциях;
- послеоперационный период при массированной потере крови и жидкости пациентом;
- онкологические опухоли, продуцирующие нефролитические ферменты.
Более половины случаев диагностируемых случаев острой почечной недостаточности приходится на пациентов, находящихся в послеоперационном периоде после массированного вмешательства на органах брюшной и грудной полости. У беременных женщин и рожениц риск развития острой почечной недостаточности составляет менее 1%. При шоковых состояниях острая почечная недостаточность развивается в течение первых 7-ми часов. Более позднего развития негативного сопутствующего синдрома не наблюдается.
Симптомы и стадии острой почечной недостаточности

К сожалению чаще диагностируются двухсторонние случаи острой почечной недостаточности и их симптомы могут возникать достаточно резко и быстро прогрессировать.
Стадии острой почечной недостаточности подразделяются по клиническим симптомам и признакам на:
- начальную фазу, когда признаки отсутствуют, происходит накопление азотистых веществ и нарастает патология фильтрации мочи;
- вторую стадию, при которой появляются типичные симптомы — недомогание, головокружение, головная боль, рвота, отсутствие аппетита, снижение количества отделяемой мочи до 200 мл/сут. или полного отсутствия мочеиспусканий;
- третью стадию разрешения — происходит восстановление диуреза или смерть пациента;
- четвертую стадию — выздоровления и полной регенерации тканей почечной системы.
Начальная стадия острой почечной недостаточности обычно длится не более 10 часов. После этого возникают характерные симптомы острой почечной недостаточности. Анурия (отсуствие мочи) развивается постепенно в течение 72 часов. На начальном этапе может сохраняться диурез в объеме до 500 мл. Однако по ере нарастания клиренса креатинина на биохимическом составе крови происходит снижение функции почек и мочевыделение полностью прекращается.
При отсутствии оказанной правильно медицинской помощи нарушается сознание, развивается кома, появляются судороги, и может наступить смерть человека.
Лечение острой почечной недостаточности
Лечение острой почечной недостаточности проводится только в специализированных стационарах, имеющих специально оборудованные палаты интенсивной терапии, поскольку может потребоваться перевод пациента на системы искусственного поддержания работоспособности жизненно важных органов и систем.
Врач в целях лечения острой почечной недостаточности должен устранить фактор, который привел к данному состоянию. Т.е. основой лечения является терапия того заболевания или состояния, осложнением которого стала острая почечная недостаточность.
В тяжелых случаях проводится гемодиализ с помощью аппарата искусственной почки. При отсутствии такой необходимости работу почек стимулируют внутривенным введением жидкости и диуретиков. Проводят лечение сопутствующих состояние — повышенного артериального давления, тахикардии, азотистого отравления органов и систем.
Для профилактики гипокальциемии вводят внутривенно раствор кальция хлорида и глюкозы для поддержания работы сердечнососудистой системы. С целью деионизации крови и восстановления её биохимического состава показано массированное вклинивание растворов реополиглюкина, изотонического раствора натрия хлорида и 5% раствора глюкозы.
Амбулаторное лечение острой почечной недостаточности продолжается в течение 6-ти месяцев. Основой его является специальная диета с исключением животных жиров и белков и введением в рацион большого количества растительной клетчатки, растительных белков, соков и свежих овощей и фруктов.






 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

