Болезнь нейродермит: характерные симптомы и лечение
 В современном мире существует множество кожных заболеваний, существенно осложняющих жизнь человека и приносящих дискомфорт. Многие из них идентичны по своей симптоматике, проявлениям, и даже по способам лечения. По этой причине распознать болезнь может лишь врач, назначив дополнительное обследование.
В современном мире существует множество кожных заболеваний, существенно осложняющих жизнь человека и приносящих дискомфорт. Многие из них идентичны по своей симптоматике, проявлениям, и даже по способам лечения. По этой причине распознать болезнь может лишь врач, назначив дополнительное обследование.
В данной статье пойдет речь о том, как можно лечить нейродермит – одно из наиболее опасных дерматологических болезней. Стоит оговориться, что приведены общие рекомендации, которые подходят не всем, и самолечением заниматься крайне не рекомендуется.
Точное описание нейродермита трактует, что это хронический дерматоз, заболевание кожи, при котором происходит ее поражение в виде красных пятен или сухих мелкоточечных высыпаний. У него такие характерные симптомы, как зуд, сухость и папулезные высыпания, склонные к слиянию и образованию инфильтративных очагов с подчеркнутым кожным рисунком. Иными словами, скопление в ткани клеточных элементов, крови и лимфы, сопровождающееся местным уплотнением и увеличением объема ткани.
Течение болезни нейродермита обычно хроническое, с периодами обострений и затихания процесса.
Нейродермит чаще возникает в детстве в виде почесухи (экссудативный диатез) и имеет 2 формы: ограниченную и распространенную (диффузную).
Главные проявления и причины нейродермита
Рассматривается большой перечень причин возникновения нейродермита в различной мере связанных с его формированием и прогрессированием. Это, прежде всего, аллергены, ирританты, инфекция, среда, окружающая конкретного больного человека, образ жизни, характер питания, уровень санитарной культуры, наследственная предрасположенность и др.
В последние годы среди разных факторов определяющая и главная причина нейродермита связывается с наличием у больных атопического гена в хромосоме 14 q 11,2.
Нейродермит — заболевание, в основе которого прослеживаются самые разнообразные реакции, связанные с пищевой, алиментарной, дигестивной аллергией, пищевыми гистаминолибераторами или содержащими биогенные амины-тирамин, серотонинсодержащие пищевые вещества, салицилатсодержащие продукты.
В основе нейродермита лежат эндогенные факторы, такие как: нарушение нормального функционирования нервной системы, внутренних органов, обмена веществ. Немалое значение имеет влияние вредных факторов окружающей среды. Ведущим симптомом нейродермита является постоянный и интенсивный зуд, который возникает на фоне различных невротических расстройств. Это повышенная или пониженная возбудимость, быстрая проницаемость, эмоциональная лабильность, астения, бессонница и др. Кроме того, у больных нейродермитом имеются нарушения вегетативной нервной системы, что проявляется в виде стойкого белого дермографизма, нарушений терморегуляции, отделения пота и кожного сала, ярко выраженного пиломоторного рефлекса и т. д.
У некоторых больных нарушения функций центральной нервной системы носят вторичный характер из-за длительно существующего мучительного зуда и бессонницы. В этих случаях эти расстройства отягощают течение нейродермита и, по сути, являются патогенетическими факторами.
Выявив и устранив основные причины нейродермита, можно грамотно подобрать лечение, выстроив его схему таким образом, что оно исчезнет у человека, склонного к аллергии навсегда. Именно поэтому врач учитывает, что у большинства больных нейродермитом имеются нарушения функционирования коры надпочечников, щитовидной железы, половых желез. Эмоциональная нестабильность, нервная возбудимость, нарушения сна, вызванные интенсивным и длительным зудом, являются стрессорными факторами для организма. Они нарушают функцию коры надпочечников, чаще снижая ее, а при длительном и тяжелом течении заболевания и истощают ее. Истощенные надпочечники реагируют выделением низкого количества кортикостероидных гормонов (кортизона и гидрокортизона). Так как кортикостероидные гормоны обладают противовоспалительными свойствами, а потребность в них у больных нейродермитом повышена, то уменьшение их выделения приводит к усилению воспалительной реакции. Все это вызывает обострение патологического процесса на коже, является причиной главного проявления нейродермита и усиления аллергических реакций. Этот механизм влияет на обострение процесса у больных нейродермитом после нервно-психических травм. У больных нейродермитом часто повышена функция щитовидной железы, а также нередко имеется дисфункция половых желез, т. е. нейроэндокринные дисфункции и аллергические реакции играют ведущую роль в этиологии и патогенезе этого заболевания. Перенапряжение нервной системы в течение длительного времени, и нарушение работы эндокринных желез создают фон для развития аллергических реакций и нейродермита, который является неврозом кожи.
Причиной ограниченного нейродермита и местного зуда в области ануса является хроническое воспаление слизистой оболочки нижнего отдела толстой кишки. Это воспаление развивается на фоне хронического гастрита, энтероколита, колита, гастроэнтероколита, которые часто сопровождаются нарушениями стула. Запоры ведут к аутоинтоксикации организма вследствие проникновения токсических веществ из кишечника. При диарее присутствующая в кале слизь раздражает слизистую оболочку и кожу в области ануса, что приводит к возникновению или обострению нейродермита в этой области.
Создается фон для развития грибковых и дрожжевых поражений. Кроме того, анальный зуд может возникать при наличии трещины заднего прохода, геморроидальных узлов (наружных и внутренних), глистной инвазии (прежде всего остриц).
Кожное заболевание нейродермит в диффузной и ограниченной формах
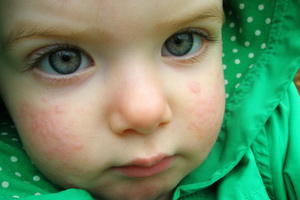
Существует множество основных признаков, как проявляется нейродермит, но наиболее характерными являются красные сухие пятна или же сухие мелкоточечные высыпания на коже. Беспокоит сильный, приступообразный кожный зуд (чаще по ночам), появляются сильные расчесы, сухие корочки, утолщение и пигментация участков кожи. При проведении ногтем по коже появляется белая полоса.
Снижение функции надпочечников при нейродермите выражено гиперпигментацией (смуглостью) кожи, снижением веса, повышенной утомляемостью, слабостью, понижением артериального давления, низкой секрецией желудочного сока, гипогликемией (снижением глюкозы крови), уменьшением мочевыделения, аллергическими реакциями.
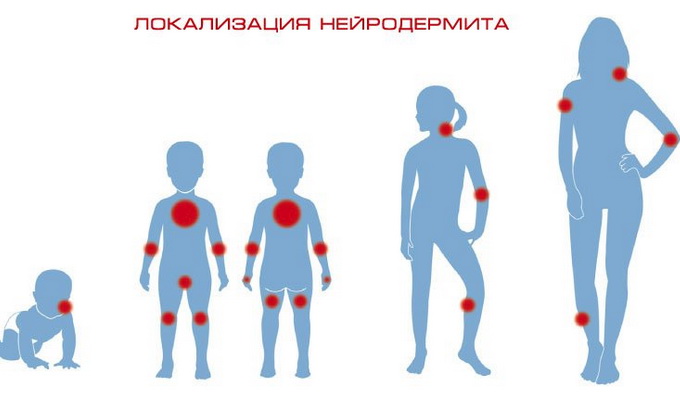
Основные симптомы диффузного нейродермита – инфильтрация с лихенизацией кожи, возникающая на фоне неостровоспалительного покраснения кожи. Очаги пораженной кожи расположены чаще на лице, шее, локтевых сгибах и в подколенных впадинах, а также на внутренних поверхностях бедер и в области половых органов. Очаги поражения представлены первичными морфологическими элементами в виде эпидермодермальных папул, имеющих обычный цвет кожи. Эти папулы в некоторых местах сливаются между собой и образуют участки сплошной папулезной инфильтрации. В очагах кожа сухая, с множеством экскориаций и мелкими отрубевидными чешуйками. В области кожных складок часто образуются трещины на фоне инфильтрации.
Ограниченный нейродермит, несмотря на поражение отдельных участков кожи, вызывает у больных мучительные страдания изза резкого зуда в очагах поражения, который чаще возникает по вечерам или ночам. На начальных этапах процесса кожа в местах поражения внешне не изменена. С течением времени в результате зуда и расчесов появляются плотные папулы, местами с отрубевидными чешуйками. Далее некоторые, чаще лихеноидные папулы сливаются между собой, в результате чего образуется сплошная папулезная инфильтрация плоской формы овальных или круглых очертаний от бледно‑розового до буровато‑красного цвета.
Со временем кожный рисунок подчеркивается, утрируется, т. е. развивается лихенификация. Формируется шагреневый вид кожи. При ограниченном нейродермите в типичных случаях различают три зоны: центральную, среднюю и периферическую.
Симптомы ограниченного нейродермита чаще всего наблюдаются у взрослых и проявляются в виде зуда и высыпания на боковой и задней поверхностях шеи, голенях, бедрах, сгибах локтевых и коленных суставов, в области заднего прохода, промежности, наружных половых органов. Кожа в центральной части пораженных участков уплотняется, темнеет, резко обозначается кожный рисунок, усиливается пигментация, по краю очагов видны рассеянные блестящие узелки. Очаги часто располагаются симметрично, могут быть одиночными и множественными, отличаются упорным течением с временными ремиссиями и повторными обострениями.
Диагностика нейродермита на разных периодах
В клинической картине заболевания можно выделить 3 возрастных периода: первый – до 2 лет, второй – с 2 до 14 лет и третий – старше 14 лет.
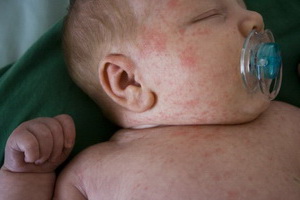
В первом периоде заболевание носит острый характер с появлением на коже участков покраснения, отечных, мокнущих, покрывающихся корочками, локализованных на лице и передней поверхности конечностей.
К признакам нейродермита во втором периоде заболевания относится мучительный зуд, очаги становятся более сухими – возникают мелкие, блестящие, шелушащиеся, мало отличающиеся от цвета кожи узелки, тесно прилегающие друг к другу. По сравнению с первым периодом меняется их локализация – они локализуются на коже конечностей, особенно в области локтевых, коленных сгибов, лучезапястных суставов, тыла кистей, на боковых поверхностях шеи, реже на туловище. В результате постоянных расчесов кожа на этих участках постепенно уплотняется, приобретая коричневато-розовый цвет, рисунок кожных линий становится резко выраженным. На лице, особенно вокруг рта, глаз, появляются участки покраснения кожи и шелушение; в углах рта и на губах часто образуются трещины; губы покрываются чешуйками, корками.
У взрослых (третий период) процесс носит распространенный (диффузный) характер. Часто не удается определить факторы, провоцирующие его обострение. Клинически преобладает сухость, уплотнение кожи, усиление пигментации.
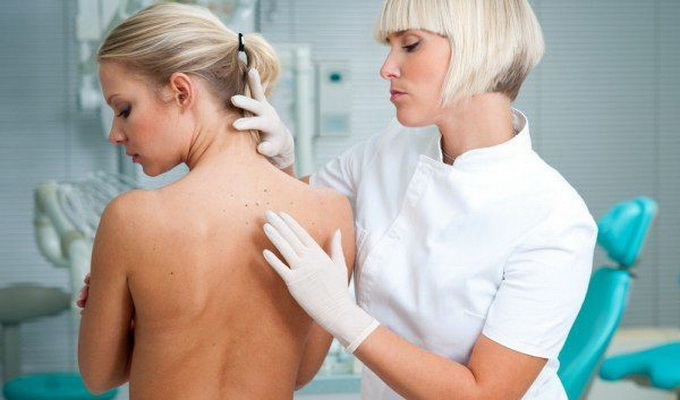
В большинстве случаев диагноз устанавливается уже при первом врачебном осмотре на основании типичных симптомов. По показаниям применяют дополнительные методы, направленные на исследование особенностей иммунной системы больного. Врач может назначить:
- исследование количества эозинофилов в крови;
- определение общего и специфических иммуноглобулинов E (IgE) в крови;
- выявление аллерген-специфических антител (IgE-антитела);
- кожный аппликационный тест со стандартным набором контактных аллергенов и пр.
Степени тяжести нейродермита
В зависимости от распространенности кожных высыпаний, их характера, размеров лимфатических узлов, частоты обострений в течение года и продолжительности ремиссии (улучшения самочувствия пациента) врачи выделяют несколько степеней тяжести нейродермита.
- При легком течении заболевания зуд невыраженный, отмечается незначительное покраснение кожи, появляются отдельные узелковые элементы, которые не сливаются друг с другом. Лимфоузлы могут быть увеличены до размеров горошины. Заболевание обостряется не чаще 1—2 раз в год, ремиссии длятся до 6—8 месяцев. Это самый благоприятный вариант течения болезни.
- Для кожного заболевания нейродермит средней тяжести характерны 3—4 обострения в год, длительность ремиссии составляет 2—3 месяца. Больных беспокоит умеренный или сильный зуд. При этом очагов поражения обычно бывает достаточно много, выражено мокнутие, усилен кожный рисунок, кожа утолщена, покрыта геморрагическими корками и следами расчесов.
- При тяжелом течении болезни частота обострений составляет около 5 раз в год, ремиссия короткая – 1—1,5 месяца, чаще неполная (очаги поражения полностью не исчезают). Беспокоит сильный, изматывающий зуд, постоянный или «пульсирующий». Очагов поражения много, они имеют большие размеры. Кожа в них покрыта линейными трещинами, множественными эрозиями. Первый признак обострения нейродермита — кожный зуд, интенсивность которого зависит от тяжести заболевания и индивидуальных особенностей организма, в частности от степени дисфункции нервной системы.При развитии обострения на фоне кожного зуда появляется покраснение кожи (эритема), затем присоединяется отек и мокнутие. Появившиеся узелковые высыпания (папулы) сначала имеют цвет нормальной кожи. В области локтевых и коленных сгибов папулы могут сливаться, образуя обширные участки инфильтрации. Сильный зуд заставляет больных расчесывать кожу, в результате на этих участках видны многочисленные геморрагические корочки. Поражение может захватывать небольшие участки кожи или быть генерализованным.
- В хронической стадии, когда заболевание существует достаточно долго, характерно утолщение кожи, усиление кожного рисунка и пигментации пораженных участков кожи.
Течение любой из фаз нейродермита носит волнообразный характер: периоды обострения сменяются периодами ремиссии, то есть стихания кожных проявлений. Ремиссия может быть полной (когда проявления нейродермита отсутствуют) и неполной (когда воспалительные проявления заболевания минимальны). Для нейродермита характерен сезонный характер течения: обострения, как правило, возникают в холодное время года (весна, осень, зима), а улучшение наступает летом.
Нейродермит на начальной и других стадиях
В зависимости от стадии нейродермит бывает острый, подострый, хронический, кроме того, существует стадия ремиссии.
Острый период (до 2 месяцев) характеризуется наличием острых воспалительных изменений на коже, подострый период (от 2 до 6 месяцев) — стиханием воспаления, для хронической формы (6 месяцев и более) характерно длительное существование очагов поражения, кожа в очагах уплотнена, синюшного цвета с четко подчеркнутым кожным рисунком. Как уже говорилось, периодом клинической ремиссии называют отсутствие «острых» проявлений на коже, таких как зуд, покраснение, расчесы, но может сохраняться сухость и уплотнение кожи в основных местах поражения.
Нейродермит, выявленный на начальной стадии, устраняется быстрее и легче всего, поэтому важно своевременно обратить внимание на кожные изменения и проконсультироваться со специалистом. Благодаря этому можно избежать различных осложнений, связанных с этой непростой болезнью.
Если выявлены симптомы нейродермита, лечение назначает врач дерматолог, но после взятия нужных анализов и проведения ряда исследований.
Индивидуальное лечение нейродермита в домашних условиях
Людей, столкнувшихся с данным заболеванием, интересует, как вылечить нейродермит навсегда и возможно ли это. Лечение нейродермита должно быть строго индивидуальным и комплексным. Основные направления в лечении — исключение стрессовых ситуаций, нормализация функции органов пищеварения и эндокринной системы, местная терапия.
Иногда, если больной переезжает в местность с сухим жарким климатом, нейродермит проходит сам по себе.
Если диагностика подтвердила наличие нейродермита, в большинстве случаев назначается строгая диета. Из пищевого рациона больных исключают продукты, содержащие пищевые добавки (красители, консерванты, эмульгаторы), а также крепкие мясные бульоны, жареные блюда, пряности, острые, соленые, копченые, консервированные продукты, печень, рыбу, икру, яйца, сыры, кофе, мед, шоколад и цитрусовые.
В рацион рекомендуют включать кисломолочные продукты, каши (овсяные, гречневые, перловые крупы), отварные овощи и мясо.
Тем, кому актуален вопрос, как вылечить нейродермит, важно соблюдение гипоаллергенной диеты с учетом непереносимости пищевых аллергенов.
Поскольку на обострение нейродермита влияют разнообразные факторы внешней среды, включая наиболее распространенные — бытовые аллергены, необходимо свести до минимума контакт с домашней пылью, клещами, содержащимися в ней, черными тараканами и другими бытовыми аллергенами.
Мебельные гарнитуры предпочтительнее обтянутые кожей, матрацы из поролона, следует своевременно менять (не менее одного раза в неделю) постельное белье, не рекомендуется держать в доме животных, необходимо бороться с плесенью, избегать не только активного, но и пассивного курения.
Белье пациента с нейродермитом должно быть изготовлено из натуральных, неокрашенных волокон, необходимо избегать потливости.
Плавание и купание в хлорированной воде запрещается, вода должна быть адекватной температуры в пределах 25-30 °С, нецелесообразно использовать мыло, богатое щелочами.
В некоторых случаях показаны такие средства лечения нейродермита, как физиотерапия: УФО пораженных участков кожи в фазе затухающего обострения, иглорефлексотерапия; лечебная физкультура; санаторно-курортное лечение.
Целесообразны витамины группы В, PP, А. Больным пожилого возраста назначают метилтестостерон. Из физиотерапевтических средств рекомендуются радоновые и сероводородные ванны, облучения ультрафиолетовыми лучами.
Как можно лечить нейродермит в домашних условиях
Лекарственная терапия проводится длительное время и включает препараты от нейродермита, не дающие побочных эффектов.
Кромалиннатрий назначается с учетом клинико-патогенетического течения болезни, т.е. при наличии на ее фоне ринита — ломузол в виде назального спрея (2 % раствор),конъюнктивита -оптикром в виде глазныхкапель (2 % раствор) через 4-6 или 8 ч в зависимости от необходимости,при пищевой аллергии — налкром в виде капсул (100 мг)-4-5 раз по 1 или 2 капсулы в сутки за 15 мин до приема пищи. Кромолин-натрий- самый безопасный препарат, используя который в комплексе с максимальным устранением причин, провоцирующих нейродермит, можно стабилизировать заболевание.
При пищевой аллергии с легкими проявлениями болезни достаточно эффективно средство от нейродермита задитен (кетотифен), обладающее инталоподобным противовоспалительным и антигистаминным действием в виде курса до 3-5 нед. Задитен (кетотифен) принимают в дозе — 1 капсула, или 1 таблетка с одной полоской (1 мг), или 2 мл сиропа. Обладает 50 % биодоступностью, максимальная концентрация в плазме в пределах 2-4 ч, связывание с белками составляет 75 %, выделяется из организма за 21-48 ч. Как антигистаминное средство первого поколения опасен при вождении автомобиля и при выполнении другой работы в результате миелорелаксирующего эффекта.
В связи с этим врачи часто отдают предпочтение антигистаминному средству второго поколения — кларитину — 1 табл. (10 мг) или эбастину (кестину) — 1 табл. (10 мг) один раз в сутки.
Седативные и другие средства для лечения нейродермита
Для лечения диффузного нейродермита назначаются седативные (успокоительные) препараты, проводится психотерапия, а при упорном течении болезни, изнуряющем зуде, при склонности к слиянию очагов поражения и в случаях, когда другие методы лечения низкоэффективны, применяют кортикостероидные гормоны в невысоких и постепенно снижающихся дозах.
Для нормализации деятельности центральной нервной системы назначаются транквилизаторы (седуксен, элениум, либриум и др.), ганглиоблокаторы (наноофин, аминазин, гексоний, гексаметоний и др.).
Проявления нейродермита часто имеют непредсказуемый характер и, несмотря на наличие достаточно гибкой и эффективной терапии с помощью стабилизаторов мембран тучных клеток, антигистаминных средств, обратное развитие отдельных кожных проявлений может задерживаться при тенденции к трансформации в экзематозные проявления. Наличие даже остаточных явлений нейродермита (в виде гиперемии кожи) часто сопровождается сильным зудом кожных покровов.
При механическом почесывании на холинергической основе не только поддерживаются эти изменения, но даже провоцируется появление новых элементов.
Чем лечить нейродермит на теле: эффективные мази и кремы
Попытка избавиться от зуда с помощью специальных общегигиенических лечебных ванн (углекислых, радоновых, слабощелочных), иглорефлексотерапии — часто только временная мера. Поэтому заслуживает внимания местное лечение нейродермита антигистаминными препаратами в виде аэрозолей аллергодипа или гистимета.
Следует отметить, что при аллергическом дерматите с локальными реакциями и локальном зуде, развившимся после соприкосновения с гусеницами или после укуса москитов, мошек, комаров, местное нанесение алпергодила или гистимета снимает зуд и способствует обратному развитию местных реакций в течение двух суток.
С целью снижения сенсибилизации организма применяют такие эффективные антигистаминные препараты, как тавегил, супрастин, димедрол, дипразин.
В качестве вынужденной терапии на альтернативной основе при зудящих высыпаниях рекомендуется периодически использовать для лечения нейродермита местные кортикостероиды в виде мази, крема, лосьона: флуцинар (в 1 г содержится 250 мкг флуоцинолона ацето-нида), целестодерм-В (в 1 г 1 мг бетаметазона валерата), ультра-лан (в 1 г 25 мг флуокортолона моногидрата и 25 мг флуокорто-лона капроата), лоринден (в 1 мл 200 мкг флуметазона пивала-та), гидрокортизон (в 1 г 10 мг гидрокортизона ацетата), элоком (в 1 г 1 мг мометазона фуроата)
Другие мази для лечения нейродермита
Среди глюкокортикоидов стоит отдать предпочтение эффективной мази от нейродермита элоком, которая, как и гидрокортизон, не содержит фтора, однако в отличие от гидрокортизона и других подобных препаратов обладает крайне малой биодоступностью- практически не всасывается, не обладает системными эффектами, применяется один раз в сутки. Однако и данный препарат нецелесообразно использовать беременным женщинам.
После водных процедур сухую кожу необходимо смазывать жирными питательными маслами, предпочтительно оливковым. Также применяют мази от нейродермита с нафталаном, дегтем, серой, ихтиолом, которые обладают кератопластическим эффектом.
На отдельные пораженные очаги накладывают мази с кортикостероидными препаратами («Синалар», 0,5% преднизолоновая мазь, 0,5% гидрокортизоновая мазь; «Локакортен», «Флуценар», «Фторокорт» и др.). Если имеется вторичная инфекция, то применяют анилиновые краски, мазь или крем от нейродермита «Оксикорт», «Геокортон», «Локакортен Н», «Локакортенвиоформ».
В комплексной терапии с ограниченным, а особенно с диффузным нейродермитом используют и другие средства. К примеру, фитопрепараты, обладающие гипосенсибилизирующим, противозудным, противовоспалительным, адаптогенным, спазмолитическим, желчегонным, седативным, общеукрепляющим, антигельминтным действием, нормализующим функции пищеварительного тракта, эндокринной системы, показатели липидного и углеводного обмена.
Как вылечить нейродермит навсегда: фитотерапия и негормональные мази
При лечении нейродермита в домашних условиях наряду с лекарственными препаратами рекомендуется фитотерапия, которая включает травяные сборы, отвары и настои, фитованны. Все это способствует скорейшему выздоровлению и укреплению организма.
- Трава аврана, цветки василька синего, листья ежевики, кора ивы белой, семена льна, листья подорожника, корень стальника – поровну. 20 г измельченного сбора залить 0,5 л кипятка, нагревать в закрытой посуде на кипящей водяной бане 10 мин, настаивать в тепле (термосе) 2 ч, остудить, процедить, хранить в холодильнике в плотно закупоренной посуде. Смоченную прохладным настоем и слегка отжатую марлю накладывают на пораженный участок кожи, держат 5– 15 мин, затем вновь смачивают в прохладном настое и прикладывают к коже. Процедуру повторяют в течение 1–1,5 ч 2–3 раза в течение суток до снятия проявлений обострения нейродермита. Это средство поможет тем, кто ищет, как избавиться от нейродермита на начальных стадиях, не прибегая к медикаментозному лечению.
- Трава герани луговой, трава золототысячника, исландский мох, цветки липы, трава пустырника, трава сушеницы, трава череды – поровну. Готовить и применять, как в предыдущем рецепте.
- Побеги багульника, корневище горца змеиного, цветки календулы, листья малины, листья манжетки, корневище пырея, трава чабреца – поровну. 50 г измельченного в порошок сбора залить 0,5 л воды, варить на кипящей водяной бане до уменьшения в объеме в 2 раза, добавить 50 г сливочного масла, варить еще 15 мин, затем добавить 50 мл глицерина, все смешать и остудить. Применять в виде мази, нанося на пораженные участки кожи вне обострения нейродермита. Такая мазь от нейродермита негормональная, натуральная, безопасная с точки зрения побочных эффектов, а потому ее рекомендуют пациентам с чувствительной кожей.
- Листья белокопытника, трава горца перечного, корневище осоки песчаной, листья кипрея, листья мать-и-мачехи, лепестки цветков розы, трава фиалки трехцветной – поровну. Приготовить мазь и применять ее, как в предыдущем рецепте.
- Настоять 1 столовую ложку свежих корней сельдерея в течение 4 часов в 1,5 стакана кипятка, с закрытой крышкой.
- Одно из эффективных средств, чем лечить нейродермит на теле, это ванны с добавлением отрубей, которые снимают раздражение, зуд, устраняют сухость кожи. 2–3 столовые ложки овсяных, миндальных или рисовых отрубей поместить в марлевый мешочек и положить его в ванну с температурой воды 35–37 °C. Один мешочек можно использовать 2–3 раза. Продолжительность ванны — 10–15 минут. Курс — 10 ванн.
- Добавить в ванну 400 г морской или поваренной соли, 10 г йодида натрия и 25 г бромида калия. Температура воды в ней должна быть 36–38 °C. Продолжительность процедуры — от 5 до 15 минут. Ванны нужно принимать через день. Курс — 10 ванн.
- Травяные ванны с корнями одуванчика; листьев малины, калины, мяты перечной, лопуха, крапивы, грецкого ореха, клубники.
- В эффективном лечении нейродермита поможет следующий растительный сбор: трава трехцветной фиалки, трава донника, корневище с корнями валерианы, трава душицы – по 10,0 г; трава хвоща – 15,0 г; цветки ромашки – 20,0 г; листья крапивы – 25,0 г. Все компоненты сбора смешать. Взять 2 ст. л. (10 г) лекарственного сбора, настоять в 0,5 л кипятка, процедить через 30 мин и принимать по 1/2 стакана 4 раза в день до еды.
- Также при мокнущем нейродермите успешно применяют фитоаппликации с настоем трав этих трав до прекращения мокнутия.
- Еще один полезный совет для устранения или уменьшения чувства зуда: протирают пораженные участки соком подорожника, каланхоэ или жидкостью следующего состава: спирт 40 %-ный – 15,0 мл, яблочный или спиртовой уксус – 15 мл и 100 мл холодной кипяченой воды.
Перед тем как начать лечить нейродермит в домашних условиях с применением трав, нужно проконсультироваться с врачом, поскольку некоторые описанные выше сборы имеют побочные эффекты и индивидуальную непереносимость.
Профилактика нейродермита
Чтобы избежать диагноза нейродермит и не столкнуться с этим заболеванием, требуется индивидуальный подход к проведению профилактических прививок, введению белковых препаратов и некоторых лекарственных средств, способствующих дальнейшей аллергизации больного.
Беременные женщины, а впоследствии и дети, рожденные с заболеванием нейродермитом, не должны употреблять в пищу некоторые продукты. Первое – это настоящее парное коровье молоко, которое принято считать качественным и полезным. Содержащийся в молоке белок – сильный аллерген. Если уж пить коровье молоко, то его следует разводить водой в пропорции 1:2, кипятить и лишь затем готовить на таком молоке каши. Сильный аллерген содержится в яичном белке, его тоже не следует есть будущей матери и родившемуся ребенку, желток при этом такой угрозы не несет. Если женщина сама страдает кожными заболеваниями, она знает диету. Нарушая ее, она подвергает опасности себя. Но, забеременев, она подставляет под удар болезни и своего ребенка.
Для профилактики рецидивов и удлинения ремиссий (улучшений) рекомендуется длительное пребывание больных летом на юге, желательно на Южном берегу Крыма, необходима санация очагов хронической инфекции, исключение лекарственных, бытовых и пищевых аллергенов.
Зная причины возникновения нейродермита, человек сможет избежать лечения этого заболевания, но только если будет соблюдать вышеупомянутые меры профилактики.






 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
