Гипертиреоз у детей и подростков
 Диагноз «гипертиреоз» ставится в том случае, если щитовидная железа вырабатывает сверхвысокое количество тиреоидных гормонов. Чаще всего эта патология диагностируется у девочек-подростков. Основными факторами риска являются аутоиммунные болезни и отягощённый семейный анамнез. Дети, больные гипертиреозом, быстро утомляются, поэтому тяжелые физнагрузки им противопоказаны.
Диагноз «гипертиреоз» ставится в том случае, если щитовидная железа вырабатывает сверхвысокое количество тиреоидных гормонов. Чаще всего эта патология диагностируется у девочек-подростков. Основными факторами риска являются аутоиммунные болезни и отягощённый семейный анамнез. Дети, больные гипертиреозом, быстро утомляются, поэтому тяжелые физнагрузки им противопоказаны.
Гипертиреоз развивается при диффузно-токсическом зобе и в начальной стадии аутоиммунного тиреоидита. При этом сама щитовидная железа может увеличиваться в размерах.
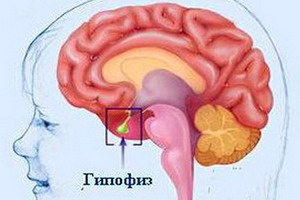
Гипертиреоз у детей и подростков связан с токсическим зобом (болезнь Грейвса). В числе других редких причин гипертиреоза в детском возрасте можно назвать токсический одноузловой зоб (болезнь Пламмера) – доброкачественную опухоль щитовидной железы, вызывающую повышение уровня ее гормонов, раковую опухоль щитовидной железы, острое гнойное воспаление щитовидной железы (тиреоидит). Гипертиреоз, связанный с избыточной секрецией тиротропина, встречается редко и в большинстве случаев обусловлен опухолью гипофиза. У детей, рожденных матерями, страдающими болезнью Грейвса, в период новорожденности возможен гипертиреоз в виде классической болезни Грейвса. Базедова болезнь, или болезнь Грейвса, в детском возрасте встречается очень редко. Чаще отмечается в подростковом возрасте, особенно у девочек.
В развитии болезни существенную роль играют иммунные факторы. У больных часто отмечают увеличение вилочковой железы и лимфатических узлов, увеличение селезенки. В организме больных вырабатывается иммуноглобулин, который связывается с гликопротеином и при этом стимулирует процесс, в норме запускаемый лишь тиротропином. Указанная последовательность приводит к увеличению количества гормонов щитовидной железы. Болезнь Грейвса – единственная форма заболеваний щитовидной железы, причиной которой служат антитела, стимулирующие эндокринные клетки.
Причины возникновения болезни щитовидной железы гипертиреоз
Заболевания щитовидной железы у детей чаще всего обусловлены наследственной предрасположенностью, но бывают случаи, когда они являются приобретенными. Болеют старшие школьники, но могут заболеть и совсем маленькие дети. Спровоцировать гиперсекрецию гормонов способны многие факторы. На первом месте стоят психоэмоциональный стресс (например, неблагоприятная обстановка в семье), а также перенесенные инфекционные заболевания. Очень часто болезни щитовидной железы проявляются в переходном возрасте, когда происходит перестройка всего организма.
По причине возникновения гипертиреоз делят на следующие виды:
- первичный гипертиреоз – развивается при патологии щитовидной железы;
- вторичный гипертиреоз – вызванный патологией гипофиза;
- третичный гипертиреоз – вызванный патологией гипоталамуса.
Первичную форму гипертиреоза подразделяют на несколько стадий:
- субклиническая – уровень свободного Т 4 в норме, уровень тиреотропного гормона понижен, течение бессимптомное;
- манифестная – уровень свободного Т 4 повышен, уровень тиреотропного гормона значительно снижен, наблюдается характерная симптоматика;
- осложненная – появляются осложнения: мерцательная аритмия, сердечная или надпочечниковая недостаточность, дистрофия паренхиматозных органов, психоз, выраженный дефицитом массы.
Осложнения гипертиреоза щитовидной железы: тиреотоксический криз, остеопороз, почечнокаменная болезнь, острая почечная недостаточность, инфаркт сердечной мышцы, инсульт, конъюнктивит, кератит, слепота.
Факторы риска, являющиеся причинами гипертиреоза:
- диффузный токсический зоб – 80 % всех случаев гипертиреоза;
- передозировка тиреоидных гормонов при лечении гипотиреоза и зоба;
- воспаление щитовидной железы;
- аденома щитовидной железы;
- опухоли гипофиза;
- тератомы яичников;
- наследственность;
- частые стрессы;
- нервно-психические расстройства;
- интоксикации.
Признаки гипертиреоза щитовидной железы у детей
Возраст примерно 5 % больных гипертиреозом не превышает 15 лет; пик частоты приходится на подростковый период. Болезнь Грейвса может начаться в возрасте от 6 недель до 2 лет, причем девочки заболевают в 5 раз чаще, чем мальчики. Течение и симптомы гипертиреоза весьма разнообразны, но в целом процесс протекает не столь молниеносно, как бывает у многих взрослых. Признаки заболевания развиваются постепенно. Диагноз обычно ставят через 6-12 месяцев после начала болезни. Самым ранним проявлением у детей может быть эмоциональная неустойчивость, сопровождающаяся повышенной двигательной активностью. Дети становятся возбудимыми, раздражительными, плаксивыми; снижается школьная успеваемость. Также симптомом гипертиреоза щитовидной железы является дрожание пальцев при вытянутых руках. Волчий аппетит не сопровождается прибавкой массы тела или ребенок даже худеет.
Как видно на фото, при гипертиреозе щитовидная железа увеличена:
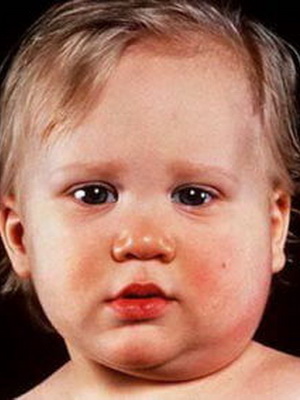
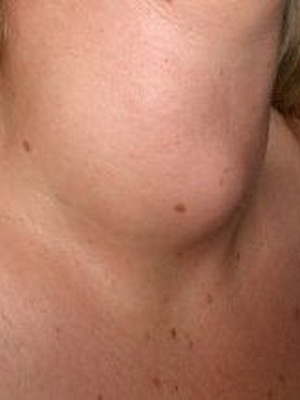
Классической триадой признаков при базедовой болезни является пучеглазие, тахикардия и зоб. Обнаруживаются также три глазных симптома: Грефе – отставание верхнего века при взгляде вниз, Мебиуса – потеря способности фиксировать взгляд на близком расстоянии, Штельвага – кажущееся увеличение глазной щели за счет сморщивания верхнего века. Кожа гладкая, влажная от пота, наблюдается покраснение. Нередко признаками гипертиреоза являются слабость мышц, иногда она настолько сильная, что приводит к падениям, спотыканиям. Сердцебиение, одышка не только неприятны для больного, но и угрожают жизни. Дети с гипертиреозом обычно высокие, окостенение скелета опережает хронологический возраст, но половое развитие не нарушено. Тиреотоксическим кризом называют такую форму болезни, которая проявляется значительным подъемом температуры тела, сердцебиением и двигательным беспокойством. Токсикоз может быстро прогрессировать до бреда, комы и летального исхода. Еще один вариант течения – «замаскированный» гипертиреоз: для него характ
ерны чрезвычайное равнодушие, апатия и истощение организма. Возможно сочетание обоих вариантов, однако подобные проявления в детском возрасте встречаются редко.
Характерными симптомами тиреотоксикоза при гипертиреозе у детей являются: повышенная возбудимость, нарушение сна, быстрая утомляемость, повышенная потливость, ощущение жара, тахикардия, мерцательная аритмия, артериальная гипертензия, дрожание рук, похудание.
Посмотрите на фото – характерным симптомом гипертиреоза у детей являются широко раскрытые, «выпученные» глаза (экзофтальм):
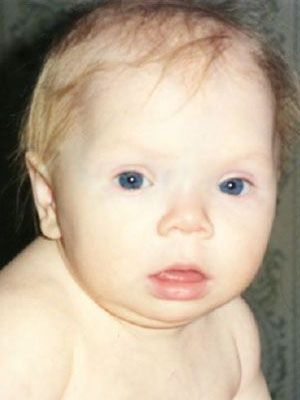

В некоторых случаях гипертиреоз протекает при нормальных размерах щитовидной железы, отмечается только очаг уплотнения (узловой зоб), который удается выявить при обследовании. Обычно это наблюдается при токсической аденоме щитовидной железы.
Дети с болезнью гипертиреоз раздражаются по каждому пустяку. У них увеличено число сердечных сокращений, могут быть жалобы на боли в области сердца, при физической нагрузке – на одышку и излишнюю потливость.
Ребенок начинает резко худеть, так как усиливаются все виды обмена веществ, а главным образом — обмен белков. Также признаком гипертиреоза щитовидной железы являются желудочно-кишечные расстройства, боли в животе, вздутие живота, могут быть поносы. Ладошки обычно мокрые, наблюдается дрожание пальцев рук. Заболевание развивается достаточно длительно. В дальнейшем поражается сердечно-сосудистая система, страдают почки и печень, нарушается половое созревание. При дальнейшем увеличении щитовидной железы развивается пучеглазие.
Во время лабораторных исследований при заболевании гипертиреоз щитовидной железы уровни Т4 и Т3 в крови обычно повышены. У некоторых больных повышена концентрация только Т3 при нормальном содержании Т4; подобную ситуацию называют Т3-токсикозом. У большинства больных детей обнаруживаются также антитела к тиреоидной ткани. У очень маленьких детей с болезнью Грейвса возможно ускоренное окостенение скелета.
Далее вы узнаете, как определить заболевание гипертиреоз у ребенка методами современной диагностики.
Как определить гипертиреоз: диагностика заболевания
 Иногда у больных тиреоидитом, возникают признаки гипертиреоза. Поэтому болезнь Грейвса следует отличать от тиреоидита на основании соответствующих лабораторных исследований. При гипертиреозе отмечается повышенное кровяное давление, а уровень тиреоидного гормона в крови нормальный. У больных с нечувствительностью к тиреоидному гормону развивается зоб, и уровень Т4 и Т3 повышен. Нормальная или даже повышенная концентрация гликопротеина служит надежным диагностическим критерием.
Иногда у больных тиреоидитом, возникают признаки гипертиреоза. Поэтому болезнь Грейвса следует отличать от тиреоидита на основании соответствующих лабораторных исследований. При гипертиреозе отмечается повышенное кровяное давление, а уровень тиреоидного гормона в крови нормальный. У больных с нечувствительностью к тиреоидному гормону развивается зоб, и уровень Т4 и Т3 повышен. Нормальная или даже повышенная концентрация гликопротеина служит надежным диагностическим критерием.
- Диагноз болезни Грейвса не вызывает сомнений в случае повышения уровня Т4 и Т3 в сыворотке крови и увеличения поглощения Т3 ионообменными смолами. Уровень ТТГ сыворотки низкий.
- Тест связывания Т3 ионообменными смолами используют для определения способности белков-носителей сыворотки крови больного связывать гормоны щитовидной железы.
- Индекс свободного Т4 можно вычислить при известных уровне общего Т4 и проценте меченого Т3, связанного со смолой.
- Радиоизотопное сканирование выявляет увеличение щитовидной железы с равномерным распределением изотопа.
- Содержание сывороточного холестерина понижено, уровни сахара крови и щелочной фосфатазы повышены.
К какому специалисту обращаться? Лечением гипертиреоза занимается врач-эндокринолог.
Какую диагностику должен провести врач?
Общий осмотр больного:
- пальпация щитовидной железы;
- офтальмологический осмотр;
- осмотр кожи, волос, ногтей;
- измерение температуры тела.
Лабораторная диагностика:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- определение в крови уровня ТТГ;
- определение в крови уровня свободного Т 3 и свободного Т 4;
- липидограмма.
Инструментальная диагностика гипертиреоза :
- ультразвуковое исследование щитовидной железы;
- электрокардиография;
- компьютерная томография щитовидной железы;
- изотопная сцинтиграфия – введение в организм радиоизотопов и наблюдение их распада;
- пункционная биопсия и определение антител к тканям щитовидной железы.
Клинические проявления гипертиреоза
 Основные клинические проявления гипертиреоза – это повышение основного обмена и уменьшение массы тела, несмотря на хороший аппетит и достаточный прием пищи; потливость и непереносимость жары (повышено теплообразование).
Основные клинические проявления гипертиреоза – это повышение основного обмена и уменьшение массы тела, несмотря на хороший аппетит и достаточный прием пищи; потливость и непереносимость жары (повышено теплообразование).
Воздействие на ЦНС. Эмоциональная лабильность, раздражительность, бессонница, нервозность, утомляемость, мелкоразмашистый тремор. Сердечно-сосудистая система: увеличение ЧСС, часто возникает синусовая тахикардия (120 в 1 мин и более), тенденция к повышению систолического АД и к снижению диастолического АД (большое пульсовое давление), нередко встречают аритмии (например, фибрилляция предсердий, экстрасистолы). Нарушения функции ЖКТ: запоры или диарея.
Офтальмопатия. Мукоидная и клеточная инфильтрация глазодвигательных мышц вызывает выпячивание глаза – экзофтальм. Отмечают конъюнктивит, слезотечение, двоение в глазах.
Изменения кожи и волос. Кожа теплая и влажная вследствие вазодилатации периферических сосудов и повышенного потоотделения. Характерны тонкие, шелковистые волосы.
Тиреотоксический криз – внезапное обострение признаков и симптомов тиреотоксикоза.
Тиреотоксический криз провоцируют интеркуррентные заболевания, травмы, операции или роды. Наблюдают выраженную лихорадку, тахикардию и возбуждение с переходом в ступор, кому и сосудистый коллапс. Летальность составляет 50–75 %.
При выявлении симптомов гипертиреоза лечение назначается незамедлительно.
Диагноз «врожденный гипертиреоз» у новорожденных
 Гипертиреоз, диагностированный у новорожденных, обычно проходит в течение нескольких лет. У таких детей в крови циркулируют иммуноглобулины, способствующие выработке гликопротеина, а в истории болезни их матерей – активная или недавно бывшая активной болезнь Грейвса или реже – тиреоидит. Гипертиреоз связан с переходом через плаценту иммуноглобулина. Высокая его концентрация в крови матери во время беременности предсказывает тиреотоксикоз у новорожденного. В отличие от болезни Грейвса в любом другом возрасте гипертиреоз одинаково часто бывает у мальчиков и девочек. Начинается болезнь с момента рождения, но может возникнуть и через несколько недель. Многие дети рождаются недоношенными, у большинства щитовидная железа увеличена. Ребенок очень беспокоен, возбужден и активен, лицо выглядит испуганным. Глаза широко открыты, кажутся выпученными. Возможно резкое учащение пульса и дыхания, температура тела повышена. В тяжелых случаях эти признаки прогрессируют; несмотря на повышенный аппетит, масса тела снижается, нарастает увеличение печени, и появляется желтуха. Часто развивается сердечная недостаточность. Обычно эти явления исчезают через 6-12 недель, но если немедленно не начать лечение, ребенок может умереть. Уровень Т4 в крови значительно повышен. Нередко отмечается ускоренное окостенение скелета, выбухание переднего родничка, заращение черепных швов, особенно у детей со стойкими признаками гипертиреоза. Возможна задержка психического развития.
Гипертиреоз, диагностированный у новорожденных, обычно проходит в течение нескольких лет. У таких детей в крови циркулируют иммуноглобулины, способствующие выработке гликопротеина, а в истории болезни их матерей – активная или недавно бывшая активной болезнь Грейвса или реже – тиреоидит. Гипертиреоз связан с переходом через плаценту иммуноглобулина. Высокая его концентрация в крови матери во время беременности предсказывает тиреотоксикоз у новорожденного. В отличие от болезни Грейвса в любом другом возрасте гипертиреоз одинаково часто бывает у мальчиков и девочек. Начинается болезнь с момента рождения, но может возникнуть и через несколько недель. Многие дети рождаются недоношенными, у большинства щитовидная железа увеличена. Ребенок очень беспокоен, возбужден и активен, лицо выглядит испуганным. Глаза широко открыты, кажутся выпученными. Возможно резкое учащение пульса и дыхания, температура тела повышена. В тяжелых случаях эти признаки прогрессируют; несмотря на повышенный аппетит, масса тела снижается, нарастает увеличение печени, и появляется желтуха. Часто развивается сердечная недостаточность. Обычно эти явления исчезают через 6-12 недель, но если немедленно не начать лечение, ребенок может умереть. Уровень Т4 в крови значительно повышен. Нередко отмечается ускоренное окостенение скелета, выбухание переднего родничка, заращение черепных швов, особенно у детей со стойкими признаками гипертиреоза. Возможна задержка психического развития.
При выявлении симптомов гипертиреоза щитовидной железы у новорожденных лечение состоит в назначении пропилтиоуроцила. При тяжелом тиреотоксикозе показано внутривенное введение обзидана и большого количества жидкостей. Обзидан, принимаемый беременной женщиной с целью лечения тиреотоксикоза, проникает через плацентарный барьер и может вызвать у новорожденного нарушение дыхания. Мерказолил легче пропилтиоурацила проникает в грудное молоко. Его нельзя использовать для лечения беременных и кормящих женщин, так как отмечены случаи наличия дефектов покровов черепа у новорожденных детей.
Ниже описано, как лечить гипертиреоз у детей и подростков.
Как лечить гипертиреоз щитовидной железы у детей
 Чтобы лечить гипертиреоз щитовидной железы как можно эффективнее, в качестве антитиреоидных препаратов рекомендованы пропилтиоуроцил и мерказолилс. Эти вещества тормозят превращение Т4 в Т3, а также замедляют выработку антитиреоидных антител. Побочное действие при лечении этими препаратами наблюдается с равной частотой (1–5%). Начальная доза пропилтиоуроцила для лечения гипертиреоза щитовидной железы составляет 100–150 мг 3 раза в день (для детей старше 10 лет), мерказолила – 10–15 мг 3 раза в день. В дальнейшем эту дозу увеличивают или уменьшают по показаниям. Для маленьких детей начальная доза должна быть ниже. Передозировка может привести к гипотиреозам. Эффект от лечения начинает ощущаться через 2–3 недели. Затем дозу снижают до минимально необходимой для поддержания ребенка. Обязательно проводят лабораторный контроль крови. Уровни Т4 и Т3 в крови должны поддерживаться на нормальном уровне. Повышение уровня гликопротеина за предел 60 мкЕД/мл свидетельствует о передозировке препарата и приведет к увеличению зоба. Медикаментозное лечение продолжают в течение 6 лет и больше. В случае повторного возникновения признаков заболевания лечение можно возобновить. Возраст старше 13 лет, мужской пол, маленький зоб и умеренное повышение Т3 ассоциируются с более ранним выздоровлением. Токсическое действие применяемых препаратов выражается в появлении сыпи, головных болей, недомогания, повышении температуры тела, воспалении суставов, приводящем к затруднению движений и возникновению болезненности при движении. Эти реакции могут исчезнуть даже при продолжении приема препарата. При тяжелом тиреотоксикозе дополнительно назначают β-адреноблокаторы, которые вызывают сужение сосудов, расслабление гладких мышц бронхов, например обзидан, который не влияет на функцию щитовидной железы.
Чтобы лечить гипертиреоз щитовидной железы как можно эффективнее, в качестве антитиреоидных препаратов рекомендованы пропилтиоуроцил и мерказолилс. Эти вещества тормозят превращение Т4 в Т3, а также замедляют выработку антитиреоидных антител. Побочное действие при лечении этими препаратами наблюдается с равной частотой (1–5%). Начальная доза пропилтиоуроцила для лечения гипертиреоза щитовидной железы составляет 100–150 мг 3 раза в день (для детей старше 10 лет), мерказолила – 10–15 мг 3 раза в день. В дальнейшем эту дозу увеличивают или уменьшают по показаниям. Для маленьких детей начальная доза должна быть ниже. Передозировка может привести к гипотиреозам. Эффект от лечения начинает ощущаться через 2–3 недели. Затем дозу снижают до минимально необходимой для поддержания ребенка. Обязательно проводят лабораторный контроль крови. Уровни Т4 и Т3 в крови должны поддерживаться на нормальном уровне. Повышение уровня гликопротеина за предел 60 мкЕД/мл свидетельствует о передозировке препарата и приведет к увеличению зоба. Медикаментозное лечение продолжают в течение 6 лет и больше. В случае повторного возникновения признаков заболевания лечение можно возобновить. Возраст старше 13 лет, мужской пол, маленький зоб и умеренное повышение Т3 ассоциируются с более ранним выздоровлением. Токсическое действие применяемых препаратов выражается в появлении сыпи, головных болей, недомогания, повышении температуры тела, воспалении суставов, приводящем к затруднению движений и возникновению болезненности при движении. Эти реакции могут исчезнуть даже при продолжении приема препарата. При тяжелом тиреотоксикозе дополнительно назначают β-адреноблокаторы, которые вызывают сужение сосудов, расслабление гладких мышц бронхов, например обзидан, который не влияет на функцию щитовидной железы.
Операция показана в тех случаях, когда медикаментозное лечение не приводит к полному выздоровлению: производят хирургическое удаление части щитовидной железы – субтотальную тиреоидэктомию. Основными послеоперационными осложнениями могут быть снижение уровня гормонов щитовидной железы и паралич головных связок, когда больной теряет способность говорить, но они бывают редко.
Медикаментозное лечение гипертиреоза для нормализации функции щитовидной железы подбирается только после обследования. Существует множество современных методов определения гормона щитовидной железы в крови. Наиболее достоверным является иммуноферментный анализ крови, который определяет уровень в крови тиреотропного гормона, тироксина и трийодтиронина.
После проведения необходимых анализов врач-эндокринолог взвешивает ребенка, определяет процентное содержание жира и подкожно-жировой клетчатки в его организме, соответствует ли рост, вес возрасту; оценивает нервно-психическое развитие с помощью специальных тестов, а также определяет состояние иммунной системы. Ультразвуковое исследование щитовидной железы позволяет точно определить ее размер и оценить структуру ткани.
Ребенок с заболеваниями щитовидной железы и гипертиреозом должен находиться на длительном лечении, постоянно наблюдаться у эндокринолога. Для подавления образования гормонов щитовидной железы назначают мерказолил, пропилтиоурацил. При учащении пульса и повышенном артериальном давлении — β-адреноблокаторы. В тяжелых случаях применяют глюкокортикостероиды.
Как ещё лечится гипертиреоз у детей
 При гипертиреозе организм и так тратит много калорий, поэтому при данном заболевании высокая физическая активность противопоказана. Для поддержания формы можно заниматься йогой, пилатесом, плаванием. Рекомендуется отдых в дневные часы. Сон – не менее 8 часов в сутки.
При гипертиреозе организм и так тратит много калорий, поэтому при данном заболевании высокая физическая активность противопоказана. Для поддержания формы можно заниматься йогой, пилатесом, плаванием. Рекомендуется отдых в дневные часы. Сон – не менее 8 часов в сутки.
Обычно такие дети освобождаются от физкультуры. Ребенок должен избегать нервного напряжения, стрессовых ситуаций. Но проведение лечебной физкультуры после нормализации уровня гормонов в крови, наоборот, благоприятно сказывается на организме больного ребенка.
Лечебная гимнастика может состоять из любых упражнений для рук и ног после предварительной разминки.
Сначала следует заниматься без утяжелителей и гантелей, в дальнейшем возможно использование специального оборудования. Благоприятное действие оказывают ходьба, занятия в бассейне и на кардиотренажере.
Необходимо также создать ребенку полноценные условия для отдыха. Ночной сон должен быть не меньше 8 часов, комнату вечером следует проветривать. Лучше всего, если вы будете каждый день перед сном совершать с ребенком недолгие прогулки.
Питание должно быть сбалансированным и полноценным. Растущему организму необходимы белки, жиры и углеводы. Назначается также рациональная витаминотерапия.
Дети с заболеваниями щитовидной железы не должны находиться на палящем солнце, это может привести к обострению. Оперативное лечение назначается лишь в крайних случаях и по необходимости. Обычно после операции наступает полное выздоровление.
Методы лечения гипертиреоза: медикаментозные препараты
 Для медикаментозного лечения гипертиреоза применяют антитиреоидные препараты (угнетают выработку гормонов щитовидной железы), бета-адреноблокаторы (устраняют тахикардию, нормализуют АД), седативные средства и транквилизаторы (см. Бессонница).
Для медикаментозного лечения гипертиреоза применяют антитиреоидные препараты (угнетают выработку гормонов щитовидной железы), бета-адреноблокаторы (устраняют тахикардию, нормализуют АД), седативные средства и транквилизаторы (см. Бессонница).
Антитиреоидные препараты: Пропилтиоурацил (Пропицил), Тиамазол (Мерказолил, Метизол, Тирозол).
Бета-адреноблокаторы: Атенолол (Бетакард), Бетаксолол (Бетак, Локрен), Бисопролол (Конкор), Метопролол (Вазокардин, Корвитол, Эгилок), Небиволол (Небилет), Талинолол (Корданум).
Хирургические операции, лечение радиоактивным йодом применяется при отсутствии стойкого эффекта от антитиреоидных препаратов или их непереносимости. Медикаментозные методы лечения гипертиреоза предпочтительнее, поскольку болезнь имеет тенденцию к спонтанной ремиссии через 1–2 года у взрослых и 3–6 месяцев у детей.
Пероральное назначение радиоактивного йода (131I) безопасно и дешево. Однократная доза изотопа (131I) вызывает снижение функции и размеров щитовидной железы через 6–12 недель. Приблизительно у 75 % больных с болезнью Грейвса удается достичь эутиреоидного состояния при помощи одной дозы; при сохранении гипертиреоза спустя 12 недель вводят вторую дозу. При необходимости назначают дополнительные дозы. Уровень излечения приближается к 100 %.
В этом случае отпадает необходимость хирургической операции, а риск ракового перерождения незначителен. Тем не менее у него есть ряд противопоказаний.
Он может вызывать хромосомные нарушения у детей (в случае назначения беременным).
При назначении детям и подросткам он может повысить частоту хромосомных мутаций в половых клетках. Однако, по данным американских ученых, риск развития генетических нарушений считается небольшим (сравним с эффектами от бариевой клизмы или внутривенной урографии).
Поскольку эффект от лечения возникает не сразу, иногда рекомендуют одновременно проводить лечение антитиреоидными препаратами, особенно при тяжелых формах тиреотоксикоза.
Антитиреоидные препараты эффективны в 50 % случаев, особенно при начальных формах тиреотоксикоза и малых размерах зоба.
Пропилтиоурацил и метимазол (метилтиоурацил и мерказолил) ингибируют окисление йода, тем самым снижая синтез тиреоидных гормонов. Пропилтиоурацил также уменьшает превращение Т4 в Т3.
К антитиреоидным препаратам также относят перхлорат калия, блокирующий проникновение йода в щитовидную железу.
Йод в больших дозах подавляет секрецию тиреоидных гормонов путем ингибирования протеолиза. Однако этот эффект непродолжителен: через 10–14 дней восстанавливается исходный уровень секреции тиреоидных гормонов. Адренергические проявления гипертиреоза (например, потливость, тахикардию, тремор) уменьшают, применяя адреноблокатор пропранолол (анаприлин, обзидан, индерал).
В комплексном лечении диффузного токсического зоба используют и кортикостероиды, компенсирующие относительную надпочечниковую недостаточность, воздействующие на метаболизм тиреоидных гормонов и оказывающие иммунодепрессивное действие.
Следующий раздел статьи посвящен тому, как можно вылечить гипертиреоз при помощи хирургического вмешательства.
Как можно вылечить гипертиреоз при помощи операции
 Для лечения гипертиреоза у детей хирургическим методом проводится двухсторонняя субтотальная резекция щитовидной железы (тиреоидэктомия).
Для лечения гипертиреоза у детей хирургическим методом проводится двухсторонняя субтотальная резекция щитовидной железы (тиреоидэктомия).
Показаниями к операции при болезни болезнь щитовидной железы гипертиреоз является безуспешность медикаментозной терапии (не достигнута ремиссия в течение 1 года лечения у взрослого или 3 месяцев у ребенка), а также в случае, если больной не согласен принимать лекарства или у него аллергическая реакция на антитиреоидные препараты.
Лечение радиоактивным йодом противопоказано женщинам детородного возраста в связи с возможным тератогенным или канцерогенным эффектом радиоактивного йода.
Операции показаны, в частности из-за онкологической настороженности, больным с узловым или диффузным токсическим зобом, а также в случае диффузного токсического зоба, не излеченного антитиреоидными препаратами в течение 4–6 месяцев. Что касается злокачественных новообразований щитовидной железы, то их частота со времени чернобыльской катастрофы значительно возросла: опухоли обнаруживают у 8–10 % больных, перенесших операцию на щитовидной железе.
Цель операции – удаление адекватного количества ткани железы, в результате которого тиреотоксикоз будет подавлен без возникновения гипотиреоза. Обычно сохраняют 10–20 г железы. Частота послеоперационного гипотиреоза может достигать 40 %.
По поводу того, можно ли вылечить гипертиреоз, у медиков прогнозы самые благоприятные. Но во время терапии важно не забывать про правильное питание.
Питание при гипертиреозе щитовидной железы
 Поскольку при гипертиреозе возрастает уровень обмена веществ, то необходимо повысить суточную калорийность питания на 20–25 %. Общая калорийность суточного рациона должна быть равна приблизительно 3000‑ 3200 ккал. Питание должно быть дробным – 5–6 раз в день.
Поскольку при гипертиреозе возрастает уровень обмена веществ, то необходимо повысить суточную калорийность питания на 20–25 %. Общая калорийность суточного рациона должна быть равна приблизительно 3000‑ 3200 ккал. Питание должно быть дробным – 5–6 раз в день.
Больной гипертиреозом испытывает нехватку белка и кальция. Восполнить этот дефицит помогут нежирное мясо и птица, а также молочные продукты.
Необходимо исключить из рациона продукты, повышающие возбудимость нервной системы: крепкий кофе и чай, колу, шоколад, наваристые бульоны из мяса, рыбы, грибов, специи, алкоголь.
Не стоит употреблять морскую рыбу, морепродукты и морскую капусту из-за высокого содержания в них йода.
Также лучше не употреблять при гипертиреозе продукты питания, которые повышают секреторную активность пищеварительных желез: капусту, редьку, редис, абрикосы, виноград, сливы, щавель, чеснок, лук, жирные сорта мяса и рыбы, различные консервы и соления, сало, маргарин, пшено, перловку, квас, газированные напитки.
Основной способ лечения и профилактики нарушений щитовидной железы, вызванных нехваткой йода – это включение в рацион питания продуктов, богатых йодом. А самый дешевый способ профилактики и лечения йододефицитных состояний – это употребление в пищу йодированной соли. Кроме того, йод входит в состав многих поливитаминных препаратов с добавками микроэлементов.
Зная, как лечится гипертиреоз, обязательно включайте в рацион продукты, богатые йодом:
Морские водоросли. Наиболее высокое содержание йода в морской капусте – ламинарии.
 Ламинария – бурая водоросль, повсеместно встречается вдоль побережья северных морей и на Дальнем Востоке. Из морской глубины тянутся к свету длинные слоевища ламинарии, иногда они достигают в длину до 20 метров. С древних времен народы, населявшие эти места, использовали ее как пищевой продукт и как эффективное средство для профилактики и лечения многих заболеваний. Ламинария необычайно богата йодом, который связан с органическими соединениями, поэтому легко усваивается организмом и предотвращает нарушение функций щитовидной железы.
Ламинария – бурая водоросль, повсеместно встречается вдоль побережья северных морей и на Дальнем Востоке. Из морской глубины тянутся к свету длинные слоевища ламинарии, иногда они достигают в длину до 20 метров. С древних времен народы, населявшие эти места, использовали ее как пищевой продукт и как эффективное средство для профилактики и лечения многих заболеваний. Ламинария необычайно богата йодом, который связан с органическими соединениями, поэтому легко усваивается организмом и предотвращает нарушение функций щитовидной железы.
Морская капуста поступает в продажу в виде консервов, замороженной, а также в сушеном виде. Если консервированная морская капуста уже готова к употреблению, то сушеную капусту надо промыть, замочить на 10–12 часов в холодной воде (7–8 л воды на 1 кг капусты), после этого еще раз хорошо промыть. Мороженую капусту оттаивают в холодной воде, а затем промывают.
Варить капусту надо так: залить холодной водой, довести до кипения и держать на слабом огне 15–20 минут. После этого отвар слить, капусту залить теплой водой и после закипания варить еще 15–20 минут. Вновь слить отвар, добавить теплую воду и варить третий раз, после чего отвар снова слить. При такой трехкратной варке значительно улучшаются вкус, запах и цвет морской капусты.
Рыба – сельдь, камбала, треска, палтус, морской окунь, тунец, лосось. В морской рыбе содержится около 70 мкг йода, а в печени трески – до 800 мкг %. Употребление всего лишь 180 г трески покроет суточную потребность организма в йоде. Очень много йода в рыбьем жире, поэтому родители, которые вводят в рацион своих детей рыбий жир, не только оберегают их от рахита, но и от дефицита йода.
В пресноводной рыбе количество йода обычно не превышает 5–8 мг на 100 г сырого веса.
Морепродукты – гребешки, крабы, креветки, кальмары, мидии, устрицы.
Многие полагают, что если в пище содержится достаточное количество рыбы, морепродуктов и т. п., то дополнительный прием йода не нужен. Это не так. Если вы не живете в приморских областях и дары моря – не основной и постоянный продукт вашего меню, то вы не застрахованы от недостаточного поступления йода в организм.
Зерновые культуры, молоко, яйца, масло, говядина.
 Овощи, выращенные на богатых йодом почвах (баклажаны, репчатый и зеленый лук, чеснок, салат-латук, щавель, спаржа, шпинат, редис, свекла, картофель, морковь, томаты).
Овощи, выращенные на богатых йодом почвах (баклажаны, репчатый и зеленый лук, чеснок, салат-латук, щавель, спаржа, шпинат, редис, свекла, картофель, морковь, томаты).
Усвоение йода ухудшается при употреблении в пищу овощей из семейства крестоцветных (кочанной, цветной, брюссельской капусты, репы, хрена, рапса), кукурузы, батата (сладкого картофеля), фасоли, сои, арахиса. Эти продукты содержат вещества, препятствующие выработке гормонов щитовидной железы, что приводит к формированию зоба. Однако, по данным некоторых исследователей, отрицательный эффект бывает только в том случае, когда продукты составляют наибольшую долю в повседневном рационе.
Некоторые фрукты и ягоды – апельсины, лимоны, бананы, дыня, виноград, ананасы, клубника, яблоки, хурма.
Считается, что много йода в плодах фейхоа, особенно выращенных на берегу моря, и в перепонках грецких орехов, однако данное мнение оспаривается некоторыми специалистами.
Шампиньоны (рекомендуемая дневная норма йода содержится в 1,5 кг этих грибов).
Различные йодированные продукты всегда можно найти в магазине: соль, хлебобулочные изделия, плавленый сыр и др. Кроме того, недавно появились и бульонные кубики, содержащие йодированную соль. Одна тарелка супа, приготовленного на основе этого кубика, восполняет дневную норму потребности организма в йоде.





 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи














 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
