Злокачественные опухоли полости носа и околоносовых пазух
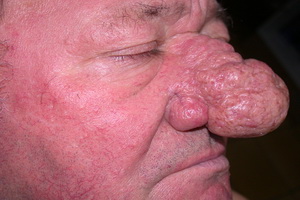 Процент злокачественных опухолей носа в общей картине мировой онкологии не так велик. Этим раковым заболеваниям подвержены около 1 % от всех онкобольных. Злокачественные опухоли носа и околоносовых пазух развиваются в равных долях у представителей обоих полов, преимущественно, у лиц после 50 лет. Согласно статистике, чаще всего от данного недуга страдают азиатские жители.
Процент злокачественных опухолей носа в общей картине мировой онкологии не так велик. Этим раковым заболеваниям подвержены около 1 % от всех онкобольных. Злокачественные опухоли носа и околоносовых пазух развиваются в равных долях у представителей обоих полов, преимущественно, у лиц после 50 лет. Согласно статистике, чаще всего от данного недуга страдают азиатские жители.
Злокачественные опухоли носа и придаточных пазух: симптомы и лечение
Большинство злокачественных опухолей полости носа и придаточных пазух составляют раковые опухоли — аденокарциномы, плоскоклеточные раки, цилиндроклеточные раки, базалиомы; немного реже бывают саркомы — хондросаркомы, лимфоэпителиомы, фибросаркомы, остеосаркомы, полиморфноклеточная саркома и др., а также такие опухоли, как меланома, ретикулосаркомы, плазмоцитомы и т. д.
Симптомы злокачественных опухолей полости носа зависят, особенно в начальных стадиях, от локализации опухоли, ее гистологического строения, особенностей ее роста. Такие опухоли затрудняют носовое дыхание, приводят к нарушению обоняния, приводя к спонтанным носовым кровотечениям. Затем при распаде опухоли и ее изъязвлении с учащением носовых кровотечений возникает зловонный запах из носа. Распространение опухоли из полости носа обычно идет по направлению к носоглотке, верхнечелюстной пазухе, в клетки решетчатого лабиринта, глазницу и крылонёбную ямку с возникновением соответствующих симптомов.
Симптомы злокачественных опухолей полости носа отличаются многообразием, нередко они связаны с распространением опухоли за пределы первичного очага. Метастазирование опухолей данной локализации происходит в регионарные лимфатические узлы заглоточного и окологлоточного пространства, а также в глубокие шейные лимфатические узлы довольно редко и поздно, уже когда опухоль вышла за пределы пазухи. Больные погибают раньше от кровотечений или от прорастания опухоли в полость черепа, чем появятся проявления метастазирования.
Онкобольным показано противоопухолевое комбинированное лечение передних клеток решетчатого лабиринта. Проводится предоперационная лучевая терапия с применением телегамма-терапии. Спустя 2—3 недели после окончания облучения больному проводится радикальное иссечение опухоли с учетом принципов абластики. Поскольку такие операции сопровождаются повышенной кровоточивостью, перед этим питающие сосуды перевязывают (чаще наружную сонную артерию). В послеоперационную полость на несколько часов вводят радиоактивный препарат. Затем при необходимости показана и послеоперационная лучевая терапия дистанционным методом.
На поздних стадиях опухолевого процесса, когда опухоль выходит за границы пазухи и ее удаление в пределах здоровых тканей невозможно, показана лучевая терапия в качестве единственного противоопухолевого способа лечения. Для улучшения условий облучения производится обескровливание тканей, и в первую очередь опухоли, при помощи перевязки и перерезки питающих сосудов, в первую очередь сонных артерий. Часто рационально использованная лучевая терапия приводит к хорошему терапевтическому эффекту даже на поздних стадиях болезни. Но прогноз при злокачественных опухолях придаточных пазух неблагоприятный.





 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
