Дифтерия у детей: формы и клинические рекомендации
 Дифтерия, кодирующаяся в МКБ-10 как А36, считается преимущественно детской инфекцией, которой в наши дни медики могут противопоставить самые современные профилактические мероприятия. Согласно статистике Госсанэпиднадзора, в России количество заболевших составляет не более 500 человек в год, что в масштабах страны является совсем незначительным показателем.
Дифтерия, кодирующаяся в МКБ-10 как А36, считается преимущественно детской инфекцией, которой в наши дни медики могут противопоставить самые современные профилактические мероприятия. Согласно статистике Госсанэпиднадзора, в России количество заболевших составляет не более 500 человек в год, что в масштабах страны является совсем незначительным показателем.
Упоминания об этой инфекции встречаются в трудах Гиппократа, Гомера, Галена. Врачи I – II вв. н. э. описывали дифтерию у детей «смертельную язву глотки», «удушающую болезнь», «петлю удавленника». В XIX в. французский ученый P. Bretonneau назвал данную инфекцию «дифтерит» (гр. diphtherion – пленка); A. Trousseau предложил термин «дифтерия», сохранившийся до наших дней.
Возбудителя дифтерии открыл T. Klebs в 1883 г. Выделил культуру в чистом виде F. Leffler в 1884 г. В 1888 г. Roux и Jersen извлекли экзотоксин дифтерийного возбудителя, а в 1894 г. Behring приготовил антитоксическую противодифтерийную сыворотку (АПДС).
На этой странице вы узнаете о симптомах, лечении и профилактике дифтерии у детей.
Пути передачи дифтерии
Дифтерия представляет собой острое инфекционное заболевание, которое характеризуется выраженной интоксикацией, образованием фибринозного налета в виде пленок в местах проникновения инфекционного агента.
Возбудитель дифтерии представляет собой прямые или слегка изогнутые палочки, которые вырабатывают сильный яд (токсин). Дифтерийные бактерии устойчивы во внешней среде: в дифтерийной пленке, капельках слюны, на игрушках, дверных ручках, в воде сохраняются до 15 дней, в молоке выживают до 6-20 дней, на предметах остаются жизнеспособными без снижения болезнетворных свойств до 6 месяцев. При кипячении гибнут в течение 1 мин, в 10 %-ном растворе перекиси водорода – через 3 мин, чувствительны к действию дезинфицирующих средств, многих антибиотиков.
Источником инфекции является больной человек. Возбудитель передается воздушно-капельным путем при близком общении с ним через выдыхаемый воздух, капельки слюны.
Возможен контактно-бытовой путь передачи (через игрушки, книги, белье, посуду); в редких случаях – пищевой (через зараженные продукты, особенно молоко, сметану).
Наибольшее число заболеваний регистрируется в осенне-зимний период. Дифтерии подвержены все возрастные группы – от детей самого раннего возраста до взрослых. Иммунитет после перенесенной дифтерии нестойкий, поэтому возможно повторное заражение.
Входными воротами являются слизистые оболочки зева, носа, реже гортани, трахеи, глаз, половых органов и поврежденные участки кожи. В месте внедрения происходит размножение возбудителя, развиваются воспалительные изменения.
Дифтерийный яд быстро всасывается, попадая в кровь. Ведущая роль в развитии заболевания отводится токсину – яду, выделяемому дифтерийной палочкой, все изменения в организме обусловлены его местным и общим действием.
До введения активной иммунизации против дифтерии болели преимущественно дети до 14 лет, реже – старшего возраста.
Дифтерии подвержены дети, не привитые от данной инфекции и часто болеющие, у которых низкий исходный уровень иммунной защиты. Часто заражение происходит в условиях скученности, в процессе коллективной игры, когда дети тесно контактируют друг с другом.
При широком охвате детей активной иммунизацией увеличилась заболеваемость среди взрослого населения. Во время последней эпидемии дифтерии в нашей стране заболеваемость регистрировалась во всех возрастных группах (дети раннего возраста, дошкольники, школьники, подростки и взрослые). Причины возникновения эпидемии: низкий уровень охвата прививками детей, особенно первых лет жизни; поздние сроки начала иммунизации; увеличение интервалов между ревакцинациями; нестойкий грунд-иммунитет за счет широкого применения АДС-М анатоксина; низкий уровень привитости взрослого населения; отсутствие настороженности врачей всех специальностей в отношении дифтерии.
Периодичность: до введения массовой активной иммунизации отмечались периодические повышения заболеваемости (через 5 – 8 лет). В настоящее время они отсутствуют.
Иммунитет после перенесенной детской дифтерии нестойкий.
Летальность составляет 3,8 % (среди детей раннего возраста – до 20 %).
Далее описана клиника дифтерии у детей и даны рекомендации по лечению заболевания.
Клиника инфекционной дифтерии у детей
Инкубационный (скрытый) период при дифтерии длится от 2 до 10 дней. В зависимости от расположения процесса различают дифтерию зева, носа, дыхательных путей, глаза, уха, половых органов и кожи. В отдельных случаях имеет место одновременное поражение двух, реже трех органов – комбинированная дифтерия. Каждая из возможных форм различается по тяжести проявления.
Важно помнить, что начало болезни всегда острое. На фоне полного здоровья, без предшествующих признаков недомогания повышается температура до 38,5 °С, ребенок становится вялым, апатичным, не хочет играть, отказывается от пищи, начинает капризничать. Возможна однократная или частая рвота. Появляются сильная головная боль, боли в мышцах, суставах. При осмотре ротовой полости больного определяются выраженная краснота и грязно-серый налет в зеве или на небных миндалинах. Важно отметить, что ребенок никогда не пожалуется на боли в горле, так как токсин, выделяемый возбудителем дифтерии, обладает выраженным обезболивающим действием. Чаще пленчатый налет отмечается в области корня языка, по бокам от него. Пленки плохо отделяются при попытке их удалить.
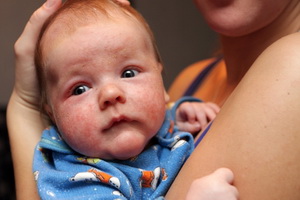
Очень важным признаком дифтерии является отек подкожной клетчатки шеи, причем он распространяется с молниеносной быстротой: буквально за считанные часы спускается ниже ключиц.
Как видно на фото, при симптомах дифтерии шея ребенка в течение 2-3 часов может напоминать внешне шею пожилого, страдающего ожирением человека:
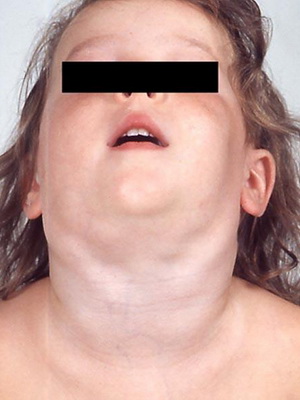
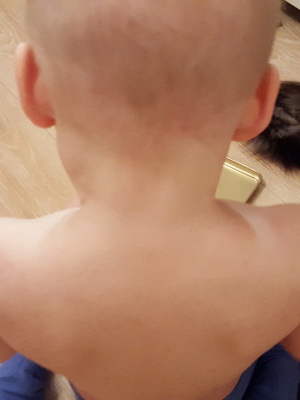
Параллельно с этим ухудшается общее состояние ребенка, он становится совершенно безразличным ко всему происходящему. В тяжелых случаях возможно развитие бредового состояния.
Следует отметить, что у ослабленных, часто болеющих детей дифтерия протекает в более тяжелой форме: температура тела достигает 40 °С, появляются боли в горле, тошнота, рвота, выраженный, быстро прогрессирующий отек шеи и горла.
Существует форма дифтерийного поражения, при котором пленчатый налет распространяется в трахею и нижележащие дыхательные пути. Самостоятельно при осмотре горла ребенка вы в этом случае можете увидеть лишь красноту. Обращает внимание трудность дыхания при выполнении ребенком простых физических нагрузок. После игры он начинает задыхаться, взгляд испуганный, лицо бледное, рот открыт шумная одышка, напоминающая свист или храп, активное участие в дыхании грудной клетки с западением межреберий. Это не что иное, как начавшийся стеноз гортани, который при отсутствии лечения может привести к удушью и гибели малыша. Основной причиной стеноза (сужения) является закрытие просвета горла плотными плёнками, которые полностью препятствуют прохождению воздуха; а в легкие.
Наиболее редкой формой является дифтерия кожи, при которой пленчатый налет появляется на коже (чаще в области половых органов).
Признаки дифтерии у детей (с фото)
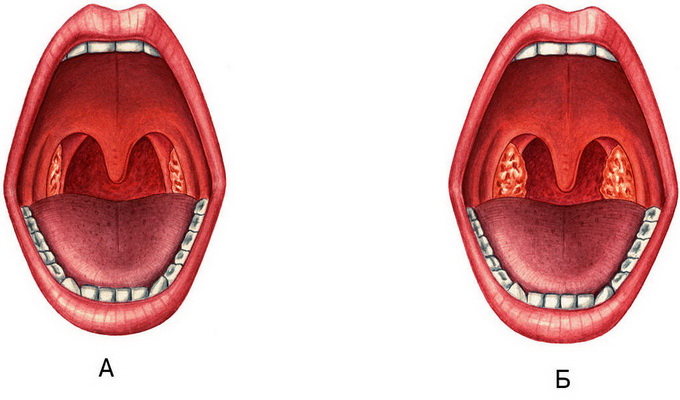
 1. Специфическое для дифтерии фибринозное воспаление клинически проявляется образованием пленки серовато-белого цвета (слоновой кости), возвышающейся над пораженной поверхностью. Пленка имеет довольно четкие границы, как бы «наползает» на неизмененные слизистые оболочки (участки кожи), может повторять форму нёбных миндалин, не только выстилая вогнутые их части, но и покрывая выступающие. Она прочно спаяна с подлежащими тканями (при дифтеритическом воспалении), снимается с трудом, оставляя кровоточащую поверхность (симптом «кровавой росы»). Между предметными стеклами не растирается, тонет в воде.
1. Специфическое для дифтерии фибринозное воспаление клинически проявляется образованием пленки серовато-белого цвета (слоновой кости), возвышающейся над пораженной поверхностью. Пленка имеет довольно четкие границы, как бы «наползает» на неизмененные слизистые оболочки (участки кожи), может повторять форму нёбных миндалин, не только выстилая вогнутые их части, но и покрывая выступающие. Она прочно спаяна с подлежащими тканями (при дифтеритическом воспалении), снимается с трудом, оставляя кровоточащую поверхность (симптом «кровавой росы»). Между предметными стеклами не растирается, тонет в воде.
2. Классические признаки дифтерии у детей в месте входных ворот возбудителя выражены незначительно: боль в области местного процесса слабая или умеренная, гиперемия окружающих тканей неяркая, в ротоглотке – застойного характера. Регионарные лимфатические узлы увеличенные в размерах, уплотненные, малоболезненные; спонтанные боли отсутствуют.
3. Лихорадка соответствует тяжести дифтерии, однако нормализация температуры тела отмечается раньше, чем ликвидация местных изменений.
4. Интоксикация соответствует выраженности местного процесса: чем больше фибринозная пленка, тем сильнее признаки интоксикации. Интоксикация при дифтерии проявляется вялостью, подавленностью, адинамией, бледностью кожи.
5. Динамичность детской инфекции дифтерия: без введения антитоксической противодифтерийной сыворотки налет в первые дни болезни быстро увеличивается в размерах и утолщается. При введении АПДС наблюдается положительная динамика – снижение интоксикации, быстрое уменьшение и исчезновение налетов. При токсических формах, особенно при позднем введении АПДС, может происходить увеличение налета и отека в первые 1 – 2 суток после начала специфической терапии.
Посмотрите фото, на которых показаны признаки дифтерии у детей:
Классификация детского инфекционного заболевания дифтерия
По типу:
1. Типичные.
2. Атипичные:
- катаральная;
- бактерионосительство.
По локализации:
1. Дифтерия частой локализации:
- зева (ротоглотки);
- гортани;
- носа.
2. Дифтерия редкой локализации:
- глаза;
- наружных половых органов;
- кожи;
- уха;
- внутренних органов.
По распространенности:
- Локализованная.
- Распространенная.
По сочетанности:
- Изолированная.
- Комбинированная.
По последовательности поражения:
- Первичная.
- Вторичная.
По токсичности:
- Нетоксическая.
- Токсическая.
По тяжести:
- Легкая форма.
- Среднетяжелая форма.
- Тяжелая форма.
По течению (по характеру):
- Гладкое.
- Негладкое:
- с осложнениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Дифтерия зева
Классификация дифтерии ротоглотки.
По типу:
- Типичные.
- Атипичные:
- катаральная;
- бактерионосительство.
По распространенности:
1. Локализованные формы дифтерии у детей:
- островчатая;
- тонзиллярная (пленчатая).
2. Распространенные.
По токсичности:
- Нетоксические.
- Токсические:
- субтоксическая;
- токсическая I степени;
- токсическая II степени;
- токсическая III степени;
- гипертоксическая геморрагическая;
- гипертоксическая молниеносная.
Дифтерия зева у детей: причины и симптомы
 Дифтерия ротоглотки (зева) у детей – наиболее часто встречающаяся форма (99 % случаев) как до введения активной иммунизации, так и в последующие годы.
Дифтерия ротоглотки (зева) у детей – наиболее часто встречающаяся форма (99 % случаев) как до введения активной иммунизации, так и в последующие годы.
Клиническая картина. Типичная форма дифтерии ротоглотки. В зависимости от распространенности фибринозных налетов, выраженности лихорадки и интоксикации различают локализованную (легкую), распространенную (среднетяжелую) и токсическую (тяжелую) формы дифтерии ротоглотки.
Локализованная форма дифтерии ротоглотки характеризуется наличием фибринозных налетов, расположенных на нёбных миндалинах и не распространяющихся за их пределы (см. цв. вклейку, рис. 1). В зависимости от размеров фибринозного налета различают островчатую форму (налеты расположены в виде островков между лакунами) и пленчатую форму (налеты полностью покрывают нёбные миндалины).
Островчатая форма сопровождается незначительной интоксикацией (вялость, слабость, нерезкая головная боль). Температура тела нормальная или повышена до 37,5 °C, возможна боль в горле.
В ротоглотке слабая или умеренная гиперемия, незначительное увеличение размеров нёбных миндалин. Появляются налеты в виде точек, островков, полосок, не сливающихся между собой. В первые сутки налеты нежные, в виде «сеточки» или «паутинки», неплотные, легко снимаются. К концу первых суток налеты уплотняются, возвышаются над слизистой оболочкой, с трудом снимаются шпателем, кровоточат. Налеты располагаются преимущественно на внутренней поверхности нёбных миндалин. Тонзиллярные лимфатические узлы умеренно увеличены в размерах, практически безболезненные. При использовании в лечении АПДС налеты исчезают через 1 – 2 сут; продолжительность заболевания составляет 5 – 6 дней.
Пленчатая (тонзиллярная) форма характеризуется выраженной интоксикацией и повышением температуры тела до 37,6 – 38,0 °C. Также симптомом дифтерии у детей является боль в горле, усиливающаяся при глотании. Гиперемия в ротоглотке имеет застойный характер. На поверхности нёбных миндалин в 1 – 2-е сутки (после нежных, рыхлых налетов) возникают типичные плотные, гладкие, возвышающиеся налеты. Они покрывают значительную часть нёбных миндалин или всю их поверхность. Симметричность в расположении налетов отсутствует. Тонзиллярные лимфатические узлы увеличены в размерах до 1,5 – 2 см, при пальпации малоболезненные. При введении АПДС выраженность симптомов интоксикации уменьшается уже через сутки, миндалины очищаются от налетов через 2 – 3 сут; длительность заболевания составляет 7 – 9 сут.
Распространенная форма дифтерии ротоглотки характеризуется распространением фибринозных налетов за пределы нёбных миндалин – на дужки, мягкое и твердое нёбо, заднюю стенку глотки, язычок, слизистые оболочки полости рта.
 Температура тела повышается до 39 °C и более. Отмечаются вялость, адинамичность, бледность кожи, головная боль. Тонзиллярные лимфатические узлы умеренно увеличены в размерах (до 2 – 2,5 см), слегка болезненны при пальпации. Отек в ротоглотке и на шее отсутствует. При своевременном лечении АПДС налеты исчезают через 5 – 6 сут. У больных, не получавших специфической терапии, налеты сохраняются в течение более длительного срока – до 10 – 14 сут, возможно ухудшение состояния и переход заболевания в токсическую форму.
Температура тела повышается до 39 °C и более. Отмечаются вялость, адинамичность, бледность кожи, головная боль. Тонзиллярные лимфатические узлы умеренно увеличены в размерах (до 2 – 2,5 см), слегка болезненны при пальпации. Отек в ротоглотке и на шее отсутствует. При своевременном лечении АПДС налеты исчезают через 5 – 6 сут. У больных, не получавших специфической терапии, налеты сохраняются в течение более длительного срока – до 10 – 14 сут, возможно ухудшение состояния и переход заболевания в токсическую форму.
Токсическая форма дифтерии ротоглотки характеризуется выраженным синдромом интоксикации, распространенными фибринозными налетами, сладковато-приторным запахом изо рта, наличием отека зева и подкожной клетчатки шеи, развитием специфических осложнений со стороны сердечно-сосудистой, нервной и мочевыделительной систем.
Различают субтоксическую, токсическую I, II, III степени, гипертоксическую, геморрагическую и гипертоксическую молниеносную формы токсической дифтерии ротоглотки.
Характерно острое или острейшее начало болезни с повышением температуры тела до 39 – 40 °C. Выражен синдром интоксикации, периоды возбуждения сменяются прогрессирующей адинамией. Отмечаются бледность кожи, анорексия, вялость, озноб, головная боль, повторная рвота, боли в животе. Дети жалуются на боль при глотании (чаще умеренную, иногда сильную).
При осмотре ротоглотки выявляют яркую (темно-красного цвета) гиперемию слизистых оболочек и отёк нёбных миндалин, дужек, мягкого нёба, язычка. Отек носит диффузный характер, не имеет четких границ и локальных выбуханий, быстро нарастает, просвет зева резко сужается, язычок оттесняется кзади, иногда кпереди – «указующий перст».
Налеты вначале имеют вид нежной, тонкой, паутинообразной сетки, иногда – желеобразной массы. Уже к концу 1-х или на 2-е сутки налеты уплотняются, утолщаются, становятся складчатыми, повторяя рельеф нёбных миндалин, распространяются на нёбные дужки, мягкое нёбо, язычок, в тяжелых случаях – на твердое нёбо. Гиперемия в ротоглотке на 2 – 3-и сутки заболевания приобретает цианотичный оттенок, отек достигает максимума. Выраженный отек и фибринозные налеты приводят к нарушению дыхания, которое становится затрудненным, шумным, храпящим (фарингеальный стеноз, или стеноз глотки). Голос становится невнятным, с носовым оттенком. Появляется специфический, сладковато-приторный запах изо рта. С первых дней заболевания наблюдается значительное увеличение размеров, уплотнение и болезненность регионарных лимфатических узлов без изменения цвета кожи (лимфоузлы пальпируются в отечной подкожной клетчатке, как «камешки в подушке»).
Важнейшим признаком токсической дифтерии ротоглотки является отек подкожной клетчатки шеи, появляющийся в конце 1-х или на 2 – 3-и сутки болезни.
Отечные ткани желеобразной консистенции, безболезненные, без изменения цвета кожи; надавливание не оставляет ямок. Отек распространяется от регионарных лимфатических узлов к периферии, иногда не только сверху вниз, но и кзади – на лопаточную, затылочную области и вверх – на лицо. В зависимости от распространенности отека выделяют:
- субтоксическую форму – отек в ротоглотке и в области регионарных лимфатических узлов;
- токсическую I степени – отек до середины шеи;
- токсическую II степени – отек, спускающийся до ключиц;
- токсическую III степени – отек, спускающийся ниже ключиц.
Наиболее тяжелой формой токсической дифтерии ротоглотки является гипертоксическая, которая протекает в виде геморрагической или молниеносной.
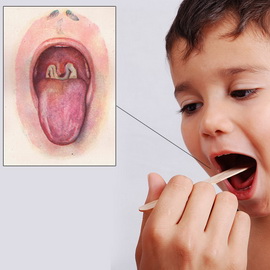 Гипертоксическая геморрагическая форма клинически проявляется такими же симптомами, что и токсическая дифтерия зева II – III степени. Однако в первые дни болезни присоединяются геморрагические явления, обусловленные развитием синдрома диссеминированного внутрисосудистого свертывания. Фибринозные налеты пропитываются кровью, приобретают грязно-черный цвет. Появляются кровоизлияния в кожу: сначала в местах инъекций, затем – самопроизвольные. Характерны обильные кровотечения из носа, возможны рвота с кровью и гематурия (моча цвета «мясных помоев»). Заболевание часто заканчивается смертью на 4 – 7-е сутки болезни от быстро прогрессирующей сердечно-сосудистой недостаточности.
Гипертоксическая геморрагическая форма клинически проявляется такими же симптомами, что и токсическая дифтерия зева II – III степени. Однако в первые дни болезни присоединяются геморрагические явления, обусловленные развитием синдрома диссеминированного внутрисосудистого свертывания. Фибринозные налеты пропитываются кровью, приобретают грязно-черный цвет. Появляются кровоизлияния в кожу: сначала в местах инъекций, затем – самопроизвольные. Характерны обильные кровотечения из носа, возможны рвота с кровью и гематурия (моча цвета «мясных помоев»). Заболевание часто заканчивается смертью на 4 – 7-е сутки болезни от быстро прогрессирующей сердечно-сосудистой недостаточности.
Гипертоксическая молниеносная форма дифтерии характеризуется внезапным началом, выраженной интоксикацией уже с первых часов болезни. Температура тела повышается до 40 – 41 °C, появляются многократная рвота и судороги, сознание спутано, прогрессивно нарастает сердечно-сосудистая недостаточность. В ротоглотке выраженный отек, однако налеты не успевают сформироваться такими плотными, как при токсической дифтерии III степени. Отек подкожной клетчатки шеи быстро распространяется и может спускаться ниже ключицы. Общее состояние ребенка крайне тяжелое. Кожа бледная, конечности холодные, с цианотичным оттенком, пульс нитевидный, гипотензия, олигурия. Смерть наступает в 1 – 2-е сутки заболевания при нарастающих явлениях инфекционно-токсического шока.
Дифтерия зева имеет несколько атипичных форм.
Катаральная форма характеризуется незначительным увеличением размеров и гиперемией нёбных миндалин; типичный признак дифтерии – фибринозный налет – отсутствует.
Бактерионосительство коринебактерий подразделяют на:
- транзиторное (однократное обнаружение возбудителя);
- кратковременное (в течение 2 нед.);
- носительство средней продолжительности (1 мес.);
- затяжное (от 1 до 6 мес.);
- хроническое (более 6 мес.).
Продолжительное носительство коринебактерий выявляют у детей с патологией ЛОР-органов (хронические тонзиллиты, аденоидиты, синуситы, отиты). Носительство формируется при неполноценности антимикробного иммунитета, но сохранении антитоксического иммунитета, на фоне изменения биоценоза слизистых оболочек ротоглотки и носа.
По тяжести дифтерию ротоглотки подразделяют на легкие, среднетяжелые и тяжелые формы.
- Легкие формы – преимущественно локализованные;
- Среднетяжелые – преимущественно распространенные;
- Тяжелые – как правило, токсические.
Течение токсической дифтерии зависит от сроков начала специфического и патогенетического лечения. При своевременном введении АПДС и проведении рациональной патогенетической терапии симптомы интоксикации постепенно исчезают. Однако в течение первых суток лечения налеты в зеве и отек в области шеи могут даже несколько увеличиваться. Через 3 сут с момента начала терапии налеты набухают, становятся рыхлыми, отторгаются либо «подтаивают» с краев. Налеты и отек подкожной клетчатки шеи исчезают к 6 – 8-м суткам болезни. После отторжения налетов на нёбных миндалинах остаются поверхностные некрозы. При отсутствии специфической терапии (или позднем введении АПДС) налеты могут сохраняться 2 – 3 нед., распространяться в носоглотку и гортань – развиваются комбинированные формы дифтерии.
Токсические формы дифтерии, как правило, сопровождаются развитием специфических осложнений (ИТШ, нефроз, миокардит, полинейропатии), характер и тяжесть которых определяют исход болезни.
Дифтерия гортани у детей (дифтерийный круп)
 При расположении процесса в дыхательных путях возникает дифтерийный круп – поражение, сопровождающееся хриплым или сиплым голосом, грубым лающим кашлем и затрудненным дыханием.
При расположении процесса в дыхательных путях возникает дифтерийный круп – поражение, сопровождающееся хриплым или сиплым голосом, грубым лающим кашлем и затрудненным дыханием.
В зависимости от распространения процесса различают:
- дифтерийный круп локализованный (дифтерия гортани);
- круп распространенный, который подразделяется на дифтерию гортани и трахеи и дифтерию гортани, трахеи и бронхов – ларинготрахеобронхит.
Дифтерия гортани к детей начинается с умеренного повышения температуры тела до 38 °C, появления грубого лающего кашля и осиплости голоса. Дальнейшее течение характеризуется неуклонным усилением этих симптомов и постепенным переходом во вторую стадию – стенотическую, для которой типично сужение (стеноз) дыхательных путей; дыхание становится затрудненным, шумным, появляются втяжения межреберных промежутков, подключичных впадин, напряжение дыхательной мускулатуры. Голос в этом периоде стойко сиплый, кашель постепенно становится беззвучным. В конце стадии отмечается дыхательная недостаточность. Наступает переходный период в стадию асфиксии (удушья). При этом помимо шумного дыхания с удлиненным вдохом, глубокого втяжения податливых (мышечных) мест грудной клетки, появляются сильное беспокойство, чувство страха, потливость головы, посинение губ и носогубного треугольника, выпадение пульса (нет чувства удара) на вдохе. Если в этот момент не оказать ребенку помощь, то наступает стадия удушья: дыхание частое, поверхно
стное, неритмичное. Оно становится менее шумным, ребенок как бы успокаивается.
Состояние крайне тяжелое. Кожа бледно-серая, появляется посинение не только губ, но и кончиков носа, пальцев рук и ног. Конечности холодные. Зрачки расширены. Пульс частый, едва прощупывается, артериальное давление падает. Сознание отсутствует, временами появляются судороги. Непроизвольное отхождение кала и мочи. Наступает смерть от удушья.
Дифтерия носа у детей: причины и признаки
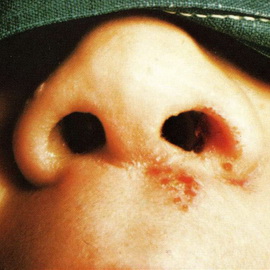 При дифтерии носа у детей воспалительный процесс локализуется на слизистой оболочке носа. Чаще дифтерия носа наблюдается у детей раннего возраста. Заболевание начинается постепенно, температура тела нормальная или незначительно повышена. Появляются выделения из носа, чаще из одной ноздри. Ведущим признаком является затруднение носового дыхания и сосания (у детей грудного возраста), появление жидких, а затем гнойных и даже кровянистых выделений из носа. При осмотре на носовой перегородке можно обнаружить пленки, язвочки, корочки, белесоватый пленчатый налет, плотно спаянный со слизистой оболочкой, набухание и покраснение слизистой. Пленчатые налеты могут распространяться, возможно появление отека носа и распространение процесса в глотку.
При дифтерии носа у детей воспалительный процесс локализуется на слизистой оболочке носа. Чаще дифтерия носа наблюдается у детей раннего возраста. Заболевание начинается постепенно, температура тела нормальная или незначительно повышена. Появляются выделения из носа, чаще из одной ноздри. Ведущим признаком является затруднение носового дыхания и сосания (у детей грудного возраста), появление жидких, а затем гнойных и даже кровянистых выделений из носа. При осмотре на носовой перегородке можно обнаружить пленки, язвочки, корочки, белесоватый пленчатый налет, плотно спаянный со слизистой оболочкой, набухание и покраснение слизистой. Пленчатые налеты могут распространяться, возможно появление отека носа и распространение процесса в глотку.
Типичная дифтерия носа (первичная локализация) начинается постепенно. Температура тела остается нормальной или умеренно повышается. Ведущим признаком при поражении носа является затруднение носового дыхания и сосания (у детей грудного возраста), появление серозных, а затем серозно-сукровичных выделений из носа, чаще из одной ноздри. Через 3 – 4 сут в процесс вовлекается слизистая оболочка другой половины носа. При риноскопии выявляются набухание и гиперемия слизистой оболочки; на носовой перегородке можно обнаружить пленки, язвочки, корочки (пленчатая форма). Пленчатые налеты могут распространяться на раковины и дно носа, в придаточные пазухи и гортань (распространенная форма). Возможно появление отека носа, подкожной клетчатки в области придаточных пазух (токсическая форма).
Тяжесть клинических проявлений дифтерии носа при вторичной локализации зависит от места первичной локализации и характера патологического процесса. В случаях первичного поражения ротоглотки, гортани с последующим переходом дифтерийного процесса на слизистую оболочку носа наблюдается ухудшение общего состояния больных.
Атипичные формы (катаральная и катарально-язвенная) очень трудны для диагностики. Возникают чаще у детей старшего возраста, характеризуются затяжным течением, длительным выделением токсигенных штаммов коринебактерий. Клинически проявляются преимущественным поражением одной половины носа, выделениями серозного характера (при катаральной форме) и серозно-сукровичного (при катарально-язвенной форме). На коже преддверия носа и верхней губы возникают мацерация, трещины, корочки.
Детская инфекционная болезнь дифтерия глаза
Классификация детской инфекционной болезни дифтерия глаза проводится по нескольким критериям.
По типу:
1. Типичные:
- крупозная;
- дифтеритическая.
2. Атипичные – катаральная.
По последовательности поражения детское инфекционное заболевание дифтерия глаза может быть:
- Первичным.
- Вторичным.
По сочетанности дифтерия бывает:
- Изолированная.
- Комбинированная.
Дифтерия глаза характеризуется, как правило, односторонним поражением. Возможно первичное поражение (изолированная форма) – при непосредственном попадании возбудителя в глаз, и вторичное – при распространении патологического процесса из ротоглотки, носа, гортани (комбинированная форма).
Типичные формы. При крупозной форме наблюдаются незначительная интоксикация, субфебрильная температура тела. Заболевание может начинаться с поражения одного глаза, через 3 – 4 сут. В процесс вовлекается второй глаз. Кожа век гиперемированная, отечная (более выражен отек верхнего века). Конъюнктива резко отечная, светобоязнь отсутствует, роговица в процесс не вовлекается, зрение сохраняется в полном объеме. На конъюнктиве образуются фибринозные налеты, которые легко снимаются; из глаза отмечается серозно-кровянистое отделяемое. При своевременном введении АПДС отек быстро ликвидируется, через 3 – 5 сут исчезают пленки.
Дифтеритическая форма протекает более тяжело, характеризуется умеренно выраженными симптомами интоксикации, повышением температуры тела до 38 – 39 °C. Фибринозные налеты не только располагаются на конъюнктиве век, но и переходят на глазное яблоко. Налеты плотные, с трудом отделяются, оставляют после снятия кровоточащую поверхность. На глазном яблоке наблюдаются прикорнеальная инъекция сосудов, выраженная отечность соединительной оболочки глазного яблока (хемоз), отмечается сужение зрачков. Кожа век отечная, цвета спелой сливы.
При токсической форме отек век может распространяться на периорбитальную область и щеки. Возможно ограниченное или диффузное помутнение роговицы (3 – 4-е сутки), поверхность может эрозироваться; отделяемое из глаз становится серозно-кровянистым, в последующем – гнойным. После отторжения пленок на конъюнктиве остаются рубцы. Рубцовые изменения краев век приводят к косметическим дефектам (глаза не полностью прикрываются веками). Часто нарушается зрение, вплоть до полной потери при развитии панофтальмита. При своевременном введении АПДС, рациональном местном лечении выздоровление наступает к концу 2 – 3-й недели; зрение не нарушается.
Атипичная форма. Катаральная форма заболевания характеризуется отечностью и гиперемией конъюнктив; фибринозные пленки отсутствуют.
Дифтерия наружных половых органов
 Встречается очень редко, чаще возникает у детей раннего возраста как вторичный процесс при дифтерии зева, гортани или носа (комбинированные формы). Типичными признаками являются отек тканей, гиперемия с цианотичным оттенком, фибринозные налеты на клиторе и половых губах (у девочек), крайней плоти (у мальчиков).
Встречается очень редко, чаще возникает у детей раннего возраста как вторичный процесс при дифтерии зева, гортани или носа (комбинированные формы). Типичными признаками являются отек тканей, гиперемия с цианотичным оттенком, фибринозные налеты на клиторе и половых губах (у девочек), крайней плоти (у мальчиков).
При типичной форме налеты снимаются с трудом, наблюдаются кровоточивость подлежащих тканей, увеличение размеров и умеренная болезненность регионарных лимфатических узлов.
Локализованная форма характеризуется ограниченным поражением малых половых губ, клитора, крайней плоти.
При распространенной форме воспалительный процесс переходит на большие половые губы, слизистую оболочку влагалища, кожу промежности и области вокруг ануса.
У ребенка, больного дифтерией, токсические формы сопровождаются отеком подкожной клетчатки:
- при токсической дифтерии I степени отмечается отек подкожной клетчатки промежности;
- при токсической дифтерии II степени отек переходит на бедра;
- при токсической дифтерии III степени отек распространяется на живот. При токсических формах дифтерии наружных половых органов возможно развитие специфических осложнений, свойственных токсической дифтерии ротоглотки. При своевременном введении АПДС через 5 – 7 дней исчезают симптомы интоксикации и местные изменения.
При атипичных формах наблюдаются катарально-язвенные изменения на наружных половых органах.
Дифтерия кожи встречается чаще у детей первого года жизни. Поражения кожи дифтеритического характера возникают у новорожденных в области пупочной ранки, местах опрелостей; у детей старшего возраста – в местах дерматита, ссадин, раневых и ожоговых поверхностей.
Классификация дифтерии кожи
 Классификация дифтерии кожи проводится по следующим критериям.
Классификация дифтерии кожи проводится по следующим критериям.
По типу:
1. Типичные.
2. Атипичные:
- пустулезная;
- импетигенозная.
По последовательности поражения:
- Первичная.
- Вторичная.
По токсичности:
1. Нетоксические.
2. Токсические:
- токсическая I степени (отек диаметром 2,5 – 3 см);
- токсическая II степени (отек диаметром 3 – 4 см);
- токсическая III степени (отек диаметром более 4 см).
По сочетанности:
- Изолированная.
- Комбинированная.
Типичные формы. При пленчатой форме поражение кожи сопровождается умеренной интоксикацией, повышением температуры тела до 38 °C, незначительным нарушением общего состояния. При нетоксической форме дифтерии кожи налеты имеют фибринозный характер, беловато-серого цвета, плотно спаяны с подлежащими тканями, отделяются с трудом. Вокруг налетов отмечается умеренная гиперемия кожи; характерно увеличение размеров регионарных лимфатических узлов.
При токсической форме дифтерии кожи интоксикация более выражена, температура тела выше, налеты обширные с отеком подкожной клетчатки. Возможно возникновение типичных специфических осложнений.
Если ребенок заболел дифтерией в атипичной форме, у него проявляются полиморфные поражения кожи (пустулезного, импетигенозного характера и др.). Кровянистые корочки с плотным инфильтрированным основанием чаще локализуются вокруг носа, рта, половой щели, ануса. Поражение кожи, как правило, имеет вторичный характер, сохраняется в течение нескольких недель и даже месяцев (без введения АПДС). Исключительно редкими формами болезни являются дифтерия уха и дифтерия внутренних органов (пищевода, желудка, легких).
Лабораторная диагностика дифтерии
 Ведущим методом лабораторной диагностики дифтерии является бактериологический. Забор материала проводится с места локализации дифтерийного процесса, из носа и зева (границы пораженных и здоровых тканей с использованием шпателя, не касаясь языка). Материал с миндалин и носа забирают раздельными стерильными ватными сухими тампонами, натощак (или спустя 2 ч после еды), и доставляют в лабораторию не позднее 3 ч после взятия. Для выделения коринебактерий дифтерии используют кровяные теллуритовые среды. Предварительные результаты бактериологического исследования (по росту подозрительных колоний) можно получить через 24 ч. Окончательный ответ с указанием токсигенности и определением биовара (gravis, mitis, intremedius) выделенных коринебактерий получают только через 48 – 72 ч.
Ведущим методом лабораторной диагностики дифтерии является бактериологический. Забор материала проводится с места локализации дифтерийного процесса, из носа и зева (границы пораженных и здоровых тканей с использованием шпателя, не касаясь языка). Материал с миндалин и носа забирают раздельными стерильными ватными сухими тампонами, натощак (или спустя 2 ч после еды), и доставляют в лабораторию не позднее 3 ч после взятия. Для выделения коринебактерий дифтерии используют кровяные теллуритовые среды. Предварительные результаты бактериологического исследования (по росту подозрительных колоний) можно получить через 24 ч. Окончательный ответ с указанием токсигенности и определением биовара (gravis, mitis, intremedius) выделенных коринебактерий получают только через 48 – 72 ч.
Для предварительной диагностики используют бактериоскопический метод, позволяющий выявить микроорганизмы, подозрительные на коринебактерии. Для ранней этиологической диагностики дифтерии используют реакцию латекс-агглютинации (экспресс-метод), позволяющую обнаружить дифтерийный токсин в сыворотке крови больного в течение 1 – 2 ч.
Серологическая диагностика дифтерии основана на выявлении специфических антитоксических антител. Используют следующие реакции: пассивной гемагглютинации, непрямой гемагглютинации и нейтрализации. Обязательным условием является определение специфических антител в динамике болезни в парных сыворотках, взятых с интервалом в 10 – 14 сут. Диагностическое значение имеет нарастание титра специфических антител в 4 раза и более.
Метод иммуноферментного анализа применяют для количественного и качественного определения антибактериальных и антитоксических иммуноглобулинов.
В клиническом анализе крови: лейкоцитоз, нейтрофилез, повышенная СОЭ (выраженность гематологических изменений коррелирует с тяжестью болезни).
Дифференциальная диагностика дифтерии проводится с учетом локализации патологического процесса и тяжести болезни.
Локализованную дифтерию зева чаще приходится дифференцировать с тонзиллитами другой этиологии (стрептококковой, стафилококковой, грибковой), ангиной Симановского – Раухфуса (язвенно-пленчатой), некротической ангиной.
При подтвержденных симптомах дифтерии у детей лечение необходимо начинать незамедлительно.
Лечение и уход за детьми, больными дифтерией
 Родителям хочется порекомендовать: не надо стремиться удалять пленки самостоятельно. Это приведет к кровотечению и ухудшит состояние ребенка. При подозрении на дифтерию срочно вызывайте скорую помощь. Заниматься самолечением в данной ситуации недопустимо.
Родителям хочется порекомендовать: не надо стремиться удалять пленки самостоятельно. Это приведет к кровотечению и ухудшит состояние ребенка. При подозрении на дифтерию срочно вызывайте скорую помощь. Заниматься самолечением в данной ситуации недопустимо.
Заболевшего ребенка необходимо срочно изолировать от сверстников и вызвать врача-педиатра или «скорую помощь», так как промедление может привести к тяжелейшим последствиям. Больному вводят специальную противодифтерийную сыворотку и экстренно госпитализируют в инфекционное отделение больницы.
При уходе за ребенком, больным дифтерией, необходимо обеспечить строгий постельный режим, высококалорийную диету, богатую витаминами С, РР и группы В, а также минеральными солями. Маленьким детям производят спринцевание полости рта раствором борной кислоты, дети постарше полоскают рот сами.
Госпитализация больных дифтерией, особенно тяжелыми формами, должна быть щадящей (транспортировка только лежа, исключая резкие движения). Постельный режим при ограниченной форме дифтерии зева – в течение 5–7 дней, при токсической дифтерии – не менее 30–45 дней.
Основным специфическим средством в лечении больных дифтерией является антитоксическая противодифтерийная сыворотка (АПДС), которая нейтрализует циркулирующий в организме дифтерийный токсин (яд). При установлении диагноза «дифтерия» АПДС следует вводить немедленно, не ожидая результатов бактериологического исследования. В большинстве случаев сыворотку вводят внутримышечно.
Антибиотики назначают всем больным дифтерией. Предпочтение отдается препаратам из группы макролитов – эритромицину, рулиду, мидекамицину; цефалоспоринам – цефалексину, цефазолину, цефуроксиму и др. Продолжительность антибиотикотерапии при ограниченной форме – 5–7 дней, токсической – 7-10 дней. Лечение больных с ограниченными формами дифтерии зева может быть ограничено введением АПДС, назначением антибиотиков;
Ещё одна важная клиническая рекомендация по лечению дифтерии у детей – обеспечить правильный уход в период выздоровления, после выписки из стационара. Необходимо строго следить за соблюдением режима дня ребенка, не перегружать его умственно и физически, ограничить подвижные игры, запретить занятия плаванием и другими видами спорта.
В зимнее время давайте ребенку витаминные напитки – отвары из шиповника и черной смородины.
Для лечении дифтерии у детей врач может назначить кварцевание, лечебные ванны, умеренные занятия лечебной физкультурой.
На этих фото показаны методы лечения ребенка с симптомами дифтерии:


Диета для ребенка, который заболел дифтерией
 Диетотерапия при дифтерии должна строиться с учетом периода болезни, выраженности специфической интоксикации, местных изменений и развивающихся осложнений.
Диетотерапия при дифтерии должна строиться с учетом периода болезни, выраженности специфической интоксикации, местных изменений и развивающихся осложнений.
При легких формах с незначительными или умеренными местными изменениями (катаральная, точечная, островчатая, тонзиллярная формы дифтерии зева) питание детей проводится так же, как при легких формах скарлатины. Пища должна быть умеренно теплой, хорошо механически обработанной, химически щадящей. Число кормлений и объем соответствуют возрасту детей.
Диета при распространенной, субтоксической и токсической формах дифтерии зева с явлениями специфической интоксикации и обычно с изменениями сердечно-сосудистой системы, функции печени, почек, надпочечников предусматривает активную протеинотерапию, выведение из организма патологических метаболитов, излишней жидкости, устранение нарушения кислотно-щелочного равновесия. С этой целью желательно с первых дней болезни в суточном рационе больного увеличить содержание животного белка на 10 % против возрастной потребности при одновременном введении парентерально белковых препаратов (концентрированной плазмы, 20 %-ного раствора альбумина).
Рекомендуется периодически проводить фруктово-сахарные дни с включением фруктов, содержащих большое количество калия (чернослив, изюм), а также морковных соков, супов. Количество соли ограничивается. Число кормлений увеличивается в остром периоде до 8, а в дальнейшем – до 6 раз в сутки. Прием пищи заканчивается за 2,5–3 ч до сна ребенка, и последнее кормление состоит из кефира, простокваши или соков с сахаром. Из рациона исключаются экстрактивные вещества, крепкие мясные бульоны, кофе, шоколад, какао, пряности, острые и жирные блюда. При нефротическом синдроме на фоне специфической дифтерийной интоксикации также в первые дни болезни показано проведение фруктово-сахарных дней, число которых может быть сокращено при правильно подобранной диете: с ограничением поваренной соли до 0,5 г в сутки, с незначительным уменьшением или нормальным содержанием белка в суточном рационе, без ограничения жиров и углеводов.
В меню детей входят разнообразные каши, овощные пюре, мучные изделия, фрукты, соки. В суточный рацион обязательно включается белок в виде молока или кефира (до 0,5 л), одного яйца (через день), нежирного мяса, рыбы, птицы, творога. Ограничиваются рыбные, куриные бульоны, цитрусовые, земляника, клубника. Для улучшения вкуса малосоленых блюд добавляют лимонный, клюквенный соки, сметану. Расширение диеты проводится с учетом клинико-лабораторных показателей.
Значительные трудности возникают при кормлении детей с осложненными формами дифтерии в виде распространенных парезов и параличей, сопровождающихся нарушением акта глотания. Дети кормятся через зонд, который вводится под тщательным контролем врача во избежание травматизации стенки пищевода и желудка. Объем пищи несколько уменьшается при сохранении нормальных соотношений пищевых ингредиентов. Через зонд вводится только жидкая, умеренно теплая пища в виде кефира, молока, сливок, 5 %-ной манной, рисовой, гречневой каш, протертого с мясным фаршем супа, соков. При значительном снижении ферментативной активности пищеварительных соков показано капельное внутрижелудочное (через зонд) введение белковых гидролизатов (гидролизина, аминокровина, аминопептида) с 10 %-ным раствором глюкозы. Белковые гидролизаты можно вводить с жировой эмульсией, витаминами. Наблюдения показывают, что параллельное введение белковых гидролизатов с жировой эмульсией рационально, так как более полно удовлетворяет энергетические потребности организма.
Энтеральное питание может быть проведено путем капельных ректальных введений глюкозы, белковых гидролизатов и жировых эмульсий с предварительным очищением кишечника от каловых масс.
При дифтерийном крупе в остром периоде пища дается преимущественно жидкая, умеренно теплая, 8-10 раз в сутки. Из-за выраженной кислородной недостаточности целесообразно с целью усиления процессов бескислородного окисления (гликолиза) давать детям пить 5-10 %-ный раствор глюкозы, чай с 5 % сахара, сладкие фруктовые и овощные соки. С улучшением состояния детей диета быстро расширяется и обычно соответствует возрасту ребенка. При назначении детям лечебного питания необходимо учитывать изменения со стороны желудочно-кишечного тракта и глубину поражений сердечно-сосудистой, центральной нервной системы и функции надпочечников.
Далее вы узнаете, нужно ли делать ребенку прививку от дифтерии.
Вакцинация против дифтерии: нужно ли детям делать прививки?
 Дифтерия – серьезнейшее острое заразное инфекционное заболевание. Наиболее восприимчивы к ней дети от 1 года до 5 лет. Ответ на вопрос «нужна ли ребенку прививка от дифтерии» однозначен – вакцинация от этого заболевания обязательна. Если же ребенок, которому была сделана прививка против дифтерии, все-таки заболевает, болезнь у него протекает значительно легче, чем у непривитых детей. В основном дифтерией заболевают именно те дети, родители которых под всевозможными предлогами смогли «уберечь» их от прививок.
Дифтерия – серьезнейшее острое заразное инфекционное заболевание. Наиболее восприимчивы к ней дети от 1 года до 5 лет. Ответ на вопрос «нужна ли ребенку прививка от дифтерии» однозначен – вакцинация от этого заболевания обязательна. Если же ребенок, которому была сделана прививка против дифтерии, все-таки заболевает, болезнь у него протекает значительно легче, чем у непривитых детей. В основном дифтерией заболевают именно те дети, родители которых под всевозможными предлогами смогли «уберечь» их от прививок.
Болезнь развивается через несколько дней после заражения.
В нашей стране проводится профилактическая вакцинация всех детей против дифтерии по специально разработанной схеме. Это позволяет в большинстве случаев избегать развития болезни. Осложнения от прививки минимальны и не сравнимы с последствиями перенесенной дифтерии, которая дает много осложнений, поэтому внимательно относитесь к этому заболеванию.
Для иммунизации (вакцинации и ревакцинации детей против дифтерии) применяют несколько отечественных препаратов: АКДС (Адсорбированную коклюшно-дифтерийно-столбнячную вакцину), АДС (Адсорбированный дифтерийно-столбнячный анатоксин), АДС-М (Адсорбированный дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигена), АД-М (Адсорбированный дифтерийный анатоксин с уменьшенным содержанием антигена).
Прививку АДС против дифтерии детям используют для вакцинации и ревакцинации детей до 6 лет, переболевших коклюшем или имеющих противопоказания к введению АКДС. Курс вакцинации состоит из двух прививок, ревакцинацию осуществляют через 9—12 мес.
АДС-М и АД-М используют для плановых ревакцинаций и вакцинации детей старше 6 лет и взрослых, а также для экстренной иммунизации людей, находившихся в контакте с больным дифтерией. Курс вакцинации АДС-М состоит из двух прививок, интервал между которыми составляет 30–45 дней. Первую ревакцинацию нужно проводить через 6–9 мес., вторую – через 5 лет, далее – каждые 10 лет.
Прививки от дифтерии детям делают внутримышечно или подкожно. Нежелательные реакции после прививки наблюдаются редко. В первые трое суток после вакцинации могут отмечаться покраснение и небольшое уплотнение в месте инъекции, а также кратковременное повышение температуры тела до 38 °C.
Для одновременной вакцинации против дифтерии, столбняка и гепатита В в последние годы также применяется вакцина Бубо-М отечественного производства.
Мероприятия по профилактике дифтерии
Неспецифическая профилактика дифтерии у детей включает в себя изоляцию и ликвидацию очага инфекции. Мероприятия, проводимые в очаге, включают раннюю изоляцию (госпитализацию) больных дифтерией, детей с подозрением на дифтерию и бактерионосителей (здоровых людей, в организме которых существует микроб в неактивной форме). С целью перекрытия путей распространения инфекции осуществляют после изоляции больного заключительную дезинфекцию.
Мероприятия в отношении контактных лиц: карантин на 7 дней с ежедневным медицинским наблюдением, бактериологическое обследование, осмотр ЛОР-врача.
В качестве профилактики дифтерии можно также рекомендовать физкультуру, закаливание, прием витаминов в холодное время года, полноценное витаминизированное питание.








 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи Анализы
Анализы
