Исследование эякулята и расшифровка показателей спермограммы

Возможности современной медицины в области репродуктологии, которая занимается лечением причин бесплодия, появление и доступность вспомогательных репродуктивных технологий — ВРТ (искусственная инсеминация, ЭКО, ИКСИ и другие виды) дают многим супружеским парам надежду стать биологическими родителями. Исследование спермы является важной неотъемлемой частью обследования семейной пары, которая планирует беременность.
Для чего нужно биохимическое исследование эякулята?
В настоящее время около 20% семейных пар страдают от бесплодия, и в данном случае исследование эякулята (спермы) у мужчин является самым первым в списке необходимых.
Для чего ещё нужно биохимическое исследование эякулята? Анализ семенной жидкости очень важен для пациентов, которые имеют подозрение на ряд заболеваний (эндокринные, врожденные пороки развития репродуктивных органов, некоторые наследственные заболевания), после некоторых перенесенных инфекций (например, эпидемический паротит) или при подозрении на наличие инфекций, передающихся половым путем, при наличии вредных условий профессиональной деятельности (например, работа в условиях высоких температур окружающей среды) и особенностей образа жизни (малоподвижный образ, частое посещение бань и саун, постоянное использование подогрева сидений в автомобилях, длительное нахождение в зоне активности WiFi — особенно при расположении работающего ноутбука с доступом в интернет близко к органам половой сферы).
Причем чем раньше мужчина обратится к врачу для назначения микроскопического исследования эякулята, тем лучше, даже если в ближайшее время он не планирует осуществление своей репродуктивной функции.
Зачастую мужчины никогда не сдают сперму на анализ до момента, когда в семейной паре не возникает проблема бесплодия, иногда полученные результаты демонстрируют патологические изменения параметров спермограммы эякулята, которые говорят о невозможности мужчины стать биологическим отцом.
В обществе в целом изменилось отношение к бесплодным парам — пациентам не стыдно прийти к врачу и рассказать о своих проблемах.
Далее вы узнаете, как правильно сдать сперму на анализ и о нормах исследования эякулята.
Как мужчинам нужно правильно сдавать сперму (эякулят) на анализ?
Чтобы сдать эякулят на анализ, мужчинам нужно знать следующее:
Длительность полового воздержания (любых видов сексуальной активности, сопровождающейся семяизвержением) до микроскопического исследования спермы должна составлять минимум 2, максимум 7 дней (оптимально — 3-4 дня). Следует обратить внимание на то, что при динамическом наблюдении необходимо придерживаться по возможности одинакового промежутка времени.
Получение эякулята для анализа должно проводиться в специально оборудованном комфортном помещении, расположенном поблизости от лаборатории, поскольку стрессовая ситуация может привести к нарушениям эрекции и отсутствию эякуляции у пациента.
Если эякулят для исследования получен в домашних условиях, то его необходимо доставить максимально быстро (не позднее одного часа после получения, но оптимально — в течение первых 30 минут) при соблюдении температурного режима (не менее 20 °С, не более 37 °С), поскольку сперматозоиды очень чувствительны к низким температурам и теряют свою подвижность; в бланке направления указать: «сбор в домашних условиях».
Метод получения эякулята для микробиологического исследования — мастурбация, иногда применяются специальные медицинские приборы. Необходимо собрать всю сперму за одну эякуляцию.
Емкость для сбора должна быть чистая, широкогорлая, с плотно закручивающейся крышкой. Обязательна маркировка емкости (подписывается и сам контейнер, и крышка), а также заполнение бланка направления на исследование с указанием Ф. И. О., возраста, длительности полового воздержания, времени попадания спермы в контейнер, даты проведения исследования.
Недопустимо использование латексных презервативов для сбора эякулята на комплексное исследование, поскольку вещества, которыми обработаны механические контрацептивы, влияют на жизнеспособность сперматозоидов.
Для получения эякулята на бактериологический анализ недопустимо использовать прерванный половой акт и оральный секс как метод сбора, поскольку кислая реакция женского влагалища и микробиоценоз слюны отрицательно влияют на подвижность сперматозоидов и способствуют бактериальному загрязнению образца.
Кроме того, первая порция эякулята содержит наибольшую концентрацию сперматозоидов, поэтому утеря даже нескольких капель биологической жидкости приведет к получению неадекватных результатов. Если утеря произошла при обычном методе сбора спермы, то пациент обязательно должен указать данный факт в направлении.
Таким образом, в течение часа после получения семенной жидкости должно быть проведено общеклиническое исследование эякулята.
Мужчины, сдающие сперму на анализ, должны учитывать следующие особенности сбора семенной жидкости для микробиологического исследования:
- контейнер для сбора должен быть стерильным;
- перед мастурбацией пациент должен помочиться, затем вымыть руки и половой орган водой с мылом, вытереть чистым одноразовым полотенцем (салфетками) — недопустимо использование готовых влажных салфеток, которые широко продаются в магазинах;
- собрать эякулят в стерильный контейнер;
- доставить в лабораторию не позднее чем через 3 часа после получения (если только для микробиологического исследования).
В настоящее время лаборатории при специализированных отделениях и центрах ВРТ проводят до 20 разновидностей спермограмм, для каждого пациента врач-андролог назначает индивидуальный план обследования.
Параметры комплексного микробиологического исследования эякулята

- объем эякулята;
- разжижение;
- вязкость;
- цвет;
- реакция (pH);
- агрегация и агглютинация сперматозоидов;
- концентрация сперматозоидов;
- общее количество сперматозоидов;
- подвижность сперматозоидов;
- морфология сперматозоидов;
- количество лейкоцитов.
Следует учитывать, что у одного и того же пациента показатели подвержены порой значительным колебаниям в зависимости от образа жизни, времени суток, сезонности, половой активности, наличия или отсутствия простудных и обострения сопутствующих заболеваний, приема различных лекарственных препаратов (в том числе витаминов, биологически активных добавок), наличия чрезмерных физических и психических нагрузок.
Поэтому для правильной клинической интерпретации полученных результатов спермограмму необходимо проводить не менее трех раз при максимально приближенных вышеуказанных условиях.
В последние несколько лет изменился клинический подход к интерпретации результатов спермограмм и методология проведения исследования эякулята, усовершенствовались методики лабораторных исследований, в том числе и с использованием компьютерных программ подсчета количества сперматозоидов, оценки их морфологии.
Расшифровка анализа спермы (эякулята): нормы спермограммы с фото и видео
Согласно руководствам ВОЗ по лабораторному исследованию эякулята человека, в изданиях разных лет указаны различные нормативные показатели, каждая лаборатория в зависимости от применяемых методик исследования указывает те или иные референсные значения.
Таблица «Нормативные значения показателей при расшифровке анализа эякулята»:
|
Параметры |
Руководство ВОЗ, 2001 |
Руководство ВОЗ, 2012 |
|
Объем |
2,0 мл и более |
1,5 мл и более |
|
Разжижение |
полное в течение 60 мин |
полное в течение 60 мин |
|
Вязкость |
нить не более 2 см |
нить не более 2 см |
|
Цвет |
сероватый, гомогенный, слегка опалесцирует |
сероватый, гомогенный, слегка опалесцирует |
|
pH |
7,2 и более |
7,2 и более |
|
Агрегация, агллютинация |
отсутствует |
отсутствует |
|
Концентрация сперматозоидов |
20х10’/мл и более |
15х106/мл и более |
|
Общее количество сперматозоидов |
40х106/мл и более |
39х106/мл и более |
|
Подвижность сперматозоидов |
50% и более категории а+Ь, или 25% категории а |
общая подвижность -40% и более (PR+NP ) или 32% прогрессивно подвижных (PR) |
|
Морфология сперматозоидов |
15% с нормальной морфологией |
4% с нормальной морфологией |
|
Количество лейкоцитов |
менее 1х106/мл |
менее 1х106/мл |
На это видео показано, как проводится анализ спермы:
В данной классификации спермограммы (анализа эякулята) существуют еще несколько категорий:
- категория с — сперматозоиды с непоступательным движением («движение вокруг своей оси»), на месте;
- категория d — неподвижные сперматозоиды;
- категория PR (progressive motility) — сперматозоиды с активным, линейным движением либо по кругу большого радиуса, независимо от скорости;
- категория NP (nonprogressive motility) — сперматозоиды с движением с отсутствием прогрессии (плавающие по кругу небольшого радиуса или только с биением жгутика);
- категория IM (immotility) — неподвижные сперматозоиды;
Морфологически нормальный сперматозоид имеет:
- овальную гладкую головку с четким контуром, длиной 3,7-4,7 мкм, шириной 2,5-3,2 мкм, с хорошо очерченной акросомной областью (занимает 40-70%);
- среднюю часть (шейку), тонкую (0,5-0,7 мкм), длиной 3,3-5,2 мкм, прикрепляется к головке вдоль ее оси;
- хвост (жгутик) ровный, тонкий, прямой, одинаковый толщины на всем протяжении, длиной около 45 мкм.
Посмотрите на фото, как выглядят сперматозоиды при анализе спермы у здорового мужчины:
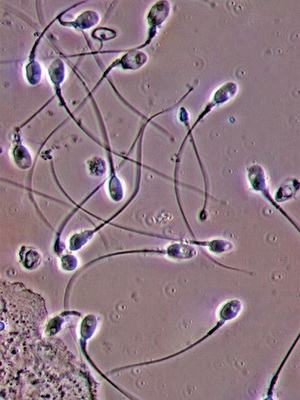
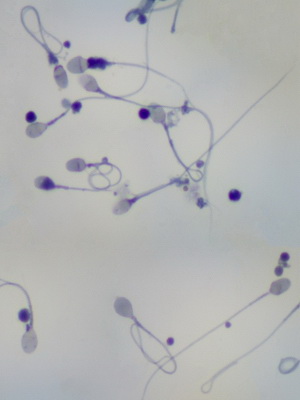
В ситуации, когда абсолютно все сперматозоиды у пациента оказываются неподвижными, необходимо понять, они все мертвые или среди них есть живые. Тогда при использовании специальных методик определяют жизнеспособность сперматозоидов, т. е. процентное соотношение живых и мертвых.
Наличие живых (но неподвижных) сперматозоидов дает мужчине надежду иметь собственного ребенка, но только в случае использования вспомогательных репродуктивных технологий (ICSI — intracytoplasmic sperm injection ), когда специалист-эмбриолог на специальном микроскопе с использованием микроманипуляционных устройств в каждую женскую яйцеклетку вводит мужской сперматозоид для оплодотворения и получения в дальнейшем эмбриона, а в естественных условиях (in vivo) оплодотворение и получение беременности невозможно.
Наличие значительного количества сперматозоидов с морфологическими аномалиями (дефектами головки — различной формы и размеров, отличающихся от нормативных, малой акросомной областью, удвоением головки и др.; дефектами средней части — изменение размеров, аномалии прикрепления; дефектами хвоста — множественные, короткие, закрученные и др.) также влияет на оплодотворяющую способность сперматозоидов и может быть причиной бесплодия супругов. Это зачастую приводит к необходимости прибегнуть к экстракорпоральному оплодотворению для получения долгожданной беременности.
Клиническую оценку изменений параметров эякулята (при неоднократном исследовании!) может проводить только квалифицированный врач-андролог после комплексного лабораторного обследования, в том числе с учетом гормональных, иммунологических, бактериологических показателей, осмотра и сбора анамнеза.
На основании всех полученных данных врач-клиницист может поставить правильный диагноз, назначить лечение, дать прогноз по фертильности (способности иметь собственных детей) и рекомендовать, в случае необходимости, вспомогательные репродуктивные технологии для осуществления репродуктивных планов конкретного пациента.
На основании лабораторных данных после расшифровки анализа спермы можно давать только следующие заключения:
- Азооспермия — отсутствие сперматозоидов в эякуляте.
- Аспермия — отсутствие эякулята.
- Астенозооспермия — процент прогрессивно-подвижных сперматозоидов ниже нормативного.
- Гемоспермия — появление в эякуляте эритроцитов.
- Лейкоспермия — присутствие лейкоцитов в эякуляте выше нормативного.
- Некрозооспермия — процент живых сперматозоидов ниже нормативного.
- Нормозооспермия — общее число сперматозоидов (или концентрация), процент прогрессивно-подвижных и процент морфологически нормальных сперматозоидов равно или выше нормативных.
- Олигоастенотератозооспермия — общее число сперматозоидов (или концентрация), процент прогрессивно-подвижных и процент морфологически нормальных сперматозоидов ниже нормативных.
- Олигозооспермия — общее число сперматозоидов (или концентрация) ниже нормативных.
- Тератозооспермия — процент морфологически нормальных сперматозоидов ниже нормативного.






 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

