Острая пневмония у детей и взрослых

Описываемое заболевание относится к самым распространенным. По статистике оно встречается у 13 человек из 1000, а у лиц старше 50 лет – у 17 из 1000.
Воспаление легких всегда было и продолжает оставаться проблемой высокой степени актуальности, ведь несмотря на внедрение новых лечебных препаратов при данном недуге продолжает оставаться достаточно большой процент осложнений и смертельных исходов. В структуре причин смертности пневмония занимает 4-е место после сердечных, онкологических заболеваний и травматизма.
Правосторонняя и левосторонняя острая пневмония
Топографически описываемое заболевание подразделяется на односторонний и двухсторонний варианты. В первом случае поражается либо правое, либо левое легкое; во втором – в патологический процесс вовлекаются участки и того, и другого.
В силу определенных особенностей строения системы воздушного дыхания человека в большинстве случаев развивается именно острая правосторонняя пневмония. Происходит это за счет того, что правая часть верхних дыхательных путей (а именно главный бронх) гораздо шире и при этом короче, чем такая же анатомическая структура, идущая в левое легкое. Главный бронх, проходящий в правую половину грудной клетки направлен более вертикально вниз и является как бы продолжением трахеи. Плюс ко всему в правом органе дыхания выше интенсивность кровотока. Все это создает оптимальные условия для проникновения болезнетворных микробов и их размножения.
Левый бронх из-за преимущественно левостороннего расположения сердца отходя от трахеи имеет более горизонтальное направление. Поэтому риск попадания в него патогенной микрофлоры существенно ниже. Однако вероятность заноса возбудителей описываемого недуга в эту часть путей воздухопроведения все же существует и в медицинской практике пусть и реже, но все-таки встречается диагноз острая левосторонняя пневмония. Причем ее развитие говорит о довольно сильно сниженном иммунитете. Протекает такой вариант болезни значительно тяжелее, чем правостороннее воспаление, и терапии поддается с трудом.
Кроме описанного выше деления на одно- и двусторонний варианты существуют и другие подходы к классификации описываемого заболевания. В частности, основываясь на клинико-морфологических признаках, медики подразделяют воспалительные процессы в легких на два основных вида: долевая пневмония (она же крупозная или плевропневмония) и очаговая (именуемая также дольковой пневмонией или бронхопневмонией).
Другим примером является разграничение пневмонии по условиям ее возникновения: различаются внебольничные пневмонии, развивающиеся у человека при нахождении вне лечебных учреждений, и госпитальные пневмонии, возникающие при пребывании в стационаре.
Хорошо известно, что у людей с диагнозом острая пневмония симптомы отличаются разной степенью выраженности проявлений общего характера и признаков вовлечения в патологический процесс тканей легких и бронхов. Подобные различия определяются характером возбудителя и формой заболевания.
В силу того, что при описываемом заболевании поражается респираторные отделы легких основными синдромами, характеризующими данный недуг, являются интоксикационный и бронхолегочный. В той или иной степени эти синдромы проявляются у каждого заболевшего пневмонией человека.
Клиника острой очаговой пневмонии
Начало заболевания у больных с диагнозом острая очаговая пневмония, как правило, быстрое, однако может быть и постепенным.
Клиника недуга включает лихорадку, протекающую обычно с ознобами, повышенную потливость, а также общую слабость и боли в области головы. При дыхании и кашле отмечается боль в грудной клетке.
Телесная температура чаще всего держится в районе 38-39°С, но у ослабленных пациентов, особенно в пожилом возрасте, вполне может оставаться в пределах нормы или подниматься до невысоких значений. При своевременной терапии лихорадят больные, как правило, 3-5 дней.
Кашель либо сухой, либо влажный, но с незначительным отделяемым слизистого реже слизисто-гнойного характера.
При наличии крупных очагов поражения легких, а также при так называемой сливной пневмонии, когда происходит слияние очагов друг с другом, среди проявлений заболевания можно встретить одышку и посинение кожи в области носа и губ.
Для данной формы недуга характерно учащенное дыхание, сердцебиение и звучные влажные хрипы.
Крупозная нижнедолевая острая пневмония
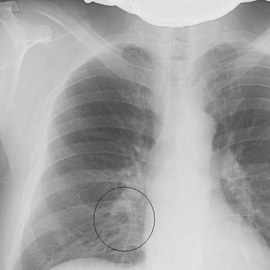
Начало болезни, как правило, внезапное. Среди проявлений выделяют общеинтоксикационные и бронхолегочные.
К первым относится потливость и озноб на фоне лихорадочного состояния с температурой более 39°С и головной болью. Ко вторым – одышка, кашель с мокротой и плевральные боли.
Суточные колебания температуры характеризуют развитие воспаления: при неосложненном процессе они незначительны, при наличии осложнений составляют 1-2°С. У пожилых и ослабленных пациентов лихорадки может не быть.
Грудные боли при пневмонии данного типа обычно острые и интенсивные, имеют четкое местоположение и склонны к усилению при глубоком вдохе или наклонах туловища в сторону непораженного легкого. Из-за этого дыхание больных в основном поверхностное.
Поражаться может любая доля любого легкого. Однако в силу определенных анатомических особенностей, описанных выше, лидирующее место по частоте встречаемости занимает острая нижнедолевая пневмония. При этом часто возникает ложная картина острого живота.
Кашель при долевой пневмонии в начале заболевания сухой сочетающийся с плевральными болями на глубоком вдохе. На 3-4 день болезни появляется небольшое количество мокроты, вязкой по консистенции, имеющий слизисто-гнойный характер или «ржавый» вид, что говорит о наличии в ней примеси крови.
Одышка при крупозном воспалении выражается по-разному: у молодых она возникает в основном при физическом напряжении и выражена незначительно; при тяжелом течении пневмонии и наличии сопутствующих заболеваний дело может доходить до дыхательной недостаточности.
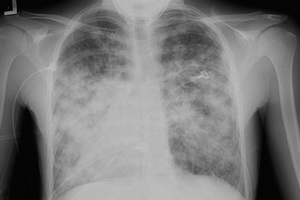
Проявления острой двусторонней пневмонии

Проявления данного типа заболевания такие же, как были описаны выше, но состояние пациента при этом куда тяжелее. Конкретный набор и выраженность симптоматики будут зависеть от площади поражения легких.
Однако имеются и свои особенности: в частности, для этой формы пневмонии характерна круговая боль, локализующаяся в грудной клетке и лопатках, а также длительные приступы мучительного (иногда с кровью) кашля.
Особая опасность двустороннего воспаления кроется в том, что в данном случае лёгкие (особенно при отсутствии лечения, а также при неверно подобранной терапии) не в состоянии выполнять свою главную задачу – газообмен. Результатом этого становится кислородное голодание, значительно увеличивающее риск присоединения патологии сердечно-сосудистого характера и, что еще хуже, вероятность смертельного исхода.
Необходимо помнить, что при столь серьезном недуге, как двухсторонняя форма легочного воспаления, симптомы, указывающие на развитие патологического процесса, могут проявить себя уже через два часа, т.е. практически сразу после того как организм подвергся вторжению болезнетворных агентов.
Поэтому при появлении недомогания, усиленного отделения пота, сильной кашлевой реакции, лихорадочного состояния, суставных и особенно грудных болей, следует незамедлительно обращаться к медикам.
Диагностика и осложнения острой пневмонии
Большую роль в диагностике играет симптоматика болезни. При физикальном обследовании (простукивание и прослушивание) можно определить уплотнение ткани легких, крепитацию и хрипы.
Подтверждается диагноз проведением рентгенографии и анализом крови. Выявление возбудителя и определение его чувствительности к антибиотикам проводят при баканализе мокроты.
Осложнения острой пневмонии обычно представляют собой воспалительные и реактивные процессы, развивающиеся в бронхолегочной системе и/или других органах. Другими словами, осложнения делятся на легочные и внелегочные.
К первым относится обструктивный синдром, экссудативный плеврит, абсцедирование или гангрена легкого, а также возникающая в тяжелых случаях острая дыхательная недостаточность.
Внелегочные осложнения могут быть представлены мио- или эндокардитами, гломерулонефритом, анемией, психозами, менингитами и т.д.
Наличием тех или иных осложнений во многом определяется течение и исход рассматриваемого недуга.
Схема лечения острой пневмонии
В целях терапии внегоспитального легочного воспаления наиболее часто используются медикаменты из группы пенициллинов. Например, к таким препаратам относится Амоксиклав или Ампициллин. Кроме этого применяются макролиды (в частности, Ровамицин и Рулид), а также цефалоспорины (яркими представителями которых можно назвать Цефазолин и Кефзол).
Способ введения перечисленных лекарств будет зависеть от степени тяжести течения болезненного процесса.
Внутрибольничное острое воспаление легких обычно лечится теми же пенициллинами и цефалоспоринами. Однако помимо этих групп медикаментов в подобных случаях могут идти в ход фторхинолоны (такие как Таривид), карбапенемы (самый известный из которых Тиенам) и аминогликозидные средства (например, Гентамицин).
Если данных о возбудителе болезни еще нет, то, как правило, применяется комбинированная схема лечения, в которую входит 2-3 антибактериальных препарата. Курс приема противомикробных средств может продолжаться от одной до двух недель. При неэффективности терапии возможна смена антибиотика.
При описываемом заболевании также показана дезинтоксикационная терапия. Из симптоматических средств назначаются жаропонижающие и отхаркивающие лекарства.
После того как удается справиться с температурой и интоксикацией целесообразно начинать проведение ЛФК и физиотерапии. В качестве последней может применяться электрофореp, ингаляции или массаж.
Острая пневмония у детей лечится также, как и у взрослых, путем приема антибиотиков и проведения симптоматической терапии. С той разницей, что к подбору препаратов нужно подходить с двойной осторожностью, т.к. не все лекарственные средства могут быть показаны к применению в детском возрасте.
Лечение рассматриваемого заболевания во всех случаях должно осуществляться до полного выздоровления пациента. Критериями выздоровления служит нормализация состояния и общего самочувствия, нормальные физикальные показатели, а также отсутствие патологических изменений по данным рентгенологических и лабораторных исследований.






 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

