Осложнения при сахарном диабете: лечение и профилактика
Помимо осложнений сахарного диабета на ноги, страдают внутренние органы (в частности, почки) и глаза.
Эффективным методам профилактики осложнений сахарного диабета и описанию самых опасных из них посвящена эта статья.
Тяжелые сосудистые осложнения сахарного диабета
Одним из самых неприятных последствий этого заболевания являются осложнения сахарного диабета, связанные с действием высокого сахара крови на мелкие сосуды. Для больного это означает риск возникновения тяжелых заболеваний, сильно снижающих уровень жизни. Вот почему врачи настаивают, чтобы все больные поддерживали хорошую компенсацию сахарного диабета, — ведь это залог того, что осложнения не будут развиваться.
Сосудистые осложнения сахарного диабета возникают из-за того, что у больных глюкоза из крови довольно быстро уходит в стенки мелких сосудов, они теряют эластичность, закупориваются, в результате ткани вокруг них перестают получать кислород и питательные вещества из крови и потихоньку отмирают. Разумеется, чем меньше диаметр сосудов, тем быстрее они будут обескровливаться. Сосуды наименьшего калибра находятся в глазах, почках, на стопах и в поджелудочной железе. Какие осложнения диабета возникают вследствие нарушения диеты? В этом случае происходит снижение зрения вплоть до слепоты, нарушение кровообращения в ногах вплоть до гангрены и нарушения деятельности почек вплоть до почечной недостаточности и самоотравления организма.
Какие ещё осложнения при сахарном диабете могут возникнуть? Во вторую очередь страдают головной мозг, печень и поджелудочная железа. В результате она перестает вырабатывать инсулин, и диабет для компенсации требует в случае диабета II типа — перехода с таблеток на инсулин или в случае диабета I типа — значительного увеличения доз инсулина.
Разработан препарат, который препятствует изменению структуры дендритных шипиков, в результате чего нейрологические боли ослабевают.
Выявив симптомы осложнения при сахарном диабете, лечение назначает врач.
Осложнения сахарного диабета на ноги нейропатия и микроангиопатия: фото и признаки
Нейропатия и микроангиопатия — это микроскопические изменения, являющиеся одними из основных осложнений сахарного диабета, и они могут доставить больному большие неприятности. Как этого избежать?
Здесь вы можете увидеть фото осложнений сахарного диабета на ноги – нейропатии и микроангиопатии:
Осложнения при сахарном диабете: лечение и профилактика
Микроангиопатия при сахарном диабете приводит к тому, что самая маленькая ранка или потертость на стопе не может самостоятельно зажить и грозит превратиться в язву. Если поражаются более крупные сосуды, может развиться гангрена, то есть омертвение участка стопы, чаще всего одного из пальцев.
Нервная ткань тоже способна поглощать глюкозу из крови, кроме того, нервные стволы пронизаны мельчайшими сосудиками, которые запустевают при постоянной декомпенсации сахарного диабета. Поэтому нервная ткань уже не работает так, как должно, и у диабетика снижается чувствительность. В этом случае возникает нейропатия при сахарном диабете, при которой сначала беспокоят ночные боли по типу жжения, «ползают мурашки». Затем развивается онемение ног от пальцев к колену. Также признаками нейропатии при сахарном диабете являются снижение температурной и болевой чувствительности, так называемые «носки» или «чулки». Таким образом, даже при появлении язвы диабетик может не чувствовать болей и, если он не осматривает регулярно ноги, не знать о наличии язвенного дефекта. Также, если у больного нейропатия ног при диабете, он может незаметно для себя получить серьезный ожог, например, подкладывая в постель горячую грелку.
Те же изменения возникают и на руках. Поэтому диабетику нужно быть осторожным на кухне или когда он гладит белье. Он может не почувствовать ожога и получить тяжелое поражение.
Чем лечить язвы на ногах при сахарном диабете и их фото
Посмотрите фото, как выглядят язвы на ногах при сахарном диабете, и узнайте, как их лечить:
Если при сахарном диабете на ногах язвы, пораженную конечность необходимо разгрузить. Для этого используется специальная ортопедическая обувь, гипс или кресло-каталка. Язву очищают и накладывают на нее мазевые повязки по назначению подиатра.
Чем лечить язвы при сахарном диабете, подскажет лечащий врач или хирург. Эндокринолог помогает достичь строгой компенсации диабета, часто с помощью инсулинотерапии. Ни в коем случае не занимайтесь самолечением!
Поскольку в язве, как правило, развивается инфекция, проводится курс антибиотиков.
Для восстановления кровообращения используются сосудорасширяющие препараты.
Строгая компенсация диабета — обязательное условие выздоровления.
При гангренах, к сожалению, приходится прибегать к ампутации.
После излечения, вероятно, необходимо будет носить ортопедическую обувь.
Профилактика язв и гангрены нижних конечностей при сахарном диабете
При таких тяжелых осложнений сахарного диабета, как язвы и гангрены, нельзя:
- парить ноги или ставить горчичники на пятки;
- подрезать уголки ногтей;
- пользоваться мозольными пластырями;
- прижигать ранки спиртом или спиртовыми растворами йода и зеленки (лучше пользоваться перекисью водорода и синтомициновой эмульсией);
- курить (курение значительно ухудшает кровообращение в ногах);
- греть ноги у огня или нагревательных приборов (если хотите согреть постель, выньте грелку до того, как ляжете под одеяло);
- самостоятельно или с помощью мозольного оператора срезать мозоли (этим должна заниматься специально обученная медсестра с соблюдением всех правил антисептики);
- ходить босиком дома и на улице (можно не заметить маленькой ранки или пореза);
- носить обувь, которая узка, жмет или натирает (никогда не покупать обувь без примерки. Стараться выбирать обувь из натуральной кожи, на невысоком каблуке или совсем без каблука, носок должен быть достаточно широким. Не пользоваться магнитными стельками);
- носить носки или чулки с тугой резинкой (желательно выбирать хлопчатобумажные носки. Опасны также заплатки и штопка на носках).
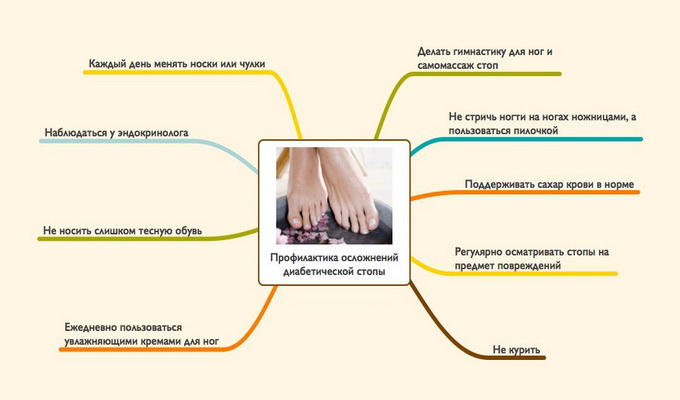
Для профилактики гангрены нижних конечностей при сахарном диабете необходимо:
- ежедневно осматривать обувь, проверять рукой, нет ли внутри маленьких камешков, складок, гвоздиков;
- носить новую обувь не дольше одного часа в день;
- ежедневно мыть ноги в теплой воде и тщательно их вытирать (лучше всего опустить их на несколько минут в таз с теплой водой — это великолепно снимает напряжение. В воду можно добавить настой ромашки);
- ежедневно делать гимнастику для ног и массаж;
- ежедневно смазывать ноги кремом, за исключением межпальцевых промежутков;
- подстригать ногти горизонтально, не срезая уголков (острые края осторожно обрабатывать пилочкой);
- ежедневно осматривать ноги. Стопу можно осмотреть, положив на пол зеркало. Особое внимание нужно обращать на межпальцевые промежутки, кончики пальцев, край пятки. Здесь чаще всего образуются язвы. Рассмотреть, не остаются ли на стопах следы от чрезмерно узкой обуви. Если это так, обувь следует поменять. Если снижено зрение, попросить осмотреть ноги кого-нибудь из родственников;
- согревать замерзшие ноги шерстяными носками;
- если обнаружена небольшая ссадина и потертость или ощущается дискомфорт в ногах, нужно обратиться к врачу. При появлении ранки, язвы немедленно обратиться к врачу.
Также для профилактики гангрены при сахарном диабете нужно проводить дважды в год курсы витаминов внутримышечно для лечения нейропатии. Проходить физиотерапевтическое лечение. Если снижена чувствительность на ногах, предупредить физиотерапевта, прежде чем он начнет сеансы.
Поддерживать строгую компенсацию диабета.
Лечить другие заболевания, способствующие появлению язв: атеросклероз, варикозное расширение вен, плоскостопие.
Если есть грибковые заболевания кожи или ногтей, их необходимо лечить у дерматолога. Чтобы избежать грибковых поражений стоп, никогда не пользуйтесь чужой обувью. В бассейне или в бане надевайте резиновые тапки, закрывающие всю стопу.
Регулярно, один-два раза в год, осматривать ноги у эндокринолога или, лучше, у специального врача — подиатра.
Плоскостопие не является следствием диабета, но приводит к тому, что обувь, сшитая на нормальную ногу, становится неудобной, возникают потертости, в них проникает инфекция, и возникают тяжелые поражения. Поэтому диабетику нужно регулярно обследоваться у ортопеда.
Кости стопы изогнуты и образуют продольные и поперечные своды, за счет которых стопа и выполняет функцию амортизатора. Эти своды прочно стянуты между собой связками и укреплены мышцами. Мышцы тыльной стороны стопы разгибают пальцы, а мышцы подошвенной, они гораздо сильнее, сгибают. С возрастом или в результате повышения нагрузки, например при беременности, или при повышенном весе, связки ослабевают, и кости стопы разъезжаются. Она становится плоской и не в состоянии выполнять функции амортизатора.
Если сильнее разболтаны связки переднего отдела стопы, кости этого отдела начинают смещаться относительно друг друга, в результате самая большая нагрузка начинает смещаться с основания большого пальца на основания второго и третьего пальцев, которые к этому совершенно не приспособлены. В этом месте на коже образуется болезненный натоптыш, который у диабетика может превратиться в язву. Подошвенные мышцы начинают оттягивать к наружному краю стопы большой палец, он постепенно вытесняет второй палец, и тот поднимается вверх, наползая на большой. В межпальцевом промежутке между большим и вторым пальцами при постоянном трении также легко образуются язвы. На внутреннем крае стопы у основания большого пальца в связи с увеличением трения развивается хроническое воспаление сустава, затем на этом месте вырастает болезненная косточка. Подобные изменения можно найти, пожалуй, у каждого третьего человека старше 50 лет.
Гипертоническая ретинопатия сетчатки у диабетиков
«Ретина» в переводе с латыни — сетчатка; «патия» — патология.
Та поверхность глаза, по которой мы определяем его цвет и на которой расположен зрачок, называется роговицей. Непосредственно за зрачком расположен маленький прозрачный хрусталик. Далее идет стекловидное тело, белая часть глаза, и наконец, в самой глубине расположена важнейшая часть глаза — сетчатка. Если сравнивать глаз с фотоаппаратом, то сетчатка — это светочувствительная фотопленка, на которой и отпечатывается изображение. Здесь располагаются окончания зрительных нервов и множество тончайших сосудиков, питающих сетчатку. Вот с этими сосудиками и происходит несчастье при декомпенсации диабета.
Диагноз гипертоническая ретинопатия у диабетиков ставится после осмотра окулиста, офтальмоскопии и флуоресцентной ангиографии.
Лечение ретинопатии при сахарном диабете включает нормализацию артериального давления при помощи препаратов, улучшающих кровообращение и питание сетчатки.
Для профилактики гипертонической ретинопатии сетчатки нужна хорошая компенсация сахарного диабета, контроль артериального давления.
Симптомы гипертонической ретинопатии при сахарном диабете практически такие же, как и у диабетической ретинопатии:
- плавающие пятна перед глазами;
- вид предметов становится расплывчатым;
- перед глазами возникают темные полоски или красная пелена, в результате чего пропадает зрение;
- при этом осложнении диабета на глаза происходит ухудшение зрения в ночное время;
- резкое снижение зрения.
Диабетическая ретинопатия: симптомы и лечение
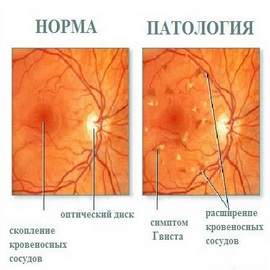
Даже если у пациента нет никаких жалоб на зрение, ему необходимо проходить профилактическое обследование — офтальмоскопию по меньшей мере раз в год. Первые изменения на глазном дне заметны только окулисту, а лечение необходимо начинать как можно раньше. Врач изучает сетчатку на глазном дне через офтальмоскоп и делает заключение о состоянии ее сосудов. Для уточнения диагноза используют флуоресцентную ангиографию (исследование кровотока сетчатки), которая выявляет обескровленные зоны, новообразованные сосуды, тромбоз сосудов сетчатки. Оптическая когерентная томография на клеточном уровне определяет поражения сетчатки.
Первыми симптомами диабетической ретинопатии являются:
- постепенное снижение зрения, невозможно подобрать очки, в которых пациент видел бы ясно;
- появление в поле зрения темных пятен;
- резкое снижение зрения.
На первой стадии окулист видит только неравномерно расширенные сосуды глазного дна. Важнейшим методом лечения на этом этапе является строгая компенсация сахарного диабета. В качестве вспомогательных средств для лечения диабетической ретинопатии врачи назначают сосудорасширяющие средства, средства, предотвращающие тромбоз сосудов, антиоксидантную терапию, препараты, укрепляющие сосудистую стенку, и препараты, содержащие необходимые сетчатке микроэлементы и витамины.
Если компенсация не была достигнута и процесс идет дальше, сосудики лопаются, и окулист видит кровоизлияния. На этой стадии врачи чаще всего назначают лазерную коагуляцию — прижигание сосудов сетчатки.
Эта процедура не восстанавливает остроту зрения, но предохраняет от развития дальнейших осложнений. Если не провести ее вовремя и продолжить «истязание» глазного дна высокими сахарами, на месте кровоизлияний разрастается рубцовая ткань, что, в конечном счете, приводит к слепоте. Такую стадию называют пролиферативной ретинопатией, от слова «пролиферация» — разрастание.
Лучшей профилактикой слепоты при сахарном диабете является хороший контроль диабета и регулярное обследование у окулиста.
Основные осложнения при сахарном диабете: катаракта
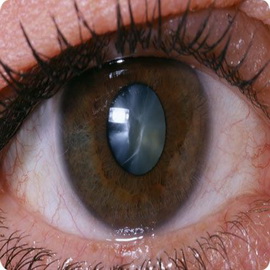
Симптомами катаракты при диабете являются:
- медленное снижение зрения;
- появление мушек, помутнение в глазах;
- в результате заболевания человек постепенно, но необратимо теряет зрение, и оно может закончиться полной слепотой.
Диагноз «катаракта» при сахарном диабете ставится при осмотре окулиста. При лечении этого осложнения сахарного диабета проводится оперативное удаление хрусталика. Операция несложная и легко переносится больными.
Осложнение при сахарном диабете глаукома и её симптомы
Глаукома — тяжелое заболевание органа зрения, получившее название от зеленоватой окраски, которую приобретает расширенный и неподвижный зрачок при остром приступе глаукомы. Такова же природа второго названия этого заболевания — «зеленая катаракта».
Сегодня глаукомой принято называть хроническую болезнь глаз, характеризующуюся повышением внутриглазного давления.
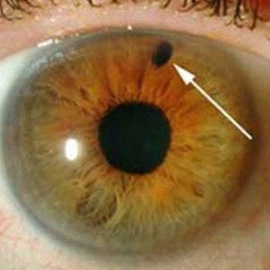
Симптомы глаукомы: временное затуманивание зрения, видение радужных кругов вокруг источников света, приступы резких головных болей, после которых наступает понижение зрения.
Также заболевание довольно часто развивается в пожилом возрасте. Чаще и быстрее возникает глаукома при диабете, если не лечить болезнь, она может привести к полной слепоте.
Диагностика глаукомы при сахарном диабете проводится на осмотре окулиста с измерением внутриглазного давления. Лечение назначают лекарственное или хирургическое.
Для профилактики глаукомы нужна хорошая компенсация диабета, обследование у окулиста.
Что такое нефропатия при сахарном диабете и её лечение
Ниже описано, что такое нефропатия при сахарном диабете, и как её лечить.
Почки, как известно, фильтруют кровь. Артерия, войдя в почку, разбивается на множество мельчайших сосудиков. Эти сосудики входят в почечные клубочки, где из крови отфильтровываются шлаки и лишняя вода, образующие мочу. Если этот процесс нарушается, организм начинает отравлять сам себя. Так развивается одно из самых грозных осложнений сахарного диабета на почки — диабетическая нефропатия.
«Нефро» с греческого — почка, «патия» — болезнь.
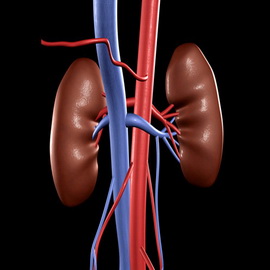
Опасность этого осложнения состоит в том, что оно развивается достаточно медленно и долгое время не вызывает у больных дискомфорта. Пациент начинает плохо себя чувствовать только на последних стадиях, когда ему уже трудно помочь. Поэтому даже при хорошем самочувствии нужно регулярно проходить обследование и получать соответствующее профилактическое лечение.
Наиболее ранний признак диабетической нефропатии — появление в моче мельчайших молекул белка, микроальбуминов. На этой стадии лечение наиболее эффективно. Поэтому каждый диабетик должен делать этот анализ не реже одного раза в год.
В более поздней стадии наличие белка в моче определяется уже при обычных анализах. Развивается повышение артериального давления и почечные отеки — сначала на лице, а затем по всему телу. На этой стадии лечение все еще может быть достаточно эффективным, если проводится постоянно и планомерно, а не от случая к случаю.
Для лечения нефропатии при сахарном диабете и профилактики заболевания необходимо:
- Достигнуть хорошей компенсации диабета. Чем ближе уровень сахара в крови к норме, тем медленнее развивается нефропатия.
- Перейти на лечение инсулином.
- Нормализовать артериальное давление с помощью препаратов, улучшающих кровообращение в почках.
- Скорректировать уровень холестерина в крови за счет диеты.
- При постоянном выделении белка с мочой требуется ограничить потребление животного белка до 40 г в сутки, а лучше вообще заместить животный белок растительным.







 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

