Виды отитов уха у детей и взрослых
Серозный тип отита среднего уха
Серозный отитиногда проявляется вследствие острого среднего отита у детей, может продолжаться в течение недель, месяцев. В других случаях болезнь выступает как вторичное нарушение из-за воспалительного процесса в носоглотке, гипертрофии аденоидов, аллергии, обструктивных изменений слуховой трубы, злокачественных и доброкачественных опухолей.
Этот вид отита у детей и взрослых проявляется как вялотекущее воспаление среднего уха, которое характеризуется скоплением в барабанной полости жидкости негнойного характера. Экссудат иногда стерильный, но чаще включает патогенные бактерии, даже если нет явных признаков воспаления. При отоскопии наблюдается желтоватая или сероватая окраска барабанной перепонки, что зависит от цвета просвечивающейся жидкости в барабанной полости. При сгущении и разрежении воздуха в наружном слуховом проходе при помощи воронки Зигле барабанная перепонка неподвижна.
Основные симптомы серозного отита: понижение слуха, ощущение давления или заложенности уха. Болезнь определяется по внешнему виду барабанной перепонки и с помощью тимпанометрии. В нормальных условиях вентиляция среднего уха осуществляется 3—4 раза в минуту при открытии слуховой трубы во время глотания. Когда вентиляционная функция слуховой трубы нарушена, в среднем ухе появляется пониженное или отрицательное давление, что может привести к возникновению серозного экссудата, что вызывает нарушение слуховой функции.
Обычно для лечения серозного отита требуется только наблюдение врача. Аллергикам назначается применение антигистаминных препаратов и местно глюкокортикоиды. При отсутствии улучшения в течение 1-3 месяцев проводится миринготомия. Для постоянного дренирования и аэрации барабанной полости делают шунтирование: в барабанную полость вводят специальную тефлоновую трубку, через которую вводятся лекарственные средства. Шунт оставляют на различные сроки. При этом виде отита среднего уха также показано и продувание по методу Политцера и Вальсальвы.
При приеме по методу Вальсальвы пациент должен с силой выдохнуть воздух через сдавленные ноздри с закрытым ртом. По методу Политцера врач при помощи специального баллона вдувает воздух в одну ноздрю пациента и блокирует другую в процессе глотания. Это помогает поступить воздуху в слуховую трубу и среднее ухо. Данные приемы запрещены при простуде или ринорее. При рецидивирующем серозном типе отита показано тщательное лечение основных заболеваний. У детей возможно улучшение после аденоидэктомии. Антибиотики назначаются при бактериальном рините, синусите и ринофарингите. Полезны иммунотерапия и устранение аллергенов.
Средний гнойный хронический отит у ребенка и его лечение
Общие причины:
- высокая вирулентность микрофлоры, которая представлена гемолитическим стрептококком, протеем, анаэробами (тяжелые общие инфекции), синегнойной палочкой, стафилококковым или атипичными бактериями (хламидии, микоплазмы);
- нарушение питания, тяжелые авитаминозы;
- генетическая предрасположенность (фактор наследственности);
- аллергия, снижение иммунореактивности организма;
- хронические заболевания дыхательных путей и желудочно-кишечного тракта;
- нерациональное лечение острого среднего отита;
- частые острые воспаления среднего уха.
Местные причины:
- нарушение функции слуховой трубы;
- аденоидные вегетации в носоглотке;
- хронические воспалительные заболевания носа и околоносовых пазух, полипоз носа;
- гипертрофия задних и передних концов нижних носовых раковин, приводящая к тубоотиту и ухудшению функции слуховой трубы;
- анатомические особенности строения среднего уха у детей:
- плохое сообщение между аттиком (эпитимпанум) и клетками сосцевидного отростка вследствие блока сосцевидной пещеры, легко наступающий отек слизистой оболочки, множество складок, карманов слизистой оболочки, ухудшающих дренаж;
- отток гноя из среднего уха при остром отите;
- плохая пневматизация сосцевидного отростка, его спонгиозный или склеротический тип;
- тесная сосудистая связь в ухе ребенка между слизистой оболочкой и костно-мозговыми полостями, что приводит к развитию остеомиелита.
Протекает в двух формах: относительно благоприятной — мезотимпанит (около половины случаев) и более тяжелой — эпитимпанит (примерно 20% заболеваний), остальные 30% приходятся на смешанную форму — эпимезотимпанит.

сопровождаются болью. Хронические гнойные средние отиты чреваты внутричерепными осложнениями. Такие осложнения могут появиться и при острых средних отитах. При внутричерепных осложнениях требуется срочное хирургическое лечение уха, чтобы санировать очаг. Без операции больной часто погибает, несмотря на активную антибактериальную и иную терапию.
Лечение среднего гнойного отита у детей зависит от периода заболевания, связано с длительностью болезни, частотой и тяжестью обострений, рентгенологическими данными, отоскопической картиной, состоянием слуха и т. д. Как правило, при хроническом гнойном мезотимпаните показано консервативное, а при эпитимпаните — хирургическое лечение.
При обострении процесса с возникновением болей в ухе, усилением или появлением гноетечения требуется активная общая противовоспалительная антибиотикотерапия, а также местная терапия.
В период ремиссии, когда общие симптомы сходят на нет, а гноетечение остается, показана местная терапия (антисептические, чаще спиртовые капли, вдувание сульфаниламидного порошка).
Неплохой результат имеется при применении низкоэнергетического излучения гелий-неонового лазера. Противопоказаниями к лазерной терапии являются хронический отит с ушными полипами, холестеатомой, явлениями мастоидита, а также подозрение на внутричерепные осложнения. Лазерное облучение способствует уменьшению отореи, отечности и гиперемии тканей.
В период ремиссии проводятся профилактические мероприятия: санация носоглотки; терапия хронических воспалительных процессов в полости носа и околоносовых пазухах; общее и местное закаливание для профилактики респираторных заболеваний; предотвращение попадания воды в ухо, что может вызвать гноетечение (при купании больного необходимо закрыть наружный слуховой проход ватой, которая смочена в стерильном вазелиновом масле).
Для закрытия перфорационного отверстия применяются полухирургические (освежение краев перфорации, их прижигание) и хирургические методы (высокоэнергетическое лазерное воздействие и мирингопластика).

Способы лечения (местные и общие), применяющиеся при эпитимпаните, могут купировать лишь обострение процесса, но не устраняют остеомиелит. Кажется, что проще всего лечиться хирургическим способом, но после него слух обычно снижается.
Поэтому в последние годы проводят ограниченные операции, при которых удаляют только кариозную кость и по возможности сохраняют систему звукопроведения среднего уха (слухосохраняющие операции). Они в 75% случаев позволяют санировать ухо и при этом сохранить слуховую функцию.
Если слух у больного уже потерян вследствие хронического гнойного процесса, то проводится радикальная общеполостная операция на ухе, когда удаляются все патологическое содержимое: полипы, холестеатома, грануляции, кариозная кость, пораженные процессом слуховые косточки и т. д. Послеоперационный период у больных детей протекает сложнее, чем у взрослых, вследствие склонности к избыточному росту грануляций, частого реинфицирования полости через слуховую трубу, обострений процесса после инфекционных заболеваний, трудностей перевязок.
Примерно в 5-10% случаев гнойный процесс после операции сохраняется, хотя внутричерепные осложнения практически не наблюдаются вследствие хорошего оттока.

Для улучшения слуха проводится тимпанопластика. В зависимости от степени разрушения основоположник тимпанопластики А. Вульштейн выделяет пять типов тимпанопластики: самый простой — мирингопластика или тимпанопластика I типа (устранение дефекта барабанной перепонки), самый сложный — V типа, когда вся звукопроводящая система разрушена. Тимпанопластика V типа используется довольно редко. Обязательное условие тимпанопластики — достаточное сохранение функции рецепторного аппарата внутреннего уха.
Тимпанопластика у детей проводится с 8-10-летнего возраста, лучше всего в два этапа, после санирующей операции. В более раннем возрасте данная операция показана только при двустороннем процессе и тугоухости.
Хронический гнойный отит среднего уха: симптомы и лечение
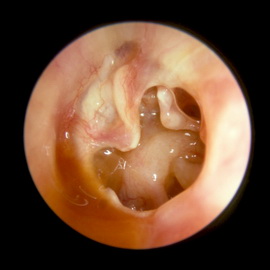
Слизистое отделяемое из уха вязкое, реже жидкое серозно-слизистое с небольшой примесью гноя, центральное прободение, большие вялые отечные грануляции и полипы. Полипы склонны к рецидивам. Часто наблюдается зуд в ухе, упорный дерматит наружного слухового прохода. При цитологическом исследовании отделяемого, и в первую очередь полипов, наблюдается выраженная эозинофилия. В гное присутствует обычная флора (стрептококки, стафилококки). Для выявления общей аллергии важен тщательно собранный анамнез (сенсибилизация к пищевым продуктам, лекарственным веществам и т. д.), наличие сопутствующих аллергических заболеваний (бронхиальная астма, экзема, крапивница), выявление чувствительности к внутрикожным пробам с различными аллергенами (бактериальными и небактериальными), а также зозинофилия в крови.
Для лечения хронического гнойного среднего отита показана неспецифическая десенсибилизирующая терапия 10%-ным раствором хлорида кальция (по 1 ст. ложке 3 раза в день), глюконатом кальция (по 0,5 г 3—4 раза в день перед едой). Назначаются антигистаминные препараты: димедрол (0,05 г 2 раза в день), дипразин (0,025 г 2 раза в день), супрастин (0,025 г 2 раза в день) и т. п.
Также при лечении хронического гнойного отита среднего уха большое внимание уделяется рациональному питанию, богатому витаминами; продукты, вызывающие у больного аллергические реакции, из рациона исключаются.
Средний гнойный хронический отит у детей
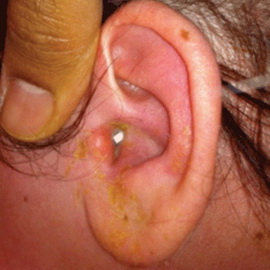
Основные симптомы: сливкообразное отделяемое, отечность слизистой оболочки барабанной полости, небольшая склонность к образованию грануляций, редкие обострения. При хроническом гнойном среднем отите у детей, который осложнен холестеатомой, последняя характеризуется бурным ростом, быстро приводит к разрушению сосцевидного отростка и довольно часто прорывается через кортикальный его слой кнаружи, в первую очередь в период обострения отита. Холестеатома у детей часто возникает после антротомии. В возрасте от 3 до 7 лет болезнь нередко протекает на фоне лимфатического диатеза с гиперплазией лимфаденоидного глоточного кольца, склонностью к отеку слизистой оболочки, пастозностью кожи лица, выраженным лимфоцитозом в крови, пониженной возбудимостью нервной системы.
При лечении гнойного отита у ребенка на фоне экссудативного диатеза главное значение отводится рациональному питанию, богатому аскорбиновой кислотой, витаминами А, В, D и PP. В качестве десенсибилизирующих средств назначается 10%-ный раствор хлорида кальция, дипразин, димедрол. Для местного лечения применяют мази с окисью цинка, стрептоцидовую мазь (стрептоцида 1 часть, вазелина 9 частей). Кожа наружного слухового прохода смазывается ланолином, вазелином и т. д.
Какие бывают отиты у взрослых: средний гнойный и остеоматозный хронический
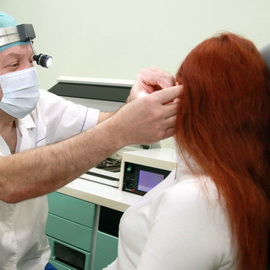
Лечение этой формы отита возможно только при помощи оперативного вмешательства.
Средний остеоматозный хронический вид отита уха – это редкая и необычная форма хронического среднего отита. Представляет собой хронический воспалительный процесс с новообразованием костной ткани остематозного вида, представляющий собой чередование зон костной структуры с зонами остеолиза. Имеются три разновидности этого отита: локализованная, диффузная, при которой поражается внутренняя стенка полостей среднего уха, и массивная, с вовлечением аттика, антрума, слуховых косточек. Для подтверждения диагноза показана томография височной кости.
При лечении хронического гнойного отита среднего уха слухоулучшающая операция исключает распространение процесса и его выраженность. Возможно злокачественное перерождение при быстром и прогрессирующем течении болезни.
Диффузный отит наружного уха у взрослых: симптомы и лечение
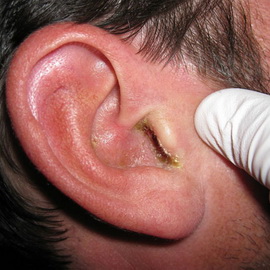
Диффузный гнойный наружный отит иногда сопровождается возникновением грануляций на всем протяжении кожи и даже на барабанной перепонке. Симптомы наружного диффузного отита и мирингита (воспаления барабанной перепонки) могут быть не выявлены, болезнь способна протекать без сопутствующего воспаления наружного слухового прохода.
При лечении наружного отита у взрослых пораженные места припудривают борной кислотой, пенициллин-сульфаниламидным порошком. При грануляционных отитах проводится прижигание грануляций 40—50%-ным раствором нитрата серебра или хромовой кислотой, припудривание сульфаниламидами или антибиотиками. Также для лечения наружного диффузного отита показана УВЧ-терапия, при необходимости выскабливание острой ложкой.
Ограниченный наружный отит у взрослых и лечение антибиотиками
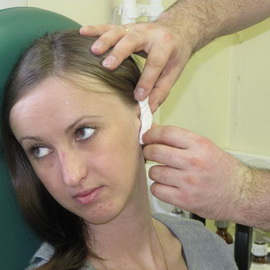
Основной симптом наружного отита у взрослых — сильная боль в ухе, усиливающаяся при надавливании на место прикрепления ушной раковины. Иногда она становится дергающей. После этого возникает припухлость кожи в околоушной области. По мере созревания фурункула воспаление нарастает и происходит самопроизвольное вскрытие фурункула, обычно в слуховой проход. При этом может появиться отечность тканей вокруг уха и перейти на заднюю поверхность ушной раковины и заушную область. Заушные лимфоузлы становятся болезненными и увеличиваются.
Для лечения в наружный слуховой проход вводятся марлевые турунды с синтомициновой, стрептоцидовой, левомицетиновой эмульсией. Назначается тепло на область уха в виде согревающего полуспиртового компресса, физиотерапия (соллюкс, УВЧ). Также для лечения наружного отита у взрослых назначаются антибиотики, сульфаниламиды, витамины. При гнойном воспалении окружающих тканей назначается хирургическое лечение.
Разновидность острого наружного разлитого отита
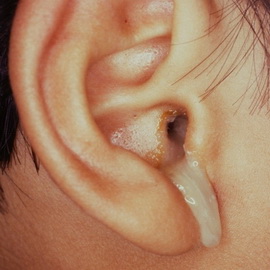
При данной форме отита воспалительный процесс переходит на кожу костной части наружного слухового прохода, распространяется в глубину кожи, захватывает подкожный слой и часто барабанную перепонку. При упорных отитах часто возникают грибковые поражения.
Основные симптомы этого вида отита: отечность и покраснение кожи слухового прохода, мокнутие, шелушение, слизистое или гнойное отделяемое из уха. Боль поначалу резкая, затем сменяется сильным зудом и ощущением заложенности в ухе.
При лечении острого наружного разлитого отита показана диета (исключение острых и пряных блюд), богатая витаминами пища, противоаллергические препараты (супрастин, тавегил, димедрол), промывание уха теплым раствором риванола(1: 5000), смазывание 3—5%-ным раствором нитрата серебра, 1-2%-ным спиртовым раствором бриллиантового зеленого. В качестве противовоспалительного средства назначаются мази гидрокортизона, оксикорта и преднизолона. Общие средства, повышающие защитные силы организма: аутогемотерапия, витамины группы В, аскорбиновая кислота. При тяжелом течении болезни показаны антибиотики и сульфаниламиды.
Форма некротизирующего наружного отита у детей и взрослых
Некротизирующее воспаление наружного слухового прохода с вовлечением в процесс окружающих мягких тканей и височной кости вызывается pseudomonas aeruginosa (грамположительный аэробный микроб). Возникает у детей и взрослых, в первую очередь у лиц пожилого возраста, чаще всего у страдающих сахарным диабетом.
Этот вид отита у взрослых и детей появляется чаще всего на границе хрящевого и костного отдела наружного слухового прохода, откуда переходит на кость, хрящ, нервы и мягкие ткани. В основе патологического процесса лежит некротизирующий васкулит с последующим вовлечением всей стенки сосуда.
Отмечаются постоянная боль, образование грануляций, некротизирующий отит. Воспалительный процесс переходит на околоушную железу, барабанную полость, мышечную ткань, сосцевидный отросток. Течение болезни характеризуют мастоидит, остеомиелит височной кости, петрозит, паралич лицевого нерва. Особенно тяжелы внутричерепные осложнения и множественные параличи черепных нервов. В отсутствие поражения черепных нервов летальность не превышает 10%, при параличе лицевого нерва достигает 50, при множественных параличах черепных нервов превышает 80%.
Единственный метод лечения — широкое хирургическое вмешательство с удалением всей некротизированной ткани, включая хрящи, околоушную железу, кость, мышечную ткань. Обязательно назначается антибиотикотерапия (гентамицин, карбенициллин и др.) препаратами с широким антимикробным спектром. Антибиотики вводят в больших дозах внутримышечно или внутривенно. Наилучший эффект достигается при сочетании антибиотиков с кортикостероидами внутрь или использовании их в виде мазей. Следует сказать, что антибиотики-аминогликозиды ототоксичны.







 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

