Заболевание глаз кератоконус: симптомы, причины и лечение

Вначале происходит разрушение клеток одного слоя роговицы, в результате чего ее жесткость резко снижается. Затем, в результате того, что на нее давит внутриглазная жидкость, формируется выпячивание роговицы наружу.
Кератоконус, фото которого приведено ниже, в редких случаях приводит к полной слепоте, способен вызвать значительное снижение зрения.
Причины заболевания кератоконус
Несмотря на то, что конусообразная роговица была описана более чем 250 лет назад вызывающие кератоконус причины и по сей день остаются неизвестными.
Тем не менее, в медицинской литературе можно встретить описание нескольких теорий возникновения данного заболевания.
Эндокринная теория, основанная на выявлении у больных с кератоконусом различных нарушений функционирования желез внутренней секреции, была одним из первых объяснений развития конусообразной роговицы. В наше время ей отводится не такая важная роль.
Авторы обменной теории обнаружили, что у заболевших кератоконусом в роговице и камерной влаге отмечается снижение активности некоторых ферментов, что в свою очередь способствует активации веществ, приводящих к лизису (растворению) структур клеток.
Наследственная (генетическая) теория среди причин заболевания кератоконус признается большинством ученых. Причиной этому стало частое сочетание конусовидной роговицы с различными аномалиями развития и наследственными синдромами. При этом характер наследования заболевания может быть разным. В настоящее время ведутся поиски гена, который отвечает за развитие конусовидной деформации.
Согласно иммунологической теории под действием биологически активных веществ снижается синтетическая активность клеток роговицы и как следствие в ней замедляются процессы восстановления, что приводит к ее истончению.
На аллергическую природу заболевания наталкивает тот факт, что болезнь кератоконус может развиваться на фоне астмы или аллергического блефароконъюнктивита, а также способна возникать при сенной лихорадке или его появление при экземе.
Длительная травматизация (например, при ношении линз или почесывании век) провоцирует повышение активности ферментов, разрушающих коллаген. Как следствие, развиваются дегенеративные процессы в роговице.
Основанием для выдвижения вирусной теории послужило обнаружение высокого процента зараженности вирусом гепатита В среди пораженных кератоконусом.
Стадии кератоконуса: 1, 2, 3 и 4 степени болезни
Известна далеко не одна классификация данной болезни, каждая из которых создавалась с учетом задач, стоявших перед исследователями.
Самой актуальной и получившей наиболее широкое распространение является классификация Амслера, которую автор предложил еще в 1961 году. Он описал 4 стадии кератоконуса, дал им характеристику и провел их разграничение, используя весь имеющийся в те времена арсенал исследовательских методов.
Помимо этого, Амслер впервые заговорил о типах данной патологии, а также установил взаимосвязь методов реабилитации от степени кератоконуса. В 2010 году указанная классификация была дополнена Т.Д. Абуговой на основе биомикроскопических данных.
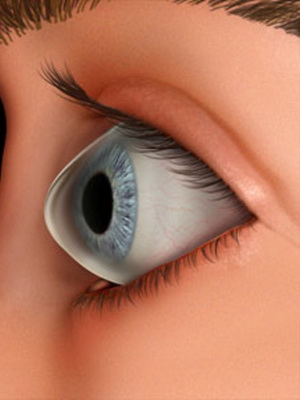
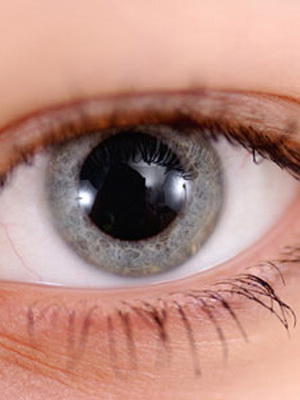
Характерным для кератоконуса 1 степени является хорошая визуализация нервных волокон в центральной зоне. Там же определяется участок «разрежения» соединительнотканной основы и изменение формы клеток. При данной степени отмечается неправильный астигматизм, который корригируется цилиндрическими линзами. При этом острота зрения составляет 1,0 – 0,5.
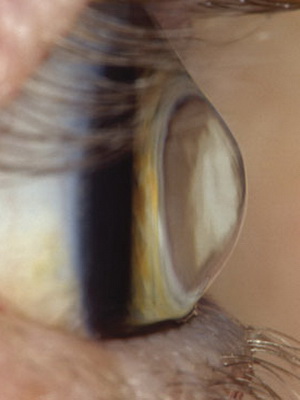
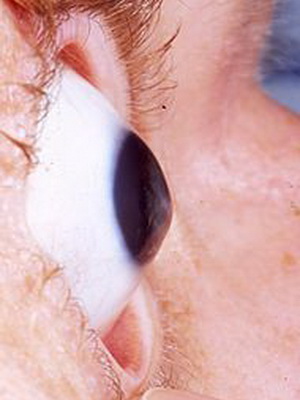
Астигматизм при кератоконусе 2-й степени также подвергается коррекции, однако он более выражен. Острота зрения в данном случае 0,4 – 0,1. Плюс, помимо симптомов 1 степени, обнаруживаются так называемые линии кератоконуса (другое название – стрии Вогта) и появляются признаки начинающейся деформации роговицы.
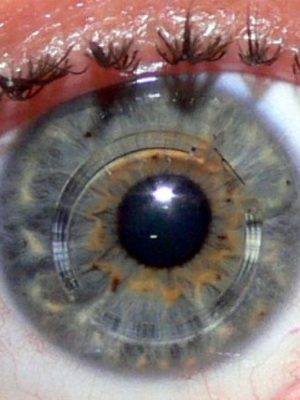
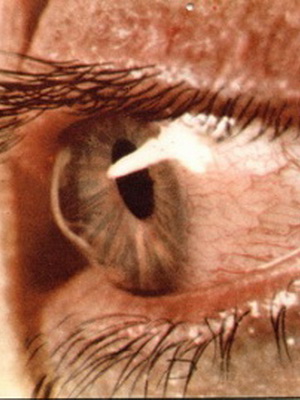
3-я степень кератоконуса характеризуется истончением роговицы с появлением ее конусовидной деформации. Кроме того, развивается помутнение боуменовой мембраны.
На этой стадии происходит снижение зрения до 0,12 – 0,02, причем его коррекция возможна лишь с использованием жестких контактных линз.
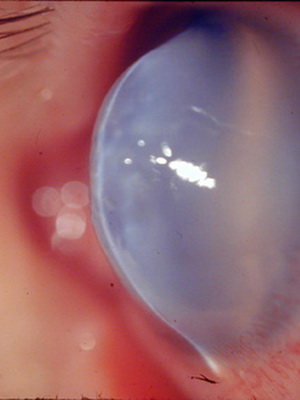
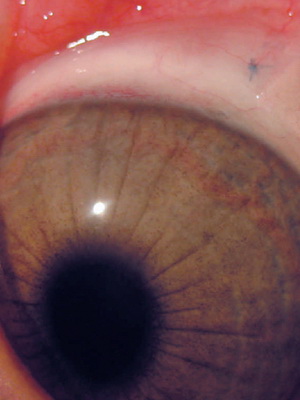
При 4 степени кератоконуса имеет место дальнейшее развитие помутнения, а также появление грубых нарушений десцеметовой мембраны, а истончение роговицы становится более выраженным. Также выражена и коническая деформация. Острота зрения держится на уровне 0,02-0,01, не поддаваясь коррекции.
Существует и классификация, предложенная Ю. Б. Слонимским, согласно которой выделяют дохирургическую стадию заболевания, когда операция не показана, хирургическую, при которой необходимо оперировать и терминальную, при которой операция еще возможна, но сроки ее упущены.
Основываясь на еще одно классификации по своей форме данное заболевание делится на 6 типов: островершинный кератоконус, туповершинный вариант, пикообразный тип, низковершинная форма, а также атипичный низковершинный и атипичный пикообразный виды. Все эти геометрические типы можно определить при компьютерном анализе топографии роговицы.
Симптомы кератоконуса и острой формы заболевания

Имея данное заболевание пациенту приходится часто обращаться к врачу с целью подбора очков, однако эффекта от этого мало, т.к. в связи с быстрым прогрессированием болезни в изготовленных очках человек видит уже не так хорошо, как при их подборе.
Кератоконус – заболевание глаз, при развитии которого больные видят предметы многоконтурными, а во время чтения отмечают искажение букв. Иногда развивается повышенная светочувствительность и возникает раздражение глаз.
На начальных этапах снижено сумеречное зрение, а затем пациенты плохо видят и при хорошем освещении. Больные жалуются на быструю утомляемость глаз, а также на появление ощущений зуда и жжения.
Чем дальше развивается болезнь, тем больше становится заметной невооруженным глазом конусовидная деформация роговицы.
Прогрессирование болезни происходит медленно (свыше 10 лет). При этом в половине случаев может затормозиться и перейти в ремиссию на ранней стадии.
В некоторых случаях течение осложняется острым кератоконусом. Эта форма заболевания характеризуется внезапно происходящим разрывом так называемой десцеметовой оболочки (часть роговицы, придающая ей прочность и противостоящая внутриглазному давлению). Это сопровождается тем, что водянистая влага глаза выходит в роговичные слои. В результате появляется отек роговицы с болевым синдромом. Процесс заканчивается рубцеванием, вследствие чего деформация роговичной поверхности может уменьшиться, а зрение при этом несколько улучшиться.
Диагностика болезни и кератоконус при беременности
Диагностика кератоконуса начинается с определения степени зрительных нарушений.
При рефрактометрии выявляется неправильный астигматизм и миопия. Диафаноскопия глаза позволяет увидеть клиновидную тень на радужной оболочке. Скиаскопия обнаруживает «пружинящую» тень, обусловленную неправильным астигматизмом. Также для диагностики можно использовать офтальмоскопию и офтальмометрию.
Наиболее точные сведения о параметрах роговицы дает кератопахиметрия и компьютерная кератометрия. Последний метод позволяет выявить коническую деформацию еще до ее клинических проявлений.
Методом биомикроскопии глаза можно определить появление в центральной зоне роговицы нервных окончаний, помутнения в боуменовой оболочке и другие признаки.
Отдельно необходимо упомянуть про сочетание кератоконуса и беременности. На течение самой беременности это заболевание не влияет. Однако многие врачи советуют при этом делать кесарево сечение, т.к. считается, что при потугах может начаться прогрессирование кератоконуса или развиться его острая стадия.
Как лечить кератоконус консервативными методами

В качестве консервативного лечения используется коррекция зрения полужесткими линзами. Это линзы, которые в своем центре жесткие, а по краям – мягкие, за счет чего как бы вдавливают конус роговицы.
Также назначается курс витаминов, применяются иммуномодуляторы и антиоксидантные средства. Из глазных капель предпочтение отдается Офтан-катахрому и Тауфону.
При лечении кератоконуса также довольно эффективно проведение физиотерапии: это может быть фонофорез с токоферолом или магнитотерапия и др. процедуры.
В случае развития острого кератоконуса осуществляется оказание неотложной помощи: в глаз закапываются средства, расширяющие зрачок (например, мезатон), а для того чтобы не допустить перфорацию роговицы накладывают давящую повязку.
При ответе на вопрос о том, как лечить кератоконус, стоит сказать и о сравнительно новом методе, имеющем название «роговичный кросс-линкинг». Он заключается в том, что сначала удаляется поверхностный эпителий роговицы, затем на нее закапывается раствор рибофлавина, после чего осуществляется облучение ультрафиолетом. Это очень хорошо укрепляет роговицу и позволяет повысить ее устойчивость к деформации. Также этот метод способен остановить развитие кератоконуса или добиться его регресса. После проведения данной процедуры становится возможным применить обычную очковую коррекцию.
На начальном этапе развития болезни при достаточной толщине роговицы может быть проведена эксимерлазерная процедура. Это позволит скорректировать астигматизм, способствует повышению остроты зрения, а также поможет укрепить передние слои роговой оболочки.
При принятии решения о том, как бороться с кератоконусом, в некоторых случаях отдают предпочтение термокератопластике, которая проводится с целью уменьшения деформации роговицы и заключается в нанесении при помощи коагулятора точеных аппликаций на периферию роговицы, что позволяет добиться ее уплощения.
Как вылечить кератоконус хирургическими методами
Из хирургических методов при кератоконусе применяется имплантация роговичных колец, которые изменяют поверхность роговицы, приводят в норму рефракцию и способствуют стабилизации роговицы.
Классической операцией при данном заболевании считается сквозная или послойная кератопластика. Такой метод предполагает удаление роговицы с имплантацией на ее место донорского материала.
Подобная операция сопровождается отличным приживлением трансплантата. Это дает возможность в 90% случаев добиться остроты зрения 0,9-1,0. Сквозной вариант пластики может применяться даже в терминальной стадии болезни.
Методы лечения кератоконуса народными средствами
С общеукрепляющими целями возможно лечение кератоконуса народными средствами.
В частности, при повышенной утомляемости глаз можно промывать их отваром шалфея, также с этой целью хорош отвар ромашки или мать-и-мачехи.
Лечебные чаи на основе шиповника, а также с мятой или мелиссой очень хорошо повышают иммунитет.
Эффективен также и мед. Его можно принимать внутрь или делать из него водные растворы для глазных примочек и промываний.
Тем не менее, для решения вопроса о том, как вылечить кератоконус лучше обратиться к врачу.







 Расшифровка анализа крови
Расшифровка анализа крови Расшифровка анализа мочи
Расшифровка анализа мочи
















 Анатомия человека
Анатомия человека Лекарственные препараты
Лекарственные препараты Нарушения обмена веществ
Нарушения обмена веществ Календарь прививок
Календарь прививок Статьи
Статьи

